Синдром Фридрейха (Friedreich’s syndrome) — это редкое генетическое заболевание, при котором поражаются клетки мозжечка, спинного и продолговатого мозга, пирамидальные нейроны и ядра черепно-мозговых нервов.
При данном заболевании нарушается согласованность движений, ослабевают мышцы, речь становится невнятной, уменьшаются сухожильные рефлексы и происходит деформация стоп.
Синдром Фридрейха
Синдром Фридрейха наследуется автосомно-рецессивным способом (когда мутационный ген передается от обоих родителей), но существуют и случаи, не связанные с наследственностью. Первые симптомы болезни обычно появляются в возрасте 6–10 лет, иногда позже, но описаны случаи, когда заболевание начиналось в первый год жизни.
С синдромом Фридрейха сталкиваются 2–7 человек из 100 000, болеют как мужчины, так и женщины. У представителей негроидной расы данное заболевание не встречается.
Синдром Фридрейха развивается медленно, но постоянно, иногда возникают незначительные ремиссии. Во время беременности, родов, любых заболеваний и стрессов состояние пациентов может ухудшаться.
Необходимо обратиться к врачу при обнаружении схожих симптомов. Не стоит рисковать самолечением — это опасно для вашего здоровья!
Признаки болезни Фридрейха
Болезнь Фридрейха проявляется поражением центральной нервной, эндокринной и костной систем, сердечной мышцы и глаз.
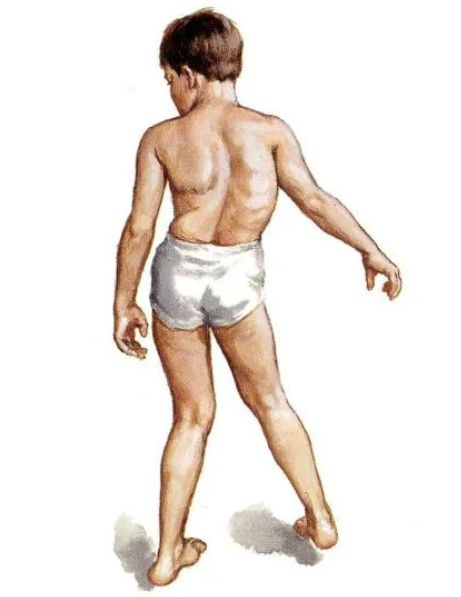
Главный признак болезни Фридрейха — это атаксия, нарушение координации движений. В начале дети развиваются как обычно, нормально ходят, бегают и прыгают, но в какой-то момент родители замечают, что у ребёнка стала неправильная походка. В дальнейшем появляется неуверенность и покачивание при ходьбе, спотыкание, частые падения. Пациент широко расставляет ноги, делает неуправляемые движения. При болезни тяжело стоять, так как слабые мышцы не могут выдержать нагрузку. Бег становится легче, чем медленное передвижение. Также характерной для заболевания является высокая и вогнутая стопа. Эту деформацию подошвы также называют стопой Фридрейха.
Стопа Фридрейха
Начало болезни Фридрейха обычно связано с нарушением походки, после чего ухудшается речь и функции рук. Изменения походки вызваны дегенерацией клеток мозжечка и спинного мозга, сочетающейся с потерей ощущения положения различных частей тела в пространстве.
Характерным и ранним признаком атаксии Фридрейха является уменьшение или отсутствие сухожильных рефлексов, включая лучевые, локтевые, коленные, а также появление патологических признаков, например симптомов Россолимо и Бабинского.
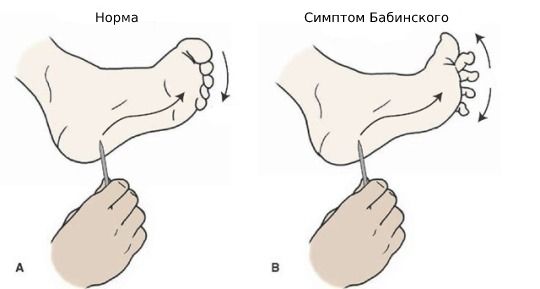
Симптом Бабинского
Несмотря на нарушения в движениях, мышцы могут сохранять силу длительное время. Чувствительность обычно остаётся неизменной, но иногда ухудшается из-за поражения нервов. Могут возникать различные болевые ощущения и онемения.
Поражение мозжечка приводит к нарушению речи, зрения, слуха, а также к проблемам с мелкой моторикой. Кисти начинают дрожать, пациенту трудно нарисовать прямую линию, письмо становится менее четким. На поздних этапах болезни пациент испытывает сложности с произношением звуков, что делает его речь невнятной или даже потерянной.
Патогенез болезни Фридрейха
Генетическое заболевание Фридриха является результатом наследования дефектного гена от обоих родителей. Для развития болезни необходима наличие двух копий мутационного гена у ребенка, в то время как родители могут быть здоровы.
В патогенезе этого заболевания ключевую роль играет мутация в гене FXN, ответственном за синтез белка фратаксин, который регулирует железообмен в митохондриях и участвует в образовании АТФ — основного источника энергии для клеток организма. Недостаток фратаксина приводит к накоплению железа в митохондриях, образованию свободных радикалов и снижению антиоксидантной защиты клеток.
Повреждение нейронов, кардиомиоцитов и клеток поджелудочной железы приводит к постепенной дегенерации мозга. Мозжечок, спинной и продолговатый мозг уменьшаются, что сказывается на мышечной силе и общем состоянии пациента.
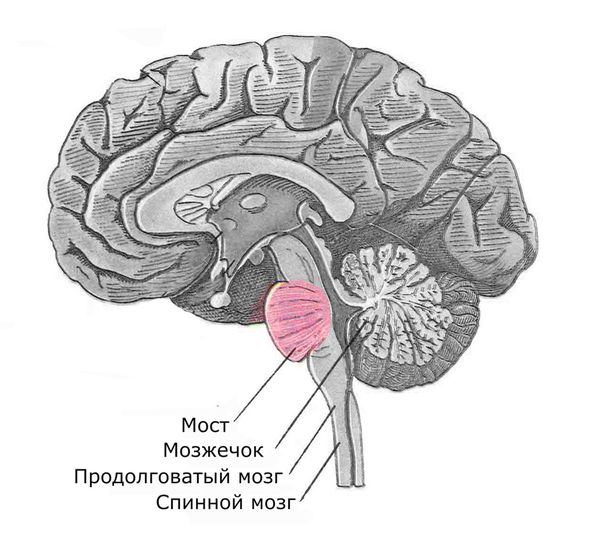
Участки мозга, которые повреждаются при болезни Фридрейха
Классификация и стадии развития болезни Фридрейха
В Международной классификации болезней (МКБ-10) заболевание Фридриха закодировано как G11.1 Ранняя мозжечковая атаксия, в МКБ-11 — как 8A03.10 Атаксия Фридриха.
Атаксия Фридриха относится к группе аутосомно-рецессивных наследственных атаксий.
Также в эту группу входят:
- синдром Пьера Мари;
- атаксия с недостаточностью витамина Е;
- беталипопротеинемия;
- атаксия-телеангиоэктазия;
- атаксия с глазодвигательной апраксией;
- врождённая атаксия;
- мозжечковая атаксия с ранним началом.
Помимо аутосомно-рецессивных, к наследственным атаксиям также относятся:
- аутосомно-доминантные атаксии, например спиноцеребеллярную атаксию;
- метаболические Х-сцепленные атаксии, например адренолейкодистрофию;
- митохондриальные атаксии — митохондриальную энцефаломиопатию с лактатацидозом.
Стадий болезни Фридриха не выделяют.
Осложнения болезни Фридрейха
Патология Фридрейха может привести к осложнениям в виде сколиоза и деменции . Пациент перестает объективно воспринимать события и теряет способность самообслуживания. Также к осложнениям относятся сердечная недостаточность, сахарный диабет, потеря слуха, зрения и инвалидность (пациент вынужден передвигаться на инвалидной коляске).
Методы диагностики патологии Фридрейха
Для постановки диагноза крайне важно подробно описать медицинскую историю и выявить типичные симптомы. Проявления болезни обычно не вызывают затруднений при диагностике. Наследственность патологии значительно облегчает процесс диагностики.
При подозрении на патологию Фридрейха проводится неврологическое обследование: проверка рефлексов, координации и чувствительности нервов.
Для точного определения болезни требуется проведение нейрофизиологических исследований. Применяются различные инструментальные методики: ЭКГ, УЗИ внутренних органов, рентгенография позвоночника, ЭМГ и ЭНМГ. Отличительной чертой атаксии Фридрейха является раннее нарушение сенсорных вызванных потенциалов при электронейромиографии (ЭНМГ).
Электронейромиография (ЭНМГ)
При проведении МРТ на ранних стадиях болезни могут быть обнаружены изменения размеров спинного мозга, включая атрофические изменения задних пучков нервных волокон. В начальной стадии мозжечок остается относительно здоровым, однако в дальнейшем можно наблюдать умеренные атрофические изменения мозжечка и полушарий.
Непосредственное подтверждение диагноза атаксии Фридрейха возможно только при проведении генетического исследования. Для выявления аутосомно-рецессивного наследования дефектного гена проводится генетическое тестирование пациента и его родственников: родителей, братьев и сестер.
Диагноз патологии Фридрейха устанавливается на основе следующих критериев:
- аутосомно-рецессивное наследование;
- начало заболевания до 25 лет;
- прогрессирующая атаксия из-за поражения задних пучков нервов;
- дизартрия;
- отсутствие сухожильных рефлексов;
- потеря глубокой чувствительности в кистях и стопах;
- аксональная сенсорная невропатия;
- изменения на ЭКГ;
- формирование стопы Фридрейха .
Дифференциальная диагностика
Атаксию Фридрейха следует отличать от следующих заболеваний:
- рассеянного склероза — у обоих заболеваний мышцы ослаблены, однако у рассеянного склероза имеется триада Шарко: интенционный тремор, нистагм, затруднения в произношении. В начальной фазе симптомы не постоянны и усиливаются при нагрузке. При рассеянном склерозе при осмотре глазной дне видны характерные изменения зрительных нервов, которых нет при патологии Фридрейха.
- мозжечкового церебрального паралича — отличить это заболевание от атаксии Фридрейха довольно легко, так как при церебральном параличе поражаются только проводящие пути мозжечка.
- нейросифилиса — для проведения точной диагностики оцениваются симптомы и проводится серологический анализ крови и ликвора.
- опухолей или туберкулеза мозжечка — результаты МРТ головного и спинного мозга при патологии Фридрейха не выявляют опухолей.
- синдрома Пьера Мари — у этого заболевания доминирует механизм наследственности, начинается в возрасте 20-30 лет, отличаются дегенеративные изменения в нервной системе.
Лечение болезни Фридрейха
Не существует лекарства от болезни Фридрейха. Исследования проводятся, но это лишь исследовательские проекты.
Чтобы облегчить симптомы, используют следующие методы:
- Массаж, физкультура и кинезиология. Некоторые пациенты также пробуют остеопатию, но эффективность этого метода не доказана научно.
- Трудотерапия — пациенты учатся выполнять ежедневные задачи, такие как сборка и переноска коробки. Как правило, обучение проводится в специализированных учебных заведениях или в психиатрических больницах.
- Логопедические методы, если имеются проблемы с речью.
- Ортопедическое лечение: как хирургическое, так и консервативное. Хирургия может временно улучшить походку, а также помочь в случае искривления позвоночника и стопы. К консервативным методам относится использование ортопедической обуви.
- Витамины группы В, кофакторы энергетических энзимных реакций, стимуляторы активности дыхательной цепи митохондрий, антиоксиданты, хелатные соединения, которые помогают уменьшить накопление железа в митохондриях (есть недостаточно данных об эффективности этих препаратов).
- Препараты с янтарной кислотой — они стабилизируют энергетический обмен и улучшают работу митохондрий.
- Для лечения сердечных заболеваний могут использоваться антиаритмические средства и лекарства от сердечной недостаточности.
- Изменение диеты, применение сахароснижающих препаратов и/или инсулина могут потребоваться для контроля сахарного диабета.
Атаксия Фридрейха связана с нарушением энергетического обмена, поэтому пациентам рекомендуется употреблять меньше углеводов: избыток углеводов может ухудшить обменные процессы.
Следующие три метода лечения находятся на стадии исследований и еще не используются в практике:
- Введение нормальных генов FXN, которые должны компенсировать функцию поврежденных генов. Несмотря на то, что исследований в этом направлении пока еще мало, есть надежные результаты: при тестировании на клетках пациентов с болезнью Фридрейха наблюдалось увеличение уровня фратаксина и уменьшение чувствительности клеток к окислительному стрессу.
- В 2010 году в нескольких европейских центрах было проведено большое исследование препарата Идебенон у людей с атаксией Фридрейха, однако эффективность лекарства не подтверждена. Тем не менее, более раннее исследование, в течение которого 48 человек получали Идебенон в больших дозах в течение шести месяцев, показало улучшение неврологических функций у пациентов.
- В 2010 году австрийская исследовательская группа опубликовала результаты небольшого исследования, в ходе которого 12 человек получали инъекции Эритропоэтина три раза в неделю в течение восьми недель. У 8 из 10 участников уровень фратаксина увеличился на 15–63 %, а тяжесть состояния уменьшилась на 6 %.
Прогноз. Профилактика
После появления симптомов заболевания в течение 10–20 лет многие пациенты лишаются способности ходить и нуждаются в инвалидном кресле. Также атаксия Фридрейха может спровоцировать развитие заболеваний сердца, сахарного диабета и сократить продолжительность жизни, хотя некоторые пациенты живут до 60–70 лет и дольше.
Современные методы лечения, такие как хирургическая ортопедия, препараты и логопедическая терапия, направлены на поддержание болезни под контролем как можно дольше.
Некоторые пациенты с ограниченными физическими возможностями могут испытывать признаки депрессии. Лечение проводится с применением антидепрессантов и психотерапии.
Для предотвращения возможных осложнений, связанных со изменениями в скелете и поражением мышцы сердца (кардиомиопатией), необходимо регулярно находиться под медицинским наблюдением. Обычно невролог занимается лечением болезни, но иногда требуется помощь других специалистов: эндокринолога, офтальмолога, ортопеда, кардиолога и рентгенолога. Протезы, костыли, инвалидные коляски и физиотерапия помогают сохранить активный образ жизни.
При обнаружении атаксии Фридрейха необходимо исследовать родителей пациента, так как они могут быть носителями патогенного варианта в гене FXN, и следующий ребёнок также может унаследовать болезнь Фридрейха. Вероятность рождения второго ребёнка с болезнью Фридрейха у тех же родителей составляет 25 %, в 50 % случаев ребёнок будет бессимптомным носителем, а в 25 % случаев в гене не будет патогенного варианта.
Пренатальная диагностика позволяет семьям, где оба родителя являются носителями, проходить обследование плода во время беременности для досрочного выявления заболевания. При ЭКО выбор здорового эмбриона для трансплантации облегчает преимплантационное тестирование эмбрионов. Учитывая частоту носительства мутантных генов в популяции (1:60–1:100), рекомендуется всем супружеским парам пройти обследование до начала планирования беременности.
Необходимо создать благоприятное окружение для пациента, где он будет чувствовать себя уверенно, обучаться, работать, заниматься творчеством, устанавливать отношения и, по возможности, самостоятельно решать возникающие проблемы.
Список литературы
- Седьмой том многотомного руководства по неврологии. — Издательство медицинской литературы, 1960. — Стр. 219.
- Ю. Е. Вельтищев, П. А. Темин. Заболевания нервной системы, передаваемые по наследству. — М.: Издательство «Медицина», 1998. — 496 страниц.
- О. В. Евграфов, В. В. Пугачев, Л. Б. Стрельченко. Обнаружение изменчивого маркера в области гена, отвечающего за появление атаксии Фридрейха // Тезисы 2-го Всесоюзного симпозиума «Теоретические и прикладные аспекты молекулярной биологии». — Самарканд, 1991. — Стр. 68.
- О. С. Левин, Д. Р. Штульман. Неврология. Справочник для практикующих врачей. — М.: Издательство «МЕДпресс-информ», 2008. — 1036 страниц.
- В. В. Пугачев, С. Н. Иллариошкин, Л. В. Прокутша и др. ДНК-диагностика атаксии Фридрейха с клинико-генетическим анализом // Сборник «Молекулярная диагностика наследственных заболеваний и медико-генетическое консультирование». — М., 2004.
- А. С. Петрухин. Неврология детского возраста. — М.: Медицина, 2004. — 784 страницы.
- C. Мариотти, W. Начбауэр, M. Панцери и др. Фаза 3, двойное слепое, плацебо-контролируемое исследование эффективности идебенона при атаксии Фридрейха // Архив неврологии. — 2010. — № 8. — С. 941–947.ссылка
- C. Мариотти, W. Начбауэр, M. Панцери и др. Эритропоэтин при атаксии Фридрейха // Журнал нейрохимии. — 2013. — С. 80–87. ссылка
- М. В. Ершова, С. Н. Иллариошкин, В. Сухоруков и др. Митохондриальная дисфункция при болезни Фридрейха: биохимические и цитохимические аспекты // «Неврологический вестник». — 2002. — № 3–4. — С. 5–11.
- С. Н. Иллариошкин. Наследственные атаксии и параплегии. — М.: «МЕДпресс-информ», 2006. — 416 страниц.
- Дж. Флеминг, А. Спинулас, М. Женг и др. Частичная коррекция чувствительности к окислительному стрессу в фибробластах пациента с атаксией Фридрейха с помощью векторов аденоассоциированного и лентивируса, кодирующих фратаксин, // Гуманитарная генная терапия. — 2005. — № 8. — С. 947–956. ссылка
- И. А. Щукин, Н. Ю. Лащ, А. А. Фейгина. Наследственные атаксии. — 2010.
- А. А. Скоромец, А. П. Скоромец, Т. А. Скоромец. Нервные болезни. — М.: Издательство «МЕДпресс-информ», 2012. — 560 страниц.
- Е. П. Нужный, Н. Ю. Абрамычева, С. А. Клюшников и др. Алгоритм диагностики аутосомно-рецессивных атаксий // Журнал неврологии и психиатрии им. С. С. Корсакова. — 2019. — № 9. — С. 74–82.
- V. Кампузано, L. Монтермини, H. Коутникова и др. Атаксия Фридрейха: аутосомно-рецессивное заболевание, вызванное экспансией в интроне трехповторяющегося GAA // Журнал Science. — 1996. — С. 1423–1427. ссылка
- Национальный институт неврологических расстройств и инсультов. Информационный бюллетень по атаксии Фридинха. — 2022.
- Ассоциация мышечной дистрофии (MDA). Атаксия Фридрейха (FA). [Электронный ресурс]. Дата обращения: 18.08.2022.
- Национальная организация по редким заболеваниям (NORD). Атаксия Фридрейха. — 2018.
- Университет Джонса Хопкинса. Атаксия Фридрейха. [Электронный ресурс]. Дата обращения: 18.08.2022.
- L. Пелози, А. Фелс, А. Петрилло и др. Атаксия Фридрейха: клиническое проявление и вызванные потенциалы // Акты нейрологического скандинавского общества. — 1984. — № 5. — С. 360–368. ссылка
- Н. А. Ди Прозперо и др. Введение высоких доз идебенона для улучшения нейрологических функций при атаксии Фридрейха // Практика неврологии Nature. — 2007. — № 3. — С. 650–651.
- И. И. Клефортова, В. А. Корниенко, М. В. Шестакова. Атаксия Фридрейха у пациента сахарным диабетом // Журнал сахарного диабета. — 2010. — № 2. — С. 120–124.
- С. Т. Вильямс, О. Де Хесус. Атаксия Фридрейха // Остров Сокровищ (Флорида): Издательство «StatPearls». — 2022.ссылка
Видео по теме:
Вопрос-ответ:
Что такое болезнь Фридрейха и какие симптомы она проявляет?
Болезнь Фридрейха, или нарушенное кровообращение в головном мозге, является наследственным расстройством, которое приводит к проблемам со сгибанием и движением мышц. Основными симптомами являются слабость в мышцах, скошенные плечи, скрученные стопы и другие проблемы с походкой.
Каков прогноз для пациентов с болезнью Фридрейха?
Прогноз для пациентов с болезнью Фридрейха зависит от степени тяжести и прогрессирования симптомов. В случае ранней диагностики и своевременного начала лечения, пациенты могут улучшить свое состояние и уменьшить степень инвалидности.
Как диагностируется болезнь Фридрейха?
Диагностика болезни Фридрейха основывается на клинических проявлениях симптомов, а также на результате генетических тестов. Врач может также провести нейрологическое обследование и назначить дополнительные методы диагностики, такие как МРТ или компьютерная томография головного мозга.
Какое лечение используется для борьбы с болезнью Фридрейха?
Лечение болезни Фридрейха направлено на облегчение симптомов и замедление прогрессирования заболевания. Это может включать физиотерапию, лечебный массаж, ношение ортезов, а также регулярные занятия реабилитацией.
Можно ли предотвратить развитие болезни Фридрейха?
Поскольку болезнь Фридрейха является наследственным расстройством, предотвратить ее развитие путем изменения образа жизни невозможно. Однако ранняя диагностика и своевременное начало лечения могут помочь улучшить прогноз и качество жизни пациента.