Аганглиоз, более известный как болезнь Гиршпрунга (Hirschsprung’s disease), представляет собой врожденное заболевание, которое характеризуется отсутствием нервных клеток в нижних отделах кишечника, вызывая проблемы с сокращением мышц и образование упорных запоров.
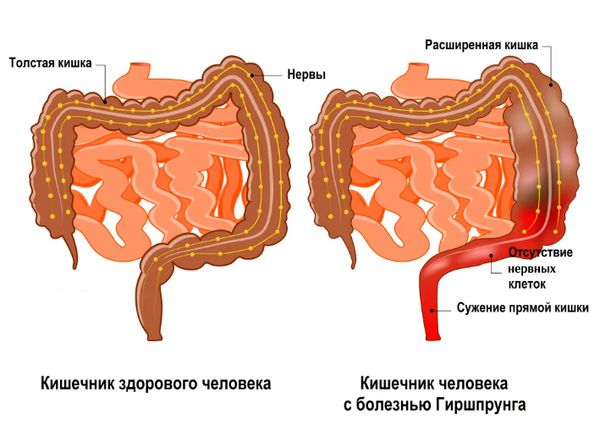
Кишечник при болезни Гиршпрунга
Эту патологию можно классифицировать как разновидность кишечной непроходимости, обусловленной не сдавлением кишечника, а недостаточной активностью мышц и затрудненным продвижением его содержимого.
Другое название заболевания — мегаколон, связанное с увеличением размеров толстой кишки в случае болезни Гиршпрунга.
Сколько людей страдают этим заболеванием
Это довольно редкое заболевание, обнаруживаемое у одного из 5000 новорожденных, при этом у мальчиков заболевание встречается в 4-5 раз чаще, чем у девочек. Однако диагностировать его можно и у взрослых, и даже пожилых людей. До этого больные чаще страдают от запоров, постоянно используя клизмы и принимая слабительные.
Причины возникновения болезни Гиршпрунга
Точные причины возникновения этого заболевания до конца не определены, считается, что оно обусловлено сочетанием ряда факторов. В чаще случаев болезнь развивается у детей, у которых уже есть родственники с такой патологией. Если у родственников ребенка есть история болезни Гиршпрунга, вероятность возникновения этого заболевания у другого ребенка составляет около 8% (в зависимости от формы поражения у родителя, это значение может колебаться от 5% до 30%).
Другие семейные заболевания и аномалии, такие как синдром Дауна и врожденные пороки сердца, не являются рисковыми факторами, хотя они имеют общие механизмы развития с болезнью Гиршпрунга. Например, нарушение определенных генов может одновременно привести как к этому заболеванию, так и к развитию синдрома Дауна или врожденного порока сердца. Следовательно, другие генетические заболевания не увеличивают риск возникновения этой болезни, а лишь сопутствуют ей.
Существует несколько факторов, способных влиять на развитие эмбриона и провоцировать появление болезни Гиршпрунга, таких как гипоксия, радиация, вирусные инфекции, лекарства, химические вещества и другие.
Для уточнения диагноза следует проконсультироваться с медиком. Не рекомендуется самолечение — это представляет угрозу для вашего здоровья!
Признаки заболевания Хирургической кишки
В пределах первых двух суток жизни возможна задержка в выведении мекония (начальных каловых масс новорожденного), а также кала и газов, вплоть до появления симптомов острой кишечной непроходимости: вздутие живота, рвота зеленоватым или желтым содержимым. Тем не менее возможно и наступление компенсации, то есть симптомы исчезают, пока младенец находится на грудном вскармливании. При изменении типа питания, например введении дополнительных кормов, стул становится более плотным и возникают запоры, требующие применения слабительных и клизм.
С возрастом компенсаторные способности организма иссякают — без препаратов и клизмы ребенок уже не способен полностью очистить кишечник. Со временем и эти средства перестают действовать и кишечник не опорожняется полностью. Вследствие задержки стула и газов расширяются петли кишечника, что проявляется вздутием живота.
Без лечения возникает хроническая каловая интоксикация — продукты распада и токсины поглощаются в толстой кишке. Дети при этом отстают в физическом развитии, страдают анемией, дистрофией органов и гипотрофией, при которой возникает недостаток массы тела . Обычно из-за постоянного отравления организма продуктами, поглощаемыми из толстой кишки, снижается аппетит и происходят изменения во внутренних органах. Если аппетит сохраняется, значит интоксикация не столь выражена. Но даже если дитя ест нормально, оно все равно плохо набирает вес .
Патогенез болезни Гиршпрунга
Ганглиозные клетки внутристеночного нервного сплетения кишечника формируются за счёт перемещения клеток из нервного гребешка к становящимся внутренним органам:
- на 6-й неделе эмбрионального периода они обнаруживаются в кардиальном отделе желудка;
- на 7-й неделе — в тонкой кишке;
- на 8–10-й неделе — в поперечно-ободочной кишке;
- к 12-й неделе — в прямой кишке;
- к 13-й неделе кишечник должен быть полностью иннервирован, т. е. снабжён нервами.
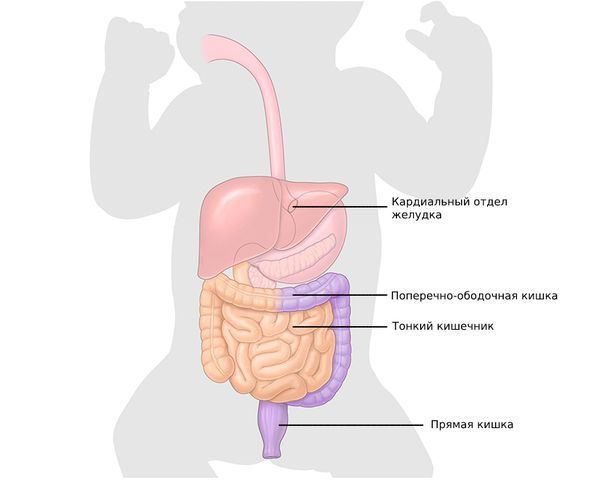
Желудочно-кишечный тракт
Таким образом, при заболевании Гиршпрунга нервные клетки, начиная с 8-й недели, либо не достигают конечных участков кишечника, либо достигают, но по каким-то причинам погибают или не развиваются.
Установлено, что это заболевание обусловлено генетическими нарушениями, но конкретный ген болезни Гиршпрунга пока не определён. Даже при наличии генетической предрасположенности для развития этой патологии требуется дополнительный фактор во время внутриутробного развития: гипоксия, инфекции, приём медикаментов, воздействие химических веществ и т. д.
Классификация и стадии развития болезни Гиршпрунга
Существует немало вариантов классификации болезни Гиршпрунга, включая различия в протяженности поражения, состоянии пациента и стадиях развития заболевания.
Одну из классификаций предложил московский детский хирург А. И. Ленюшкин (1987 г.):
A. Анатомические формы:
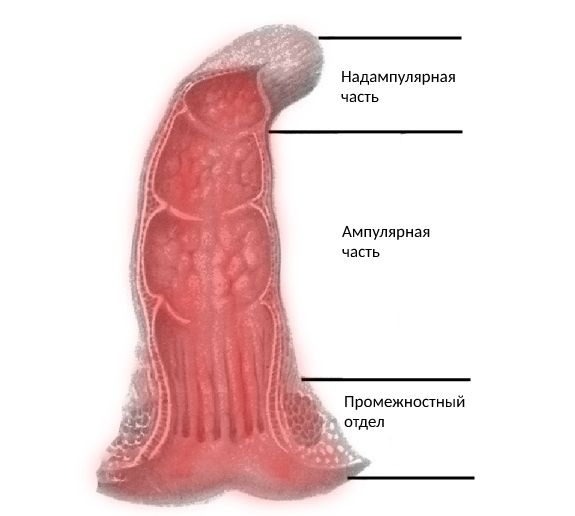
- Ректальная форма (поражение только прямой кишки, наименее тяжелая):
- поражение промежностного отдела прямой кишки (болезнь Гиршпрунга с суперкоротким сегментом);
- поражение ампулярной и надампулярной частей прямой кишки (болезнь Гиршпрунга с коротким сегментом).
-
Прямая кишка - Форма ректосигмоидного аганглиоза (поражение прямой и сигмовидной кишки):
- поражение конечной части сигмовидной кишки;
- поражение большей части или всей сигмовидной кишки (болезнь Гиршпрунга с длинным сегментом).
- Сегментарная форма (очень редкая, развитие не до конца изучено):
- с поражением одного сегмента в ректосигмоидном переходе или сигмовидной кишке;
- с поражением двух сегментов и участка нормальной кишки между ними.
- Субтотальная форма (поражение поперечно-ободочной и в некоторых случаях восходящей кишки):
- поражение левой половины толстой кишки;
- распространение процесса на правую половину толстой кишки.
- Тотальная форма (поражение всей толстой кишки, иногда части тонкой кишки).
- Стадия компенсации — удовлетворительное общее состояние, присутствуют запоры, периодическое вздутие живота и рвота. Для облегчения состояния нужно делать клизмы.
- Стадия субкомпенсации — ухудшение общего состояния, увеличение жалоб, запоры становятся постоянными, без клизм жить становится невозможно. На этой стадии для очищения кишечника применяются сифонные клизмы.
- Стадия декомпенсации — средняя или тяжелая степень общего состояния, нет самостоятельной дефекации, отсутствует отхождение газов, усиливается вздутие живота. На передней брюшной стенке видны контуры раздутых петель кишечника, появляются признаки кишечной непроходимости: вздутие живота и рвота.
- ректосигмоидный аганглиоз;
- аганглиоз с длинным сегментом;
- тотальный аганглиоз.
- Острое течение — рвота желчью или застойным отделением сразу после рождения, вздутие живота, нарушение дефекации и отхождения газов.
- Подострое течение — появление запоров и нарушение отхождения газов к концу первого месяца жизни. Применение газоотводной трубки или клизм может облегчить состояние, однако к 2-3 месяцам клизма перестает помогать.
- Хроническое течение — возникает позднее, после сокращения грудного вскармливания, чаще при введении прикорма. Вначале появляются запоры, которые можно преодолеть с помощью очистительных клизм. Симптомов кишечной непроходимости нет, общее состояние не страдает, но могут образоваться каловые камни в толстой кишке. Без лечения они могут образоваться довольно быстро.
Б. Клинические стадии:
Зарубежная классификация по протяженности поражения P. Pure, S. Montedonico (2008 г.):
Другая классификация от хирурга и педиатра из Санкт-Петербурга Г. А. Баирова (1968 г.):
Осложнения болезни Гиршпрунга
- Гипамбур сплата (Г-А К) — это серьезное осложнение болезни, которое может стать опасным для жизни. Симптомы включают в себя понос, вздутие живота, высокую температуру (38 ° C и выше), но эти признаки могут также возникать при других заболеваниях. Проблема развивается вследствие хронического воспаления кишечника, дисбактериоза, нарушения защитной функции слизистой оболочки и активности бактерии Clostridium difficile. Гипамбур сплата может возникнуть до или после операции, но хирургическое вмешательство помогает уменьшить риск в два раза (до операции поражает до 60% пациентов, после — 25-37%). Для лечения этого осложнения используются внутривенные растворы для восстановления электролитного баланса, газоотводная трубка и антибактериальная терапия. Для профилактики до операции проводится анализ кала на Clostridium difficile (токсины А и В), и при положительном результате назначаются антибиотики.
- Острый кишечный закупор — возникает при истощении резервов организма. Симптомы включают рвоту, вздутие живота, отсутствие стула и газов. На рентгенограммах видны расширенные петли кишечника и жидкостные уровни. Для устранения этого осложнения требуется экстренная операция — создание искусственного кишечного отверстия: илеостомы или колостомы (в зависимости от того, из какого сегмента кишечника создана стома). После восстановления организма можно провести хирургическую коррекцию основного дефекта и одновременно удалить стому.
Диагностика болезни Гиршпрунга
При подозрении на наличие болезни Гиршпрунга проводят сбор анамнеза (истории болезни), физикальное обследование, лабораторную диагностику и инструментальные исследования. Особенно важно выявить болезнь у более старших детей, так как у них не всегда есть признаки заболевания сразу после рождения.
Сбор анамнеза и физикальное обследование
<img src="https://okohbvl.ru/ru/wp-content/uploads/bolezn-girshprunga-simptomi-i-lechenie.jpg" alt="undefinedСбор анамнеза и физикальное обследование«>
Заболевание может передаваться по наследству, поэтому необходимо сообщить врачу о случаях упорных запоров в семье.
При прощупывании живота он мягкий, можно ощутить каловые камни. При ректальном обследовании, несмотря на запоры, ампула прямой кишки остаётся пустой, повышен тонус анального сфинктера .
Лабораторная диагностика
- Общий анализ крови и мочи. Для выявления воспаления оценивают уровень лейкоцитов — при заболевании он повышен. При хронической каловой интоксикации часто развивается анемия. Формирование кровяных телец нарушается из-за постоянного отравления организма продуктами распада, которые поступают из толстой кишки, а также из-за плохого усвоения витаминов группы В и железа.
- Биохимический анализ крови. При заболевании снижен белок, изменены печёночные ферменты.
- Исследование кала на дисбактериоз и наличие токсинов Clostridium difficile .
Рентгенологическое исследование
Это главный метод диагностики при этой болезни. При общем рентгенографии брюшной полости в положении стоя видно, что кишечник наполнен газами, а при острой форме наблюдается жидкость.
Для уточнения диагноза проводится ирригоскопия — в прямую кишку вводится контрастное вещество и заполняется им вся толстая кишка под рентгеновским контролем в прямой и боковой проекции.
Визуально при болезни Гиршпрунга поражённый участок значительно меньше в диаметре, чем выше лежащие отделы, которые разрастаются мышечной тканью . При обследовании виден суженный участок дистальных отделов (зона аганглиоза) и воронкообразное расширение проксимальных отделов кишечника (зона супрастенотического расширения — здоровый участок кишки, который находится перед больным). Эти признаки являются основой для установления диагноза «болезнь Гиршпрунга».
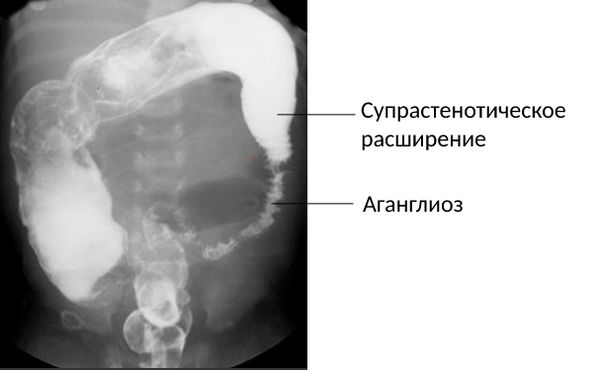
Болезнь Гиршпрунга [22]
В первые три месяца жизни ещё не образуется граница между здоровой и больной кишкой — супрастенотического расширения может не быть, поэтому ирригоскопию стоит проводить динамически .
Компьютерная томография не превосходит стандартной ирригоскопии и обычно не применяется .
Ультразвуковое исследование (УЗИ)
При УЗИ брюшной полости выявляются раздутые петли кишечника, толстые стенки в супрастенотическом отделе и спаивание прямой кишки. При введении изотонического раствора натрия (контраст для УЗИ) можно определить ректоанальный ингибиторный рефлекс — расслабление внутреннего и сокращение внешнего анального сфинктера .
УЗИ — это дополнительный метод диагностики. Даже если клиника оснащена и врач опытен, все находки должны быть подтверждены рентгеном.
Аноректальная манометрия
Это вспомогательный метод для уточнения диагноза. При обследовании в прямую кишку вводят катетер с сенсорами для регистрации давления. Метод позволяет оценить работу мышц малого таза, сфинктеров и ректоанальный ингибиторный рефлекс — изменение давления в прямой кишке при раздувании баллона, что имитирует наполнение прямой кишки перед дефекацией. В норме внутренний анальный сфинктер расслабляется, но при болезни Гиршпрунга этого не происходит .
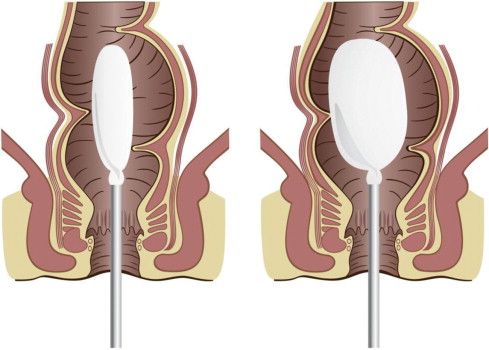
Аноректальная манометрия
Биопсия стенки толстой кишки
Применяют при нетипичных вариантах заболевания, чтобы уточнить диагноз и распространенность поражения .
Биопсия проводится под общим наркозом, во время процедуры отщипывают кусочек мышечного и подслизистого слоя, а затем отправляют его в лабораторию.
При исследовании:
- выявляют отсутствие ганглиев в нервных сплетениях;
- оценивают активность антихолинэстеразы (АХЭ) — вещества, которое подавляет разрушение нервных импульсов;
- определяют разрастание АХЭ-положительных нервных волокон — вторичные изменения, которые развиваются из-за отсутствия нервных клеток и наличия безмиелиновых нервных волокон;
- выявляют отсутствие кальретинина — белка, вырабатываемого нервными клетками, которых нет при болезни Гиршпрунга.
Применяют различные техники: биопсии прямой кишки по О. Свенсону, разноэтажная биопсия всех отделов толстой кишки, щипковая или аспирационная биопсия, биопсия во время операции.
Биопсия прямой кишки по О. Свенсону — относительно простой метод. Больной ложится на спину и поднимает ноги. Затем в анальный канал вводится расширитель, и забирают образец мышечной оболочки не ниже 1,5–2,5 см от зубчатой линии — границы прямой кишки и анального канала. Ниже этой линии ганглии отсутствуют в норме, что может привести к ошибочным результатам .
Разноэтажная биопсия всех отделов толстой кишки проводится при длительных поражениях толстого кишечника, когда нельзя определить переходную зону. Выполняется лапароскопическим (через небольшие разрезы) или лапаротомическим доступом (через продольный или поперечный разрез брюшной стенки) .
Щипковая или аспирационная биопсия проводится с захватом подслизистого слоя прямой кишки с помощью специальной иглы. Является наименее травматичным, безопасным и достаточно информативным методом. Может использоваться у детей от шести месяцев .
Интраоперационная биопсия — в ходе операции врач отщипывает кусочек здоровой кишки и отправляет его на экспресс-гистологическое исследование на наличие аганглиоза .
Морфологическое исследование — изучение удалённой части кишечника для подтверждения диагноза после операции .
Дифференциальная диагностика
Нужно различать болезнь Гиршпрунга от других заболеваний, которые могут сопровождаться запорами, вздутием живота и другими симптомами.
К ним относятся:
- врожденная кишечная непроходимость (атрезии и стенозы кишечника, мекониальный илеус);
- функциональные запоры (т.е. не имеющие анатомической или физиологической причины);
- динамическая кишечная непроходимость, парез кишечника (нарушение перистальтики и прекращение продвижения содержимого по кишечнику) .
Лечение болезни Гиршпрунга
Этот недуг требует только хирургического лечения. В процессе операции удаляют пораженные участки кишечника, чаще всего это прямая или сигмовидная кишка, при обширном поражении — весь ободочная кишка.
Существуют три метода лечения:
- Консервативная терапия (процедуры чистки и сифонные клизмы) — временное решение для подготовки к операции.
- Первичная радикальная операция (например, по Свенсону, Соаве или Дюамелю) — полное удаление пораженного участка за один этап без установки кишечной стомы.
- Постепенное хирургическое вмешательство — сначала формируют кишечную стому, затем удаляют пораженный участок.
- При операции по Свенсону прямую кишку удаляют полностью. Эта операция считается радикальной — нет патологической ткани, но существует риск повреждения нервных сплетений вдоль кишки.
- При операции Соаве выделяют и удаляют слизистые и подслизистые слои, оставляя мышечную оболочку. Это снижает риск повреждения нервных сплетений в малом тазу, но остается патологическая ткань. Однако оставшаяся ткань не злокачественная и не мешает функционированию кишечника.
- Операция Дюамеля — часть прямой кишки сохраняется для формирования анастомоза с использованием задней стенки. Это снижает риск повреждения сфинктера, но остается полноценный патологический участок прямой кишки.
- Операция де ла Торре-Мандрагона и Ортега — в отличие от описанных методов проводится через анальный канал. Этот метод менее травматичный, но применяется только у маленьких детей (до года) и при непротяженном поражении, включая прямую и дистальные отделы сигмовидной кишки.
Установка кишечной стомы (илеостомия и колостомия) — временное решение для облегчения радикальной операции. Кишечную стому устанавливают в тех случаях, когда радикальная операция не возможна или нецелесообразна: пациент в тяжелом состоянии, невозможно точно определить здоровую и пораженную область, не удается очистить кишку от каловых масс и камней (для этого необходимо временно отключить кишку, чтобы не образовывался новый кал, а затем размягчать камни и очищать кишку).
При установке стомы здоровый участок кишки выводят на переднюю брюшную стенку. У детей чаще всего наблюдается ректосигмоидная форма заболевания, в этом случае устанавливают сигмостому для вывода сигмовидной кишки. При обширных формах недуга проводится илеостомия.
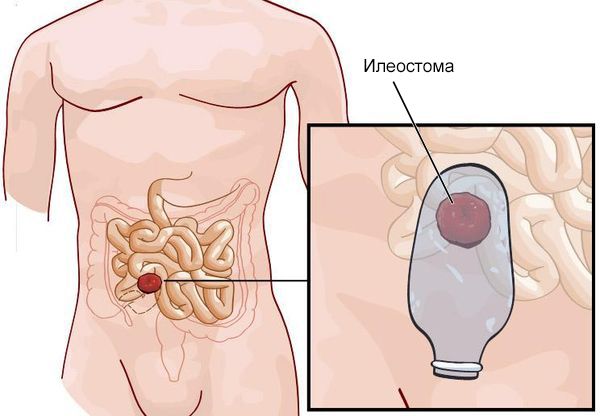
Илеостома
Во время хирургического вмешательства сначала производится осмотр брюшной полости, затем удаляют пораженный участок кишечника, затем здоровый конец либо выводят в малый таз и образуют стому, либо сразу соединяют с другой частью кишечника, создавая анастомоз. При обширном поражении и удалении толстой кишки, ее формируют с тонким кишечником.
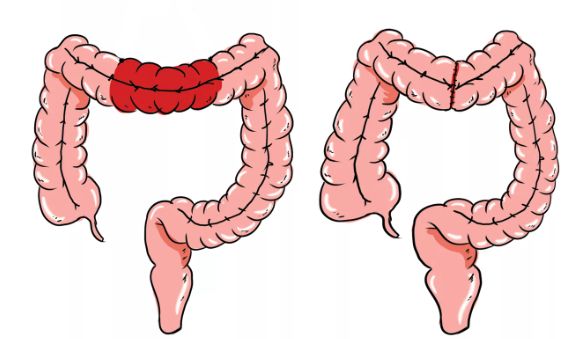
Анастомоз
Операции отличаются лишь методом выделения и соединения здоровых участков кишечника:
Рекомендации после операции
После операции важно наблюдаться у хирурга и гастроэнтеролога. Через 10-14 дней после хирургического вмешательства проводится профилактическое бужирование анастомоза (расширение просвета) или пальцевое ректальное исследование.
Прогноз. Профилактика
Эффективный прогноз возможен только при своевременном и адекватном выполнении хирургического лечения. Если операция не будет проведена, то придется регулярно использовать сифонные клизмы, но со временем симптомы все равно будут усиливаться. Здоровая кишка, находящаяся выше пораженной области, начнет растягиваться и разовьется воспаление. Как результат, кишка перестанет работать, ее придется удалить, а сокращение длины кишечника ухудшает прогноз. Поэтому операцию необходимо проводить сразу после установления диагноза. Чем раньше начато лечение, тем легче переносят его пациенты, тем меньше явно выражены дистрофические изменения в организме и меньше времени требуется на подготовку к операции.
Прогноз может ухудшиться при послеоперационных осложнениях: неуспешности анастомоза, свищах между прямой кишкой и окружающими тканями, тазовых абсцессах, стенозах, неправильном удалении кишки. Более того, даже после успешно проведенной операции могут возникнуть запоры, недержание кала, понос и повторные колиты .
Такие осложнения требуют продолжительной реабилитации, включающей:
- специальное питание (диетическиесмеси и безмолочные каши с постепенным расширением рациона);
- очистительные клизмы;
- прием слабительных;
- физиотерапию (дыхательную гимнастику и т.д.);
- сфинктеротомию (рассечение сфинктера);
- введение ботулотоксина в сфинктер;
- прием антибиотиков для лечения и профилактики энтероколита .
Длительность реабилитации зависит от клинических проявлений и может занять несколько лет.
При удалении толстой кишки целиком, включая часть тонкой кишки, возможно появление синдрома короткой кишки (тонкая кишка остается длиной менее 120 см), что потребует дополнительного внутривенного питания, так как организм получит меньше питательных веществ .
После операции необходимо дополнительно использовать ферменты, витамины и кишечные антисептики. Длительность приема препаратов зависит от количества оставшегося кишечника, сможет ли организм адаптироваться и обеспечить себя необходимыми элементами. Если требуется парентеральное питание, то ферменты и кишечные антисептики могут применяться постоянно по медицинским показаниям, то есть без поддержки организма — пациент быстро может скончаться.
Причины возникновения заболевания до сих пор не известны, поэтому нет специфической профилактики. При наличии у родителей болезни Гиршпрунга рекомендуется пройти медико-генетическую консультацию.
Список литературы
- Баиров Г. А., Островский Е. А. Хирургия кишечника у малышей. — Л.: Медицина, 1974. — 207 стр.
- Заболевание Хершпрунга у маленьких: руководство для докторов / под редакцией А. Ю. Разумовского, А. Ф. Дронова, А. Н. Смирнова, В. В. Холостовой. — М.: ГЭОТАР-Медиа, 2019. — 368 стр.
- Джорджсон К., Мюнстерер О., Козлов Ю. А. Заболевание Хершпрунга — лапароскопическое эндоректальное сбавление // Детская хирургия. — 2016. — № 6. — С. 309–314.
- Дронов А. Ф., Смирнов А. Н., Холостова В. В. и др. Операция Соаве при болезни Хершпрунга у детей — 50-летний опыт использования // Детская хирургия. — 2016. — № 6. — C. 303–309.
- Ионов А. Л., Щербакова О. В. Послеоперационные осложнения в хирургии кишечника у малышей // Российский вестник детской хирургии, анестезиологии и реаниматологии. — 2013. — № 4. — С. 50–58.
- Исаков Ю. Ф., Разумовский А. Ю. Детская хирургия: учебник. — М.: ГЭОТАР-Медиа, 2015. — 1040 стр.
- Ленюшкин А. И. Хирургическая колопроктология детей: руководство для докторов. — М.: Медицина, 1999. — 365 стр.
- Морозов Д. А., Пименова Е. С., Филиппов Ю. В., Гончарь В. Ф. и др. Swenson — основная техника хирургии заболевания Хершпрунга // Детская хирургия. — 2016. — № 4. — С. 203–210.
- Поддубный И. В., Козлов М. Ю., Трунов В. О. и др. Повторные лапароскопические операции при болезни Хершпрунга у малышей // Российский вестник детской хирургии, анестезиологии и реаниматологии. — 2014. — № 2. — С. 94–98.
- Смирнов А. Н., Дронов А. Ф., Холостова В. В. и др. Повторные операции при болезни Хершпрунга у детей // Российский вестник детской хирургии, анестезиологии и реаниматологии. — 2013. — № 4. — С. 42–49.
- Смирнов А. Н., Дронов А. Ф., Холостова В. В. и др. Хирургическое лечение заболевания Хершпрунга у малышей. 10 лет «на новых рельсах»: итоги // Детская хирургия. — 2017. — № 6. — С. 310–315.
- Geraldine H., Claude B., Pascal D. L., Guys J. M. Лечение заболевания Хершпрунга: хирургические размышления // Российский вестник детской хирургии, анестезиологии и реаниматологии. — 2013. — № 4. — С. 21–27.
- Ambartsumyan L., Smith C., Kapur R. P. Диагностика болезни Хершпрунга // Pediatr Dev Pathol. — 2020. — № 1. — Р. 8–22. ссылка
- Chen X., Xiaojuan W., Zhang H. и др. Диагностическая ценность предоперационно обнаруженной радиологической зоны перехода при болезни Хершпрунга // Pediatr Surg Int. — 2017. — № 5. — Р. 581–586. ссылка
- De la Torre-Mondragón L., Ortega-Salgado J. A. Трансанальный эндоректальный тян-су для болезни Хершпрунга // J Pediatr Surg. — 1998. — № 8. — Р. 1283–1286. ссылка
- Госаин А., Фрикман П. К., Коулс Р. А. и др. Рекомендации по диагностике и лечению ассоциированного с заболеванием Хершпрунга энтероколита // Pediatr Surg Int. — 2017. — № 5. — Р. 517–521. ссылка
- Пури П., Монтедонико С. Болезнь Хершпрунга: клинические особенности. Болезнь Хершпрунга и смежные расстройства. — 3-е изд. — Нью-Йорк: Springer, 2008. — С. 107–113.
- Вонг Ц. В., Лау Ч. Т., Чунг П. Х. и др. Ценность 24-часовой отсроченной брюшной радиографии бариевой клизмы в диагностике болезни Хершпрунга // Pediatr Surg Int. — 2015. — № 1. — Р. 11–15. ссылка
- Болезнь Хершпрунга // Национальная служба здравоохранения. — 2023.
- Болезнь Хершпрунга // Национальный институт диабета и болезней почек и пищеварения. — 2021.
- Болезнь Хершпрунга // Клиника Майо. — 2021.
- Болезнь Хершпрунга // Введение в радиологию. — 2021.
Видео по теме:
Вопрос-ответ:
Какие симптомы характерны для болезни Гиршпрунга?
Больным детям с болезнью Гиршпрунга свойственно нарушение акта дефекации, запоры, набухание живота, рвота, боли в животе, задержка в развитии, плохой аппетит и задержка веса.
Каковы причины возникновения болезни Гиршпрунга?
Болезнь Гиршпрунга обычно возникает из-за нарушения нормального развития нервных клеток в толстой кишке, что приводит к затруднению прохождения кала и запорам.
Как диагностируется болезнь Гиршпрунга?
Для диагностики болезни Гиршпрунга могут проводиться рентгенологические исследования, анализы кала на наличие скрытой крови, ректальное исследование и биопсия тканей толстой кишки.
Как проходит лечение болезни Гиршпрунга?
Лечение болезни Гиршпрунга может включать хирургическое удаление пораженного участка кишки, лекарственную терапию для контроля симптомов и диету, богатую клетчаткой.