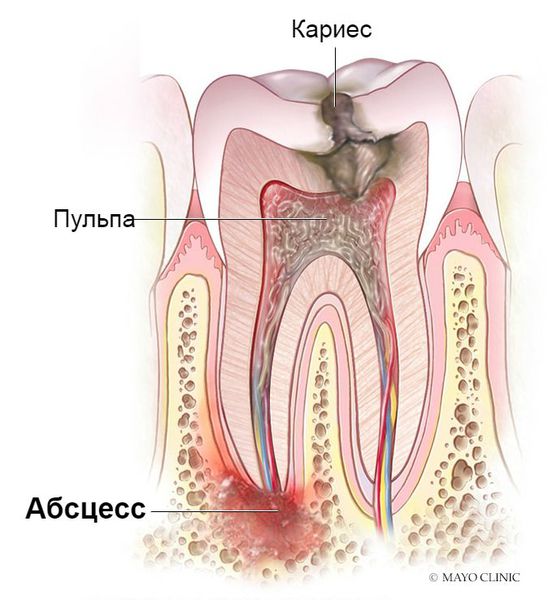
Гнойное скопление в области корня зуба — это определенное скопление гноя под корнем зуба, чаще всего с четкими границами. Это хроническое заболевание.
Воспаление тканей под корнем зуба
Абсцесс развивается из-за наличия смешанной микрофлоры: обычно это микроорганизмы, обитающие без доступа кислорода (пептострептококки, фузобактерии, актиномицеты, зеленящие стрептококки, энтеробактерии, золотистые стафилококки).
Факторы, способствующие развитию абсцесса:
- травмы, возникшие от попадания посторонних объектов в десну (например, косточки или зубочистки);
- сужение входа в десну из-за её отека или концентрации секрета (налёта, кровяных клеток, разрушенной ткани) из-за активности патогенных микроорганизмов;
- некорректное (травмоопасное) удаление зубных отложений под десной;
- распространение бактериальной инфекции из корневого канала через мимикрий в переход в ткани десны при пробоях стенки корня или его переломах — самый частый источник абсцесса .
Среди острой инфекции полости рта абсцессы занимают первое место: 80-85 % случаев приходится на них . За последние 20 лет количество пациентов с острой инфекцией полости рта увеличилось, а также увеличилось количество пациентов с трудными формами заболевания (сепсис, медиастинит и т. д.). Это связано с изменением микрофлоры, вызывающей болезнь, её устойчивостью к антибиотикам и увеличением количества старших пациентов с хроническими заболеваниями (сахарным диабетом, атеросклерозом и т. д.).
Наиболее часто абсцессы зуба происходят в возрасте 16-34 лет (52 %), реже — в возрасте 35-59 лет (41 %), крайне редко — у пожилых людей в возрасте 60-74 лет (7 %). 79 % пациентов обращаются за помощью на 5-10 дни после начала заболевания. Испытывают необходимость госпитализации на 2-4 дня после начала воспаления лишь 21 % пациентов. Чаще всего заражаются зубы нижней челюсти (72 %), реже — зубы верхней челюсти (28 %). Абсцессы чаще возникают под молярами, чем под премолярами .
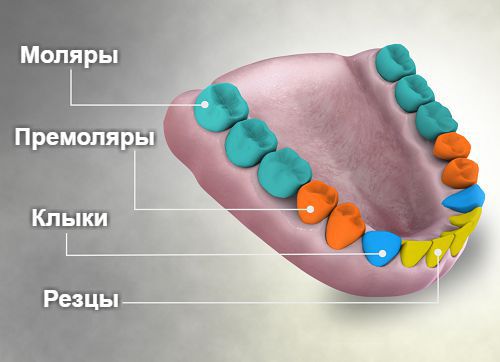
Четыре типа зубов
Если вы заметили сходные симптомы, обратитесь к врачу. Не надо самолечение — это опасно для вашего организма!
Признаки гнойников на зубах
Часто гнойник на зубах начинается с обострения хронического воспалительного процесса:
- периодонтита — воспаления периодонта, соединяющего корень зуба с костью челюсти;
- перикоронита — воспаления тканей вокруг прорезывающегося зуба;
- абсцедирующего пародонтита — воспаления дёсен с образованием гнойного очага.
При этом в пораженной области возникает постоянная тупая боль различной силы. При нажатии на проблемный зуб она заметно усиливается и распространяется по ходу пролегания тройничного нерва, захватывая соседние зубы. Постепенно слизистая оболочка вокруг болезненного места краснеет, набухает, во рту появляется резкий неприятный запах, на языке появляется налет, слюна становится густой и вязкой.
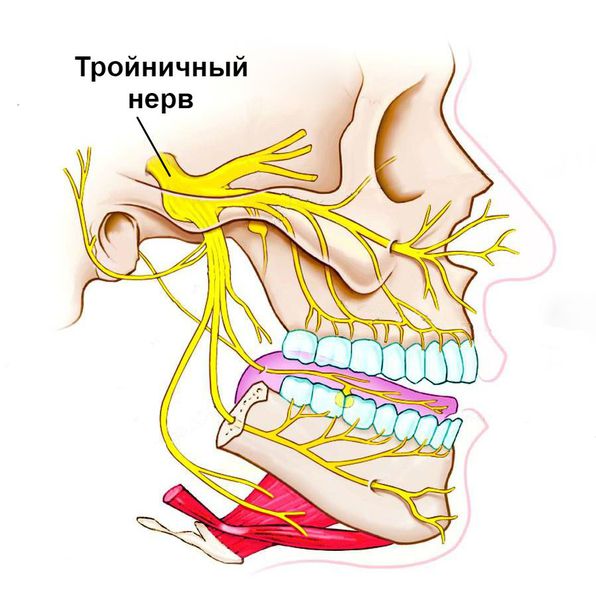
Тройничный нерв
При распространении инфекции воспалительный процесс усиливается. Это приводит к уплотнению тканей, отеку лица и шеи, вовлеченных в патологический процесс. Боль от тупой и ограниченной становится пульсирующей и распространенной, выходя за пределы челюсти. Из-за этого пациенту становится трудно жевать и полностью открыть рот, может чувствоваться боль при укусывании, подвижность зубов, увеличение и болезненность лимфоузлов в пораженной области.
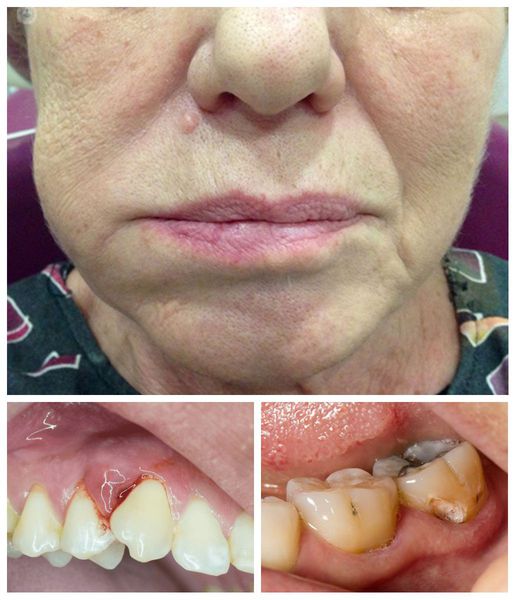
Признаки гнойника на зубе
К общим проявлениям гнойника относятся:
- повышение температуры тела до 40°С;
- головная боль;
- раздражительность .
При высокой вирулентности инфекции (ее способности заразить организм) и выраженной чувствительности организма к инфекции заболевание протекает достаточно бурно. Для таких случаев характерно внезапное начало болезни, яркое проявление местных признаков (отека и покраснения), резко выраженные симптомы гнойно-резорбтивной лихорадки (продолжительное повышение температуры, отек, пульсирующие боли и др.). Интоксикация резко увеличивается, что проявляется нарушением сна, потерей аппетита, общим недомоганием .
Патогенез абсцесса зуба
Инфекции, вызванные зубами, появляются, когда смешанная бактериальная флора проникает в окружающие ткани. В самом начале преобладают анаэробные бактерии (например, стрептококки), которые способны расти как в присутствии кислорода, так и без него. Без лечения мягкий отёк превращается в гнойный. Изменение окислительно-восстановительного потенциала пораженных тканей приводит к росту анаэробных бактерий, которые существуют только без кислорода. Это вызывает образование абсцесса.В процессе жизнедеятельности бактерии выделяют токсины, которые участвуют в формировании биологически активных продуктов, увеличивающих проницаемость сосудов. Воспаление пародонта продолжает развиваться, скапливая антигены — чужеродные вещества. Их скопление становится первичным очагом инфекции, на что организм реагирует выработкой антител.Защитную капсулу отделяет инфекцию от здоровых тканей, поддерживая баланс между патогенной флорой и здоровыми тканями. Однако бактерии продолжают проникать в пародонт через корневой канал зуба, выделяя все больше токсинов и продуктов распада тканей.Механическое повреждение защитной капсулы (например, при удалении зуба или лечении корневых каналов) позволяет инфекции проникнуть в окружающие ткани и кровоток, вызывая осложнения.Также охлаждение, перегревание или болезни, например, грипп, ОРЗ, ангина, гепатит B и другие, могут нарушить баланс между патогенным очагом и здоровыми тканями.
Классификация и стадии развития абсцесса зуба
Согласно разбивке А. И. Евдокимова, все гнойники в области челюсти и лица можно разделить на пять групп по их анатомическому расположению:
- Гнойники лица (расположены в верхней части лица, включая верхнюю челюсть):
- гнойники подглазничной области;
- гнойники скуловой области;
- гнойники орбиты глаза;
- гнойники височной области;
- гнойники подвисочной и крылонёбной ямок;
- гнойники щёчной области;
- гнойники мягкого и твёрдого нёба.
- Гнойники околочелюстной области (располагаются в районе нижней челюсти).
- Гнойники дна рта (верхнего и нижнего отделов).
- Гнойники языка.
- Гнойники шеи .
- лёгкая — затрагивается одна область;
- среднетяжёлая — вовлечены две или более области;
- тяжёлая — гнойники дна рта, шеи и половины лица, а также комбинация гнойника височной области с подвисочной и крылонёбной ямками .
Все эти гнойники бывают поверхностными и глубокими.
По тяжести процесса гнойники зубов условно делят на три группы:
Также выделяют острую и подострую стадии гнойников, или фазу гидратации и дегидратации .
Появившись у корня зуба, инфекция распространяется на кость и в окружающие ткани.
| Исходное место инфекции | Область распространения |
|---|---|
| Верхняя челюсть или передние зубы и премоляры нижней челюсти | Преддверие щёчного пространства |
| Верхняя челюсть (если инфекция проникает в кость выше места прикрепления щёчной мышцы) | Щёчное пространство |
| Задние зубы нижней челюсти | Поднижнечелюстное пространство |
| Любая область без лечения (сопряжена с серьёзным риском) | Фасциальные пространства (вниз и назад по шее) |
Путь распространения инфекции в первую очередь зависит от толщины окружающей кости и положения места прикрепления мышцы к очагу инфекции. Вестибулярная кортикальная пластина верхней челюсти, например, довольно тонкая, поэтому большинство инфекций распространяется на лицевую область, что часто приводит к развитию вестибулярного гнойника (со стороны преддверия рта). Однако, если инфекция проходит через кость выше места прикрепления щёчной мышцы (это иногда происходит при инфекции моляров), может возникнуть инфекция щёчного пространства.
На нижней челюсти кортикальная кость, окружающая передние зубы и премоляры, также довольно тонкая. Поэтому инфекция чаще всего сосредотачивается в преддверии щёчной области. Однако язычная кортикальная пластина сзади ещё тоньше, и место прикрепления подбородочно-язычной мышцы находится достаточно высоко по отношению к верхушкам моляров, что способствует развитию инфекционных процессов в поднижнечелюстном пространстве. Оттуда инфекция может распространиться вниз и назад на шею, а иногда даже в грудную клетку .
Осложнения абсцесса зуба
Лечение абсцесса зуба необходимо, чтобы избежать осложнений. Даже если самостоятельное вскрытие может снизить боль, оно не заменяет важности стоматологического вмешательства. Неудренный абсцесс может привести к распространению инфекции на ткани нижней челюсти, а также на другие участки головы и шеи, что может вызвать серьезные последствия.
Флебиты и тромбофлебиты
В случае развития воспаления вен вблизи очага инфекции может возникнуть тромбофлебит — это воспаление с последующим образованием тромба в вене. Изначально процесс поражает стенки сосудов (флебит), затем распространяется на окружающую клетчатку вены (перифлебит) и, наконец, вовлекает всю стенку сосуда. Это приводит к замедлению кровотока, изменению состава крови и увеличению свёртываемости, что способствует образованию тромба. В некоторых случаях тромбы могут образовываться в венах головного мозга.
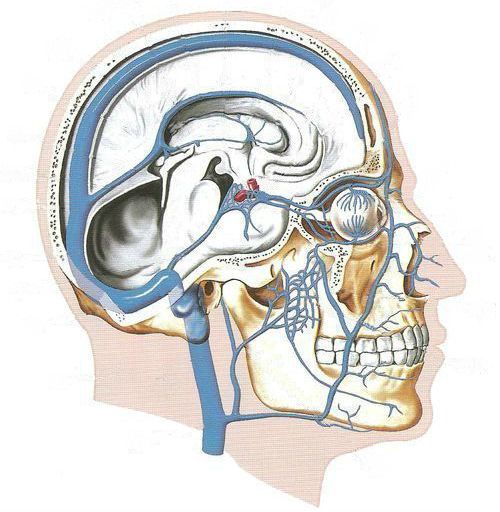
Синусы головного мозга
Медиастинит
Медиастинит — это воспаление средостения (группы органов, расположенных между левой и правой медиастинальной плеврой, задней поверхностью грудины и грудным отделом позвоночника и шейками рёбер). Это состояние может быть фатальным.
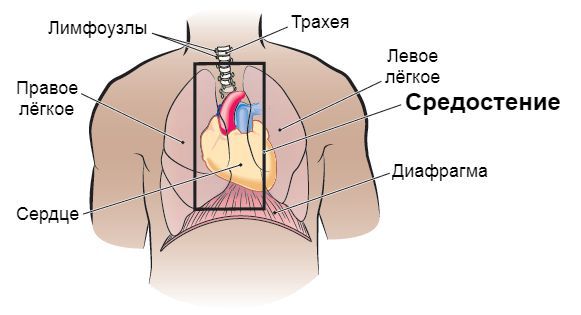
Средостение
Инфекция может проникнуть в средостение контактным путем, через кровь или лимфу. Гнойный экссудат способен разжижить межмышечные перегородки и стенки крупных артерий. В результате инфекция быстро распространяется, увеличивая риск кровотечений.
Чаще всего источником распространения инфекции, приводящей к медиастиниту, является воспаление в области верхушки корня зуба (иногда совместно с инфекцией миндалин или повреждением слизистой ротовой полости).
Острый или хронический сепсис
Сепсис — это серьезное осложнение абсцесса зуба, которое проявляется при нарушении иммунной системы. Организм не способен справиться с инфекцией, и она распространяется по всему организму. Сепсис может развиваться в молниеносном (1-2 дня), остром (5-7 дней), подостром (1-2 недели) или хроническом виде. Сначала страдают легкие, затем другие органы, включая печень, почки и другие. Далее возможно развитие септического шока, с замедлением кровообращения и недостаточностью нескольких органов — полиорганная недостаточность. Большинство пациентов умирают в течение 2-3 дней после развития данного синдрома.
Менингеальные заболевания
Менингит и другие менингеальные осложнения абсцесса зуба (менингит, абсцесс мозга и другие) не так распространены, однако имеют высокий процент смертности, достигающий 40-90 %. Эти осложнения чаще всего возникают из-за распространения инфекции из первичных очагов, височной области, крылонёбной или подвисочной ямки.
Диагностика абсцесса зуба
Исследование абсцессов базируется на данный опроса больного и объективного обследования. При осмотре нужно обратить внимание на гиперемированную и отечную слизистую оболочку, а также на ограниченную отечность десны округлой или овальной формы. При пальпации очаг поражения мягкий, флюктуирует (колеблется), наблюдается острая болезненность. Установленная подвижность зубов, положительная реакция на перкуссию (простукивание). При зондировании зубодесневого кармана или надавливании на десну происходит выделение гнойного экссудата.
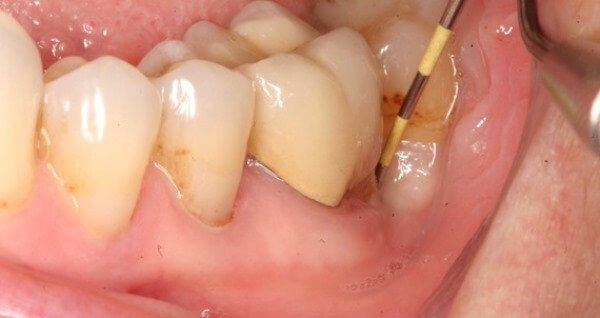
Зондирование зубодесневого канала
Существуют четыре локальных признака, на основе которых проводится топическая диагностика (выявление очага заболевания):
- наличие «виновного» зуба;
- выраженность воспалительного инфильтрата;
- нарушение двигательной функции нижней челюсти;
- затруднение глотания.
Оценивается вид воспалительной реакции и локальные проявления в зависимости от места и распространенности процесса. Учитывается возраст пациента, местные симптомы, наличие общих заболеваний, которые могут создавать иммунодефицит и отражаться на общей картине болезни.
Микробиологическая диагностика играет важную роль в определении видов микробных возбудителей, их свойств, уровня концентрации, а также чувствительности к антибактериальным средствам.
Очень важны для установления диагноза и прогноза заболевания исследования крови и мочи:
- повышенный уровень лейкоцитов в общем анализе крови;
- наличие белка, кровяных клеток и дегенеративных клеток почечного эпителия в анализе мочи (это показатели инфекции и воспаления).
При острой форме заболевания количество лейкоцитов в периферической крови увеличивается до 15,0-20,0*10/л, наблюдается резкое смещение нейтрофилов влево, а также появление их молодых (незрелых) форм, СОЭ – 50-60 мм/ч. В моче появляются белок, цилиндры, эритроциты .
Важные данные для определения степени реактивности организма. Самыми информативными в этом отношении являются показатели лейкоцитарного индекса интоксикации, иммунологические данные и данные биохимического исследования крови.
Необходимо проводить рентгенологическое исследование в комплексном обследовании. Оно позволяет установить, что именно зуб является источником инфекции .
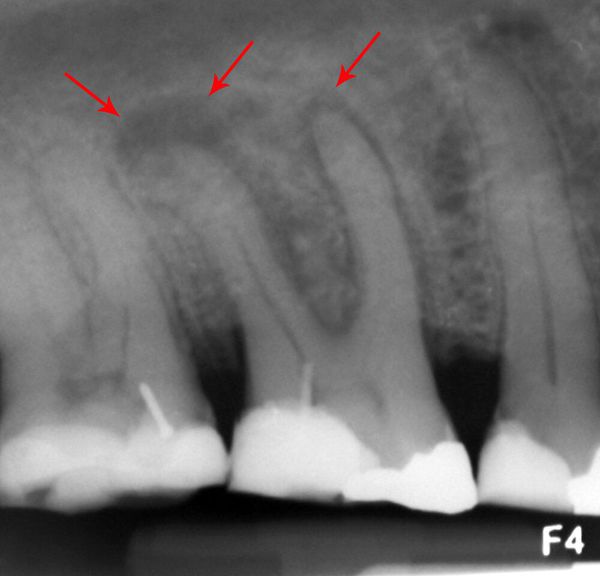
Абсцесс зуба на рентгеновском снимке
Нужно провести дифференциальную диагностику абсцессов от следующих заболеваний:
- фурункула и карбункула лица на ранней стадии болезни;
- флегмона лица;
- острого воспаления околоушной и поднижнечелюстной слюнных желез;
- гнойных срединной и боковой кист шеи;
- гнойной дермоидной кисты дна рта;
- специфических хронических воспалительных процессов .
Лечение абсцесса зуба
Подход к лечению гнойного абсцесса требует систематического подхода, необходимо учитывать общее состояние пациента и проводить оценку эффективности лечения в динамике.
Основные принципы терапии:
- Оценка степени тяжести заболевания:
- анализ симптомов (наличие боли, её локализация, динамика);
- оценка отёка (размер, характеристики при пальпации);
- наличие нарушений в работе жевательной мышцы;
- Анализ иммунного статуса:
- выявление возможных нарушений в иммунной системе;
- Хирургическое вмешательство
- Применение антибиотиков.
- Дальнейший мониторинг состояния.
- простая процедура — доступ к корневому каналу осуществляется через зубную коронку и удаляется некротическая ткань;
- сложная операция — проводится разрез и дренирование мягких тканей, затронутых инфекцией.
Хирургическое вмешательство — ключевой метод лечения гнойного абсцесса зуба. Цель операции заключается в устранении причины заболевания (некротизированной пульпы зуба) и дренировании гноя, накопившегося в очаге воспаления. Существуют два основных метода хирургического лечения:
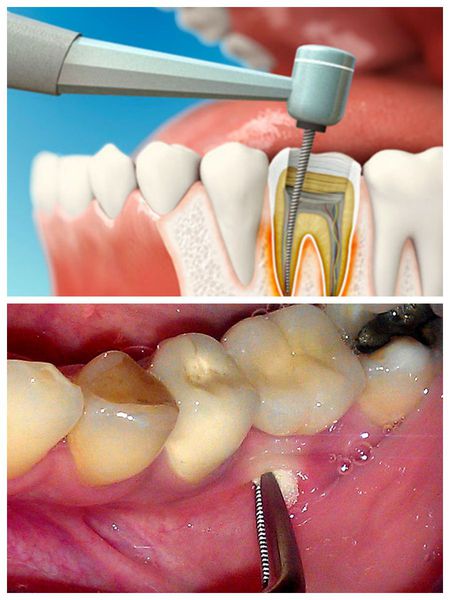
Варианты оперативного лечения абсцесса зуба
При выборе антибиотиков для терапии следует учитывать состояние иммунитета, аллергические реакции и предыдущее лечение. Следует помнить, что эффективное назначение антибиотиков должен проводить только специалист. Он также определяет оптимальный способ введения лекарства (при легких и средних формах заболевания предпочтительно пероральное введение), устанавливает правильную дозировку и регулярность приёма.
Курс антибиотикотерапии длится определенное время: во время лечения и минимум два дня после исчезновения клинических проявлений. Обычно улучшение наступает через два дня, полное выздоровление — через 4-5 дней.
Инфекции, распространяющиеся в фасциальные пространства, требуют интенсивной терапии, и пациент должен как можно скорее обратиться к специалисту для назначения антибиотиков и проведения оперативного вмешательства.
Исходя из данных о возбудителе инфекции, нередко предварительно определяют антибиотик для начала терапии, но после операции необходимо взять пробы для более точного определения чувствительности микроорганизмов к антибиотикам и коррекции терапии. В качестве антибиотиков чаще всего применяют пенициллин, эритромицин, кларитромицин, клиндамицин, тетрациклин, метронидазол.
После проведения терапии важно тщательно наблюдать за состоянием пациента. На следующий день после операции пациент должен явиться на прием к врачу или, в крайнем случае, связаться с ним. Это необходимо для оценки эффективности лечения, возможных аллергических и токсических реакций, а также побочных эффектов .
Прогноз. Профилактика
Принятие решения о сохранении зуба лежит на плечах врача, который оценивает ответ периодонта на проводимое лечение. Прогноз заболевания зависит от различных факторов, таких как уровень разрушения альвеолярной кости, вовлеченность корневых зубных участков, анатомические и функциональные особенности зуба, причины возникновения абсцессов, возраст пациента и общее состояние организма, а также сопутствующие заболевания, такие как сахарный диабет и бруксизм..
Характер течения заболевания и возможные осложнения зависят от иммунитета организма, вирулентности микрофлоры и анатомических особенностей в области воспаления. В случае распространения процесса возможно вовлечение соседних тканей (шеи, средостения, орбиты, головного мозга) и летальный исход. При бронхо-легочных осложнениях смертность превышает 50 %. В связи с увеличением риска серьезных осложнений (сепсиса, тромбоза, медиастенита) важно строго следовать рекомендациям врача. Профилактика осложнений должна включать грудное и тщательное дренирование очагов воспаления.
Для предотвращения абсцесса зуба важно своевременно лечить инфекционно-воспалительные заболевания полости рта и не допускать развития кариеса. Кроме того, необходим правильный уход за зубами, включающий:
- питье фторированной воды;
- чистку зубов фторированной пастой не реже двух раз в день;
- использование зубной нити или специальных устройств для чистки межзубных промежутков;
- регулярную замену зубной щетки и сбалансированное питание, исключающее сахар и перекусы между приемами пищи;
- периодические походы к стоматологу для профилактического осмотра и профессиональной гигиены полости рта.
Дополнительной защитой от кариеса можно воспользоваться антибактериальными или фторсодержащими ополаскивателями.
Список литературы
- Монгольский М., ван Винтерау А.Препараты против микробов в стоматологической сфере / Перевод М. Лариной. — Москва: Азбука, 2004. — 327 страниц.
- Адит Л., Кузнецова Х., Фрейд Г. Бактериология дентогенных пиогенных инфекций // Oral Surg Oral Med Oral Pathol. — 1981; 52 (6): 583-587.ссылка
- Лукьянова И. К. Руководство для стоматолога. — Москва: Медицинская литература, 2010. — 400 страниц.
- Щеглов А. Г. Заболевания воспалительного характера тканей лица, челюстей и шеи. — Москва: ГОУ ВУНМЦ МЗ РФ, 2001. — 273 страницы.
- Радостов Т. Г. Хирургия в стоматологии. — Москва: Медицина, 2000. — 688 страниц.
- Косов В. А., Егорова О. А., Трояков Н. В. Внутричерепные осложнения гнойных инфекций от зубов // Институт стоматологии. — 2004. — № 2. — С. 35-37.
- Бернардинский Ю. И. Основы операций на лице и в стоматологии. — Москва: Медицинская литература, 2003. — 416 страниц.
- Бочанов Р. Сепсис и шок от инфекции // Актуальные вопросы анестезиологии и реаниматологии. — Архангельск , 1995., — С.125-137.
- Тимофеев А. А. Руководство по операциям на лице и в стоматологии. — Киев, 2002. — 1024 страницы.
- Криводон Г. Г. Гнойники и абсцессы в области лица и челюстей: лекция // Одесский государственный медицинский университет. Кафедра операций в стоматологии. — 2002.
- Евдосим А. И. Воспаления в области лица и челюстей // Конспекты лекций. — Москва, 1958. — 27 страниц.
Видео по теме:
Вопрос-ответ:
Какие симптомы сопровождают абсцесс зуба?
Абсцесс зуба может проявляться болью при жевании, отечностью десен, покраснением на месте абсцесса, образованием гнойного налета и неприятным запахом изо рта. В некоторых случаях может повыситься температура тела.
Что может стать причиной развития абсцесса у зуба?
Нерегулярная гигиена полости рта, нарушения в работе иммунной системы, травма зуба, кариес и некачественная пломба могут стать причиной развития абсцесса у зуба.
Какой диагноз ставит стоматолог при подозрении на абсцесс зуба?
При подозрении на абсцесс зуба стоматолог проводит осмотр полости рта, рентгенографию и при необходимости может назначить общий анализ крови. Диагноз ставится на основании симптомов и результатов исследований.
Как происходит лечение абсцесса зуба?
Лечение абсцесса зуба может включать прием антибиотиков, промывание зубной полости, удаление гнойного налета, удаление иллюминированного зуба, пломбирование каналов и другие манипуляции в зависимости от степени развития болезни.
Что можно сделать для предотвращения абсцесса зуба?
Для предотвращения абсцесса зуба необходимо соблюдать регулярную гигиену полости рта, посещать стоматолога для профилактических осмотров, правильно питаться и вовремя лечить все зубные проблемы.
Какие симптомы сопутствуют абсцессу зуба?
Симптомы абсцесса зуба могут включать в себя: сильную боль, опухание и покраснение десны, гноявой отделяющийся вкус во рту, неудобство при открытии рта, общее недомогание и повышенную температуру тела. В случае появления этих признаков, необходимо обратиться к стоматологу для диагностики и лечения.