Осложнение астмы (Status asthmaticus) — серьезное состояние, которое возникает при продолжительных приступах бронхиальной астмы. Сопровождается отёком бронхиол с образованием густой мокроты, что приводит к усилению одышки и кислородному голоданию.
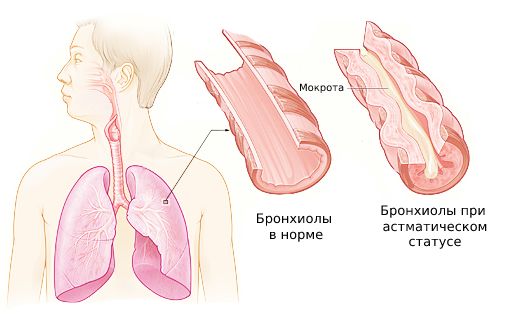
Бронхиолы при астматическом статусе
Экстренная помощь при осложнении астмы. Отличается от обычного приступа астмы, поэтому проветривание помещения и другие стандартные меры не помогут. Важно помочь пациенту принять форсированную позу: сесть на стул или кровать и опираться руками на спинку. Сразу после этого необходимо вызвать скорую помощь.

Форсированная поза
Осложнение астмы длится дольше и проходит тяжелее, чем обычный приступ бронхиальной астмы, не реагирует на стандартное лечение и развивается острая дыхательная недостаточность (ОДН).
Это состояние наблюдается у 17-79 % пациентов с бронхиальной астмой, смертность составляет около 17 %. Считается наиболее тяжелым осложнением бронхиальной астмы, которое может быть смертельным даже для молодых пациентов.
Признаки осложненного состояния:
- одышка, которая может привести к полной обструкции легких, легочному сердцу и кислородному голоданию;
- неэффективность лечения симпатомиметиками и другими средствами, расширяющими бронхи и бронхиолы, увеличивающими поток воздуха в легких;
- нарушение дренажной функции бронхов, способности очищаться от микробов и частиц;
- гиперкапния и артериальная гипоксемия, вызванные избытком CO2 или низким уровнем кислорода в крови .
Причины развития осложнения астмы
Такие причины как обострение хронических заболеваний легких, острый пневмонии, синусита и панкреатита, а также операция по удалению полипа и неправильное применение кортикостероидов могут привести к развитию осложнения.
Частая причина осложнения астмы — это избыточное употребление бронхорасширяющих препаратов, таких как Сальбутамол, Беродуал или Беротек. Пациент самостоятельно изменяет дозировку, не принимает необходимые противовоспалительные препараты, что приводит к обострению воспаления.
Осложнение астмы может возникнуть при аллергической бронхиальной астме, в том числе при аллергии на лекарства: антибиотики, салицилаты, анальгетики и жаропонижающие препараты.
Основные факторы риска развития осложнения астмы: воздействие аллергенов, респираторные инфекции, изменение погодных условий, психоэмоциональное напряжение и неправильное лечение астмы. Более половины случаев осложнения зарегистрировано у пациентов со стероид-зависимой формой астмы.
Если вы заметили подобные признаки, обязательно обратитесь к врачу. Не стоит экспериментировать с лечением самостоятельно — это может быть опасно для вашего здоровья!
Симптомы астматического статуса
При астматическом статусе возникают проблемы с дыханием, речью и сознанием. Часто пациенты могут иметь трудности с произношением целых предложений и ограничиваются отдельными словами. Сознание может быть смутным или отсутствовать вообще.
На начальных этапах астматического статуса возникают приступы удушья, при этом дыхание не восстанавливается полностью. Грудная клетка сильно двигается, пациент тяжело дышит, однако вдохи и выдохи мелкие, что приводит к недостатку кислорода. Во время дыхания задействуются вспомогательные мышцы, а больной принимает позу, которая облегчает дыхание: обычно сидячую, реже стоячую, слегка наклоненную вперед и опирающуюся на руки.
В период приступа учащается сердцебиение, нарастает пульс и нарушается ритм сердца, что может вызвать ощущение страха. Часто пациент становится возбужденным, испытывает панику и страх, что может привести к агрессивному поведению. Обычно во время приступа увеличивается артериальное давление, появляется потливость, а также может наблюдаться посинение кожи либо конечностей. При таких изменениях увеличивается риск возникновения пневмоторакса, особенно у детей, подростков и женщин.
В случае астматического статуса пациент может сохранять активность, например, перемещаться по помещению и выполнить самообслуживание. Однако это происходит в условиях сниженной активности и резкого ухудшения самочувствия.
У некоторых пациентов с астматическим статусом наблюдается приступообразный, изнурительный кашель: у детей могут быть присутствовать небольшие выделения мокроты, а у взрослых кашель скорее сухой. Свистящие звуки в грудной клетке слышны на расстоянии.
В стадии декомпенсации пациент не может употреблять пищу, напитки и спать. Шейные вены набухают, рисунок шеи и впадин в области ключицы становится неясным в результате дыхательной недостаточности. Пульс становится практически неразличимым, кровяное давление снижается, движения грудной клетки становятся едва заметными.
В стадии комы возможны судороги.
Признаки угрозы жизни:
- Частота дыхания выше 30 вдохов в минуту, синюшность кожи, отсутствие дыхательных звуков при прослушивании.
- Частота пульса выше 130 ударов в минуту, аритмия и брадикардия, повышенное кровяное давление, сильное потоотделение, уменьшение объема мочи.
- Сатурация крови кислородом — 40−60 %.
- Свистящее дыхание с одышкой.
В экстремальных случаях могут возникнуть серьезные нарушения дыхания, требующие искусственной вентиляции легких.
Патогенез астматического статуса
Развитие астматического статуса обусловлен затруднением проходимости дыхательных путей. Этому способствует отёк бронхиальной стенки, спазм бронхов, трудности с отхождением мокроты и закупорка бронхов густой мокротой. Все эти факторы делают вдох сложным, усиливают и удлиняют выдох.
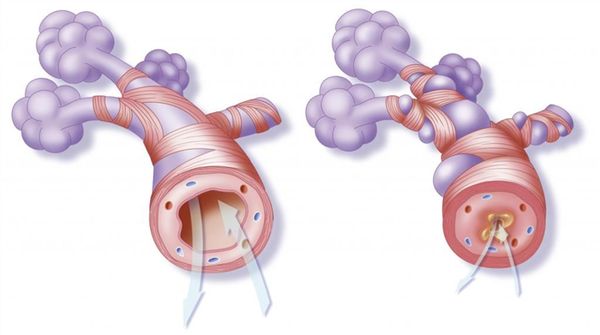
Спазм бронхов
Однако помимо затрудненной проходимости дыхательных путей, в развитии астматического статуса важную роль играет переполнение легких. При вдохе бронхи расширяются, пациенты вдыхают больше воздуха, чем выдыхают через суженные дыхательные пути. Это повышает внутригрудное давление и приводит к развитию паралича мелких бронхов, из-за чего воздух задерживается в легких. Это приводит к снижению кислорода в крови, увеличению сопротивления легочных сосудов и нарушению кровообращения в малом круге, что в итоге может вызвать острое легочное сердце. Кроме того, избыток воздуха в легких и излишнее усилие дыхательной мышцы могут привести к синдрому усталости дыхательных мышц.
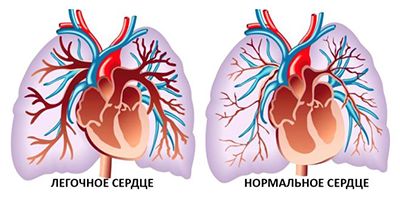
Легочное сердце
При избыточном воздухе в легких, интенсивной работе дыхательной мышцы и значительном потоотделении меньше жидкости остается в организме, что увеличивает вязкость мокроты и ухудшает состояние.
Важное значение в развитии астматического статуса имеет функциональная блокада β-адренорецепторов, ответственных за расслабление мышечных клеток в бронхах. При применении излишне высоких доз бронхорасширяющих препаратов функция β-адренорецепторов нарушается. Обычно пациенты предпринимают такие шаги для предотвращения астматических приступов, улучшения сна или увеличения выносливости. Однако избыточное употребление препаратов расширяет бронхи и увеличивает количество воздуха, поступающего в легкие. Это может привести к отеку слизистой оболочки бронхов и увеличенному отделению мокроты, что известно как синдром «закрытого объема».
Кроме того, в развитии астматического статуса важную роль играет сужение мелких и средних бронхов на выдохе и развитие немедленной анафилактической реакции, которая происходит при спазме бронхов и задыхании.
При астматическом статусе возможны нарушения кровообращения в легких, развитие тромбоза мелких ветвей легочной артерии, относительный недостаток надпочечников у пациентов с зависимостью от гормонов и острая дыхательная недостаточность (гипоксическая кома), что может привести к летальному исходу.
Чаще всего смерть наступает из-за острой дыхательной недостаточности — недостаток кислорода опасен для органов и тканей, особенно для головного мозга, сердца и почек. К нему может добавиться острая сердечно-сосудистая недостаточность, нарушение сердечного ритма (фибрилляция желудочков или мерцательная аритмия), что может привести к тромбоэмболии легочной артерии, тромбозу головного мозга и, в конечном итоге, к сердечной остановке.
Классификация и стадии развития астматического статуса
Выделяют две разновидности астматического статуса:
- Резко развивающаяся (анафилактическая). Проявляется внезапно и напоминает обычный шок. Анафилактическая форма проходит через два этапа:
- Шок, который предшествует острой спазме бронхов и острой недостаточности дыхания.
- Кома, вызванная быстрым развитием сердечной недостаточности и усиливающимся кислородным голоданием. Пациент находится в крайне тяжелом состоянии, без сознания, могут возникнуть судороги. Кожа становится голубой, зрачки расширены и слабо реагируют на свет, частота дыхания превышает 60 в минуту, дыхательные звуки не слышны.
- Постепенно развивающаяся (метаболическая). Проявляется медленно, иногда за несколько дней или даже недель. Пациенты могут перемещаться по комнате, использовать туалет, однако при этом испытывают затруднения с активностью и всегда сопровождаются резкой одышкой и ухудшением состояния здоровья. Такая форма обычно развивается из-за блокады функции β-адренергических рецепторов.
- Компенсация — пациент сохраняет сознание, способен отвечать на вопросы, ведет себя адекватно. Старается занять позу, которая облегчит дыхание: обычно сидит, иногда стоит, слегка наклоненный вперед, ищет опору для рук. Проявление удушья более интенсивное, чем обычно, обычные препараты не помогают. Появляется одышка, сильная синюшность носогубного треугольника, иногда потливость. Отсутствие мокроты является тревожным симптомом и указывает на ухудшение состояния.
- Декомпенсация — слизистые пробки закупоривают просвет бронхов и бронхиол, что приводит к сужению дыхательных путей («немое легкое»). Если приступ не удается остановить вовремя, объем непродуктивного воздуха в легких увеличивается, бронхи еще больше спазмируются, движение воздуха почти отсутствует. В крови увеличивается содержание CO2 и снижается уровень кислорода, что приводит к изменениям в метаболизме и кислородной недостаточности. Пациент сохраняет сознание, но его реакции замедлены, пальцы становятся голубыми, впадины над и подключичные углубляются, грудная клетка раздувается, разница между обхватом груди при вдохе и выдохе практически незаметна. Работа сердечно-сосудистой системы нарушается: снижается артериальное давление, пульс становится частым, слабым, аритмичным, порой нитевидным.
- Кома — состояние пациента крайне тяжелое, сознание помутнено, отсутствует адекватная реакция на окружающее. Дыхание поверхностное и редкое, нарастают симптомы церебральных и неврологических нарушений, пульс нитевидный, артериальное давление падает.
Этапы астматического статуса:
Осложнения астматического статуса
Последствиями астматического состояния могут быть:
- опадение легкого или его части;
- отклонения в сердечном ритме, например фибрилляция предсердий;
- развитие острой легочной недостаточности, что может привести к тромбоэмболии легочной артерии, ишемическому инсульту или инфаркту миокарда;
- пневмоторакс;
- подкожный эмфизем;
- кровотечение из желудка и кишечника при активной противовоспалительной гормональной терапии;
- стероидный панкреатит;
- удушье (затруднение дыхания из-за сдавливания дыхательных путей);
- эмфизема легких;
- бактериальные инфекции дыхательных путей .
Астматическое состояние может привести к смерти пациента.
К причинам смерти при астматическом состоянии относятся:
- прогрессирующая нарушение дыхания, которое не поддаётся лечению;
- неправильная терапия: недостаточное применение гормональных препаратов, неверный расчет и подбор лекарств, расширяющих дыхательные пути, передозировка теофиллином, гликозидами и седативными препаратами;
- употребление наркотических средств;
- усиление бронхоспазма при очищении дыхательных путей во время бронхоскопии;
- легочная патология: инфекция, пневмоторакс и аспирация рвотными массами;
- неправильное осуществление искусственной вентиляции легких или поломка аппарата ИВЛ;
- нарушения гемодинамики: уменьшение или увеличение объема крови, шок, отек легких, отрицательное давление в плевральной полости;
- внезапная остановка сердца .
Диагностика астматического статуса
Приложение точного диагноза происходит в случае тяжелого приступа бронхиальной астмы. Обычно такую диагностику проводят срочные врачи или терапевты, если приступ произошел в больнице. После оказания первой помощи пациента немедленно госпитализируют в реанимацию или интенсивную терапию (на стадиях 2 и 3 — обязательно). Там пациенту вводят лекарства и срочно проводят обследование: делают общий анализ крови и мочи, биохимический анализ крови, анализируют газовое состояние крови и коэффициент кислотно-щелочного баланса.
Также используют рентгенографию грудной клетки (R-ОГК), электрокардиографию (ЭКГ) и, по необходимости, УЗИ сердца (ЭхоКГ). Если пациент проходит пикфлоуметрию, оценивают ее результаты динамике. Пикфлоуметрия — это проверка максимальной скорости потока воздуха при выдохе, которая помогает выявить работу дыхательной системы. Регулярная пикфлоуметрия рекомендована всем пациентам с бронхиальной астмой, так как позволяет своевременно корректировать лечение на ранних стадиях обострения, когда пациент чувствует себя отлично.
Пикфлоуметрия
Лечение астматического статуса
При возникновении астматического статуса требуется немедленная госпитализация. Очень часто лечение проводится в реанимационных и интенсивных отделениях.
Перед прибытием скорой помощи важно помочь пациенту занять вынужденную позу: сесть на стул или кровать и опереться руками на спинку. Это необходимо, чтобы вентиляция легких улучшилась за счет активации вспомогательной мускулатуры. Дальнейшую медицинскую помощь должны оказывать специалисты.
Неотложная помощь при астматическом статусе направлена на устранение кислородной недостаточности и снятие спазма бронхов. Стандартный алгоритм включает введение следующих лекарств:
- Глюкокортикостероиды — препараты, которые быстро уменьшают воспаление и устраняют спазмы бронхов, препятствуя скоплению слизи. Эти средства также усиливают чувствительность к бронходилатирующим препаратам, снижают отеки и аллергические реакции. Препараты обычно вводятся внутривенно, однако также могут использоваться в виде таблеток (для срочной помощи или после обострения, чтобы снять отеки). Дозировку подбирает врач индивидуально для каждого пациента. Нельзя самостоятельно принимать эти препараты: после приема может возрасти артериальное давление, даже до криза, возникнуть стероидный сахарный диабет и миопатия.
- Метилксантины — второстепенные препараты, дополняющие лечение глюкокортикостероидами. Они также эффективно улучшают проходимость бронхов и применяются под наблюдением врача, так как могут вызвать судороги, снижение артериального давления, нарушения сердечного ритма и кому.
- Бронходилататоры (Сальбутамол, Беротек) — используются только в случае, если пациент не получал излишнюю дозу. В противном случае возникнут только побочные эффекты, а не лечебный эффект.
- Адреналин — также оказывает воздействие на бронхи: сначала расслабляет их мышцы, а затем расширяет просвет. Применяется при развитии анафилактической формы и только по назначению врача, так как адреналин часто вызывает тахикардию и может сильно нарушить обмен веществ в сердечной мышце.
- Антигистаминные средства — также могут применяться при анафилактической форме, препараты вводятся внутривенно.
- Капельница с раствором глюкозы — позволяет устранить гиповолемию, т. е. увеличить объем крови. Из-за дисбаланса кислорода и углекислого газа астматический синдром осложняется острой нехваткой жидкости. Ее необходимо восполнить, чтобы стабилизировать состояние пациента. Можно использовать любой раствор для замещения плазмы, однако не рекомендуется применять 0,9%-й натрий хлорид из-за способности усилить отеки бронхов. Также на первой стадии астматического статуса не рекомендуется вводить 4%-й раствор соды. Капельницы следует применять только под наблюдением врача, который контролирует центральное венозное давление, так как возможно развитие отеков легких и перегрузки сердца. Также следует помнить, что системные глюкокортикостероиды могут повысить уровень глюкозы, поэтому при необходимости их добавления может развиться стероидный сахарный диабет, а без контроля — гипергликемическая кома. Если глюкоза все же нужна, обязательно добавляют инсулин .
- Антикоагулянты — применяют по показаниям, проводится кислородная терапия. После восстановления дыхания необходимо восстановить текучесть крови и стабилизировать уровень кислорода. При этом строго контролируют показатели крови, чтобы не допустить избытка СО2.
- Антибиотики — применяются при явных признаках бактериальной инфекции: высокой температуре, гнойной мокроте и клинических и/или рентгенологических проявлениях пневмонии. Астматическое состояние увеличивает чувствительность к инфекциям, поэтому увеличивается риск развития вторичной инфекции .
- Искусственной вентиляцией легких — мера позволяет нормализовать кислородный баланс, насытить органы кислородом и восстановить работу легких. На ранних этапах лучше использовать неинвазивную вентиляцию легких с положительным давлением, при ухудшении состояния потребуется искусственная вентиляция легких через интубацию — введение в гортань эндотрахеальной трубки .
- Реанимацией — если пациент теряет сознание и практически не дышит, астматическое состояние временно становится менее важным и требуется помощь реаниматолога.
У половины пациентов снижается уровень магния, и может потребоваться введение сульфата магния. Этот препарат также предотвращает сокращение гладкой мускулатуры и, таким образом, снижает бронхоспазм. Сульфат магния следует применять только по указанию врача, так как вещество может подавлять нервную систему и резко снижать артериальное давление.
В крайних ситуациях можно применить терапию гелиоксом, но обычно это делается редко из-за необходимости специального оборудования. При таком лечении увеличивается скорость форсированного выдоха за секунду (ОФВ1), а лекарства легче проникают в отдаленные, более мелкие участки бронхов .
Εсли состояние переросло во вторую или третью стадию, то алгоритм неотложной помощи дополняется следующими мерами:
Лечение астматического статуса не заканчивается на первой помощи: важно предпринять меры, чтобы избежать повторного обострения .
Прогноз. Профилактика
При правильном лечении прогноз благоприятный, однако врач должен строго контролировать состояние пациента. На поздней стадии астматический статус плохо поддается лечению.
Примерно 9 % больных, которые перенесли ИВЛ при астматическом статусе, в будущем она потребуется снова. Риск смерти у таких пациентов составляет 14 % в течение первых трех лет после приступа и до 23 % в течение шести лет.
Во время восстановительной фазы пациента постепенно, за 1,5−7 суток, переводят на обычное медикаментозное лечение: применяют β2-агонисты короткого и длительного действия (например, Сальметерол и Формотерол) и комбинированные препараты (Беродуал), в том числе в виде ингаляций.
Пациенту и его родственникам необходимо тщательно выполнять назначения врача, особенно после выписки из больницы.
Профилактика астматического статуса
Развитие астматического статуса означает, что течение бронхиальной астмы ухудшилось.
Чтобы предотвратить развитие тяжелых приступов, пациентам с астмой следует:
- регулярно обследоваться;
- избегать нервного и физического перенапряжения;
- стремиться снизить минимальную эффективную дозу бронходилататора;
- вести здоровый образ жизни;
- устранить профессиональные вредности и домашние источники аллергии: убрать из дома пыль, пух и перья (из подушек и одеял), растения и домашних животных или пройти АСИТ (аллерген-специфическую иммунотерапию);
- просушивать и обрабатывать противогрибковыми средствами сырые помещения;
- соблюдать гипоаллергенную диету;
- сменить климатическую зону в период цветения растений;
- постоянно принимать базисную противовоспалительную терапию.
Список литературы
- Книга Μазурина Α. Β. и Воронцова И. Μ. о первичной медицинской помощи детям. — Второе пересмотренное, дополненное и расширенное издание. — Издательство Фолиант, 2000. — 924 страницы.
- Μатериал о заболеваниях детей под редакцией Α. Α. Βаранова. — Μ.: Μедицина, 1998. — 331 страница.
- Руководство о профессиональных навыках детского врача от Усова И. Η., Чичко М. В. и Астахова Л. Ν. — Издательство Вышэйшая школа, 1990. — 400 страниц.
- Πод редакцией Λ. Α. Ιсаевой книга о детских заболеваниях. — Третье издание. — Μ.: Μедицина, 2002. — 591 страница.
- Ξодаленный отчет 2022 по борьбе с астмой. Глобальная стратегия по управлению и профилактике астмы. — Глобальная инициатива по астме, 2022.
- Κнига от Шабалова Η. Π. о заболеваниях детей. Том 1. — Шестое издание. — СПб.: Πитер, 2011. — 928 страниц.
- Κнига Федосеева Γ. Б. общей аллергологии. Том 2. — СПб.: Ηордмед-Издат, 2001. — 816 страниц.
- Руководство по практическим навыкам педиатра под редакцией Β. О. Βыкова. — Второе дополненное и переработанное издание. — Ρостов н/Д: Φеникс, 2009. — 574 страницы.
- Κнига от Μаюна Л. Β. и Γаймоленко И. Η. о аллергических заболеваниях у детей: рекомендации для врачей. — Чита, 2002. — 78 страниц.
- Βалаболкин И. И. о пищевой аллергии у детей // Αллергология. — 1999. — № 1. — Страница 43.
- Πочивалов Α. Β. о детских заболеваниях: учебное пособие. — Βоронеж: ΒГМΑ им. Η. Η. Α. Βурденко, 2014. — 272 страницы.
- Ξлиника, диагностика и лечение астматического состояния у больных бронхиальной астмой: методические рекомендации под редакцией Ε. И. Γолуба и Т. Π. Сизых. — 2011.
- Αстматический статус // Ρусский медицинский журнал. — 1999. — № 1. — Страница 16.
- Κнига о бронхиальной астме под редакцией Τ. Β. Βараховской — Ιркутск: ΙГΜУ, 2015. — 52 страницы.
- Χучалина Α. Γ. о бронхиальной астме. — Μ.: Μедицина, 1985. — 160 страниц.
- Πател Β. Κ. Отказ легких // ΜSD Manual. — 2022.
- Αвдеев С. Ν. Ιнтенсивная терапия в пульмонологии. Том 1. — Μ.: Αтмосфера, 2014. — 302 страницы.
- Зильбер Ζ. К. Неотложная пульмонология. — Μ.: ГЭΟΤАР-Μедиа, 2009. — 264 страницы.
- Οлейников В. Ε., Βондаренко Λ. Α., Γерасимова Α. Σ. о бронхиальной астме: учебно-методические рекомендации. — Πенза: ΠГУ, 2003. — 56 страниц.
Видео по теме:
Вопрос-ответ:
Чем вызван астматический статус?
Астматический статус может быть вызван аллергической реакцией на раздражителя, вирусной инфекцией, пыльцой, дымом или другими веществами, способными провоцировать астму.
Какие симптомы характерны для астматического статуса?
Симптомы астматического статуса включают одышку, свистящее дыхание, кашель, учащенное сердцебиение, тахипноэю, ощущение стеснения в груди, панику.
Какой диагноз ставится при астматическом статусе?
Диагноз астматического статуса ставится на основе анамнеза, физикального обследования, данных лабораторных и инструментальных исследований (например, спирометрии).
Как ведется лечение астматического статуса?
Лечение астматического статуса включает применение бронходилататоров для расширения дыхательных путей, глюкокортикостероидов для снижения воспаления, а также наблюдение за пациентом на фоне ингаляционной терапии и поддержание оптимального уровня кислорода в крови.
Можно ли предотвратить развитие астматического статуса?
Предотвратить развитие астматического статуса можно путем избегания контакта с аллергенами, правильного приема прописанных препаратов, порядка образа жизни и выполнения рекомендаций врача по поддержанию здоровья дыхательной системы.
Какие симптомы могут свидетельствовать о астматическом статусе?
Астматический статус может проявляться различными симптомами, такими как одышка, свистящее дыхание, учащенное или затрудненное дыхание, грудная боль, кашель, особенно ночной. У пациентов с астмой также могут отмечаться ухудшения общего самочувствия, сонливость, утомляемость и повышенная раздражительность.