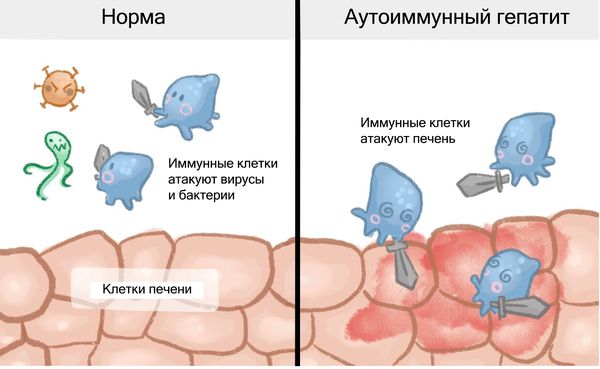
Аутоиммунный гепатит (Autoimmune hepatitis) — это недуг, при котором организмная иммунная система нападает на ткани печени. Особенных признаков у болезни нет, больные могут жаловаться на усталость, утрату аппетита, боли в суставах, желтуху, аменорею, повышение температуры тела .
Аутоиммунный гепатит (АИГ) успешно лечится иммуносупрессивными препаратами, однако без адекватной терапии зачастую приводит к циррозу, печеночной недостаточности и смерти.
Аутоиммунный гепатит
Впервые АИГ был описан в 1942 году S. Amberg, а затем в 1950 году W. Leber. Впоследствии заболевание называли по-разному: гипер-γ-глобулинемическим хроническим гепатитом, хроническим активным гепатитом, хроническим агрессивным гепатитом, плазмацитоклеточным гепатитом, аутоиммунным хроническим активным гепатитом, люпоидным гепатитом. В 1965 году I. Mackay предложил термин «аутоиммунный гепатит», который закрепился как наиболее точный и подходящий .
Распространённость аутоиммунного гепатита
В последние десятилетия АИГ диагностируют всё чаще. Среди взрослых отмечают от 0,67 до 2 случаев на 100 000 населения, среди детей — от 0,23 до 0,4 случая. В азиатских странах заболеваемость АИГ значительно меньше.
Женщины страдают АИГ чаще, чем мужчины: среди детей с этим недугом — 60–76 % девочек, среди взрослых — 71–95 % женщин .
Ранее считалось, что АИГ чаще проявляется в определённом возрасте (в 10–30 и 40–60 лет). Но сегодня доказано, что болезнь одинаково может возникать в любом возрасте . Её выявляют у людей различных национальностей, однако раса и этническая принадлежность могут влиять на течение заболевания. Так, у жителей Аляски недуг чаще начинается с желтухи, у латиноамериканцев — с цирроза печени. У афроамериканцев более распространены рецидивы после трансплантации печени .
Причины аутоиммунного гепатита
АИГ — это сложное генетическое заболевание, которое возникает при взаимодействии нескольких факторов:
- генетических (генотипы DRB1*03:01 — недуг развивается в раннем возрасте, протекает тяжело, сопровождается циррозом печени; DRB1*04:01 — гепатит развивается в старшем возрасте, сопровождается другими иммунными заболеваниями, успешно поддается лечению);
- эпигенетических, т. е. при которых меняется активность генов, но первичная структура ДНК остается неизменной (изменение структуры нуклеосом; ацетилирование гистонов может увеличить экспрессию привоспалительных генов);
- иммунологических (вызванных привоспалительными цитокинами и аутореактивными Т-клетками);
- экологических (загрязнение окружающей среды, употребление наркотиков и алкоголя, дефицит витамина D) .
Предполагается, что запустить аутоиммунные реакции у людей с генетической предрасположенностью могут вирусы и ксенобиотики (чужеродные для организма химические вещества) . Среди факторов риска можно отметить заражение гепатитами A, B, C и вирусом герпеса, а также прием различных лекарств, например антибиотиков (Нитрофурантоина и Миноксицилина ) и антицитокиновых препаратов.
Если у вас увиделись симптомы, внезапно появившиеся самостоятельно, не занимайтесь самолечением. Лучше проконсультируйтесь у врача, чтобы избежать возможных опасностей для вашего здоровья!
Признаки аутоиммунного гепатита
У каждого пациента проявления АИГ могут быть индивидуальны: отсутствие симптомов поражения печени на фоне тяжелых форм, напоминающих острый или вспышечный вирусный гепатит.
Большинство людей с АИГ жалуются на подавленное состояние. Еще одни из частых признаков: слабость, снижение работоспособности, потеря аппетита, болезненность в суставах, появление желтухи, аменорея и повышение температуры тела .
В 14–44 % случаев АИГ совмещается с другими аутоиммунными заболеваниями, симптомы которых могут прикрывать проявления поражения печени . Чаще всего распространены аутоиммунный тиреоидит, целиакия, язвенный колит, гломерулонефрит, синдром Шёгрена, сахарный диабет 1-го типа, склеродермия, синдром Рейно, ревматический васкулит, ревматоидный артрит, системная красная волчанка, гемолитическая анемия, аутоиммунная тромбоцитопения и первичный склерозирующий холангит .
В 25–75 % случаев АИГ начинается с острого гепатита, в 3–6 % случаев проявляется острая печеночная недостаточность . При таких сценариях внезапно наступают серьезные метаболические нарушения. Они связаны с острым некрозом клеток печени и характеризуются резким ухудшением результатов анализов, слабостью и появлением желтухи. Также возникает печеночная энцефалопатия и коагулопатия, что влечет за собой деградацию работы мозга и нарушение свертываемости крови. При диагностике важно исключить инфекции вирусами, повреждение токсическими веществами и побочное действие лекарств.
Часто, в 30–70 % случаев, АИГ протекает без выраженных симптомов. Диагноз в этих случаях ставится уже при выявлении цирроза печени на этапе проявления симптомов печеночной недостаточности. Болезнь на данном этапе выявляют приблизительно в 30 %, чаще всего у детей и пожилых людей .
К признакам печеночной недостаточности относятся накопление жидкости в брюшной полости, отечность, нарушение функционирования мозга. Соответственно, увеличиваются мелкие сосуды на лице, возникают кровоизлияния и общее покраснение (пальмарная эритема).
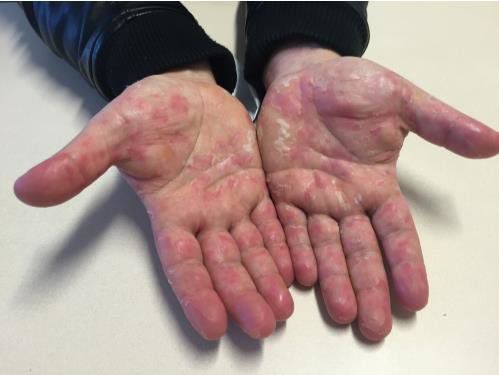
Пальмарная эритема [29]
При осмотре могут зафиксировать увеличение печени и селезенки. Также можно выявить признаки кровотечений из расширившихся вен пищевода, желтуху, расширение капилляров кожи. Однако есть случаи, когда нет аномалий от нормы .
Симптомы аутоиммунного гепатита иногда могут проявиться во время беременности или в первые часы после родов. У многих женщин на фоне гормональных изменений симптомы заболевания могут ослабнуть, но после родов может возникнуть обострение .
Патогенез аутоиммунного гепатита
Несмотря на то, что патогенез аутоиммунного гепатита изучен недостаточно, существует все больше доказательств генетической предрасположенности к развитию этого заболевания. Исследования указывают на тесную связь возникновения АИГ с антигенами HLA, которые регулируют белки, участвующие в иммунном ответе .
Различные молекулы HLA и анти-HLA, а также воздействие провоцирующих факторов в окружающей среде, таких как вирусы, токсины и микроорганизмы, играют ключевую роль в развитии опосредованного Т-клеточного иммунного ответа. Нарушение толерантности к аутоантигенам гепатоцитов под влиянием различных факторов запускает иммунные реакции, при которых собственные антигены воспринимаются как чужеродные. Нарушение толерантности происходит у людей с генетическими мутациями .
При воздействии провоцирующих факторов и генетической предрасположенности иммунологический контроль над аутореактивными клонами лимфоцитов ослабляется. Эти клетки обычно поддерживаются на низком уровне и не приводят к повреждению тканей. Нарушение этого баланса запускает аутоиммунный процесс, который приводит к развитию заболевания .
Эти процессы включают:
- увеличение экспрессии аутоантигенов и HLA II класса на поверхности гепатоцитов;
- активация В-клеток и Т-хелперов 1-го типа;
- нарушение баланса Т-лимфоцитов в пользу патогенных клеток .
Увеличение количества патогенных Т-лимфоцитов связано с уровнем фиброза печени: чем больше таких клеток, тем больше фиброз. Патогенные лимфоциты вырабатывают провоспалительные цитокины и подавляют регуляторные Т-лимфоциты, что нарушает устойчивость к собственным антигенам, что аспечает и поддерживает аутоиммунное поражение печени .
При разрушении гепатоцитов в условиях выраженного воспаления и некроза активируются звёздчатые клетки печени, которые усиливают местные иммунные реакции, что приводит к прогрессирующему портальному фиброзу. Без лечения это может привести к циррозу .
Классификация и стадии развития аутоиммунного гепатита
Определение подтипа аутоиммунного гепатита основано на профиле обнаруженных специфических аутоантител.
Существует два вида подтипов:
- Первый подтип характеризуется наличием антинуклеарных (ANA) и/или антигладкомышечных (SMA) антител;
- Второй подтип выявляется по наличию антител к почечно-печеночным микросомам 1-го типа (LKM-1), обычно отсутствуют ANA и SMA .
Некоторые исследователи выделяют также 3-й подтип, связанный с антителами к растворимому антигену печени (анти-SLA).
У 20% пациентов наблюдается серонегативный подтип аутоиммунного гепатита — болезнь развивается, но её подтип остается неизвестным из-за отсутствия типичных маркеров. При подозрении на серонегативный подтип требуется дополнительное обследование на аутоантитела .
Характерные признаки подтипов аутоиммунного гепатита (AASLD, 2019)
| Признак | Первый подтип | Второй подтип |
|---|---|---|
| Частота | У взрослых (до 96 %) | У детей (9–38 %) |
| Возраст начала заболевания | У подростков и взрослых | Обычно до 14 лет |
| Клинические проявления | • преимущественно хронический характер заболевания с симптомами; • бессимптомное течение — 25–34 % случаев; • острое начало — 25–75 %; • крайне тяжёлое — 3–6 % | • острое начало у 40 % случаев; • возможно развитие острой почечной недостаточности; • частые рецидивы |
| Цирроз при диагностике | Чаще в пожилом возрасте (у 28–33 % пациентов) | Редко |
| Лабораторные показатели | Гипер-γ-глобулинемия | Возможно снижение уровня IgA |
| Аутоантитела | • ANA; • SMA; • антиактиновые антитела; • SLA/LP | • анти-LKM-1; • анти-LC-1; • анти-LKM-3 |
| Сопутствующие иммунные нарушения | • аутоиммунный тиреоидит; • воспалительные заболевания кишечника; • ревматические заболевания | • аутоиммунный тиреоидит; • сахарный диабет; • витилиго |
| Сочетание с первичным или аутоиммунным склерозирующим холангитом | • редко; • атипичные pANCA (+) в крови | • распространено у детей; • атипичные pANCA (-) |
| Сочетание с первичным билиарным холангитом | Типично | Отсутствует |
| Патоморфология при диагностике | От небольшого воспаления до цирроза | Преимущественно высокая некровоспалительная активность и цирроз |
| Ремиссия после отмены лечения | Возможно | Редко, часто требуется длительная терапия иммуносупрессивными препаратами. Даже после наступления ремиссии аутоиммунный гепатит лечат ещё 2–3 года |
Классификация подтипов аутоиммунного гепатита позволяет выбрать оптимальное лечение и оценить прогноз заболевания у детей. Для взрослых больных эта информация не всегда имеет большую значимость .
Осложнения аутоиммунного гепатита
Осложнения аутоиммунного гепатита могут быть разделены на две группы:
- вызванные самим заболеванием;
- возникшие из-за иммуносупрессивной терапии.
При своевременной диагностике и надлежащем лечении осложнения, вызванные болезнью, проявляются реже. Благодаря увеличению количества обследований и улучшению доступности анализов на аутоантитела, врачи стали более информированными о заболевании и чаще проводят скрининг, что позволяет выявлять аутоиммунный гепатит на ранних стадиях, до развития фиброза или цирроза печени.
Среди осложнений цирроза печени можно выделить:
- повышенное давление в системе воротной вены из-за нарушения кровотока в портальных сосудах, печеночных венах и нижней полой вене (портальная гипертензия);
- варикозное расширение вен пищевода и желудка;
- накопление жидкости в брюшной полости (асцит);
- печеночная энцефалопатия;
- снижение синтеза белков плазмы; сюда входит синтез желчных кислот, необходимых для переваривания и усвоения жиров;
- нарушение свертываемости крови (гипокоагуляция);
- увеличение селезенки, что может привести к снижению содержания форменных элементов в крови (спленомегалия и гиперспленизм) .
Пациенты могут жаловаться на сильную слабость, отеки на ногах, увеличение объема живота, боли и давление в правом и/или левом подреберьях, кровотечения из носа и десен, проблемы с ориентацией в пространстве и времени. В тяжелых случаях возможна рвота с кровью и потеря сознания. Часто пациенты не могут оценить серьезность своего состояния, поэтому необходимо, чтобы их постоянно наблюдали близкие.
Диагностика аутоиммунного гепатита
Поиск аутоиммунного гепатита затруднен из-за отсутствия определенного признака заболевания. Диагноз устанавливается на основе клинических, иммунологических и гистологических признаков.
Первая система оценки диагностики АИГ была разработана Международной группой изучения аутоиммунного гепатита (IAIHG) в 1993 году и пересмотрена в 1999 году. Первоначальная система оказалась слишком сложной для применения в клинической практике, включая различные биохимические, иммунологические и гистологические показатели, генетический анализ, оценку анамнеза и реакцию на глюкокортикостероиды.
В 2008 году была разработана упрощенная система оценки диагностики аутоиммунного гепатита, которая упростила работу клиницистов, основанная на четырех критериях: наличие и титр специфических аутоантител, уровень IgG, типичные гистологические признаки и отсутствие маркеров вирусных гепатитов.
Диагностическая система балльной оценки АИГ
| Параметры | Баллы |
|---|---|
| Уровень сывороточного Ig G: • более 16 г/л • более 18 г/л | 1 2 |
| Титр аутоантител (ANA, к SMA, SLA/LP, LKM-1): • ANA или анти-SMA ≥1:40 • ANA или анти-SMA ≥1:80 или анти-LKM-1≥1:40 или наличие анти-SLA/LP | 1 2 |
| Гистологические признаки: • не противоречат диагнозу АИГ • типичные для АИГ | 1 2 |
| Отрицательные маркеры вирусных гепатитов | 2 |
| 6 баллов ― вероятный диагноз АИГ; ≥ 7 баллов ― определенный диагноз АИГ | |
Лабораторная диагностика
АИГ проявляется увеличением уровня АСТ и АЛТ в крови, гамма-глобулинов или иммуноглобулина G (IgG). В крови появляются специфические аутоантитела. Для постановки диагноза важно учитывать не только вид антител, но и их титр и сочетание, что помогает отличить АИГ от других печеночных заболеваний.
Основные антитела, которые встречаются при АИГ:
- антинуклеарные антитела (ANA);
- аутоантитела к гладким мышцам (ASMA);
- к микросомальному антигену печени и почек (LKM);
- к растворимому антигену печени и поджелудочной железы (SLA/LP);
- к асиалогликопротеиновому рецептору (ASGPR).
Для анализа антител берется кровь из вены, необязательно на голодный желудок. В больницах обычно проводят скрининг ANA, AMA и ANCA.
Титры и специфичность антител могут меняться в течение болезни. У пациентов, у которых антитела не были обнаружены на начальном этапе, они могут проявиться позднее. Иногда необходимо повторное обследование для правильного диагноза. Нет жестких сроков для повторного анализа. У взрослых пациентов титры антител слабо связаны с активностью болезни, симптомами и эффективностью лечения. У детей титры антител могут помочь в определении активности процесса и эффективности лечения.
Взрослым рекомендуется проводить контроль раз в год, чтобы исключить развитие других аутоиммунных заболеваний печени. Также рекомендуется повторный анализ перед прекращением лечения — лекарства можно отменить только после исчезновения антител. Для детей частоту обследований определяет врач.
Для оценки эффективности лечения АИГ, ответа на терапию и прогноза можно использовать маркеры сыворотки крови: FibroTest, APRI, FIB-4, ELF.
Биопсия печени
Одним из основных методов подтверждения АИГ является биопсия печени с последующим анализом тканей. Это позволяет определить стадию и активность АИГ и правильно выбрать лечение.
Инструментальная диагностика
Для оценки эффективности лечения АИГ и прогноза можно использовать маркеры сыворотки крови и инструментальные методы, такие как фиброскан и магнитно-резонансная эластография. Фиброскан измеряет плотность печени, а эластография позволяет определить жесткость и эластичность тканей.
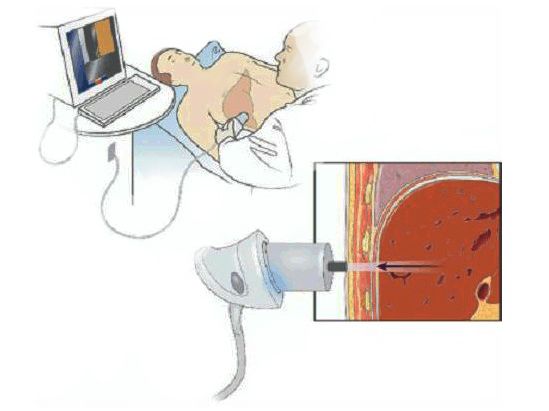
Фиброскан
Дифференциальная диагностика
Диагноз АИГ является диагнозом исключения и устанавливается при отсутствии признаков других заболеваний.
АИГ следует отличать от следующих заболеваний:
- других аутоиммунных заболеваний печени, таких как первичный билиарный холангит, первичный склерозирующий холангит, IgG4-ассоциированный холангит;
- хронических вирусных гепатитов, таких как гепатит B и гепатит C;
- холангиопатии при ВИЧ-инфекции;
- алкогольной болезни печени;
- лекарственного поражения печени;
- гранулематозного гепатита;
- гемохроматоза;
- неалкогольного стеатогепатита;
- дефицита α-1-антитрипсина;
- болезни Вильсона;
- системной красной волчанки;
- целиакии.
Лечение аутоиммунного гепатита
Не всем пациентам с диагнозом аутоиммунного гепатита требуется применение иммунодепрессивной терапии. В экспертных рекомендациях описаны чёткие показания для начала лечения.
Полные показания:
- AST в сыворотке ≥10 НЗ;
- AST в сыворотке ≥5 НЗ, γ-глобулины ≥ 2 НЗ;
- мостовидные или мультилобулярные некрозы;
- выраженные симптомы: тяжёлая слабость, снижение работоспособности и боли в суставах.
Относительные показания:
- средние симптомы: сильная усталость, боли в суставах, желтуха;
- AST и γ-глобулины ниже, чем в абсолютных показаниях;
- перипортальный гепатит;
- низкая минеральная плотность костей, эмоциональная лабильность, гипертония, диабет, низкое содержание форменных элементов в крови (лейкоциты ≤ 2,5 × 10/л, тромбоциты ≤ 50 × 10/л).
Лечение не рекомендуется:
- бессимптомное течение, уровни AST и γ-глобулинов в норме или незначительно повышены;
- компрессионные переломы, психоз, декомпенсированный диабет, неконтролируемая гипертония, непереносимость Азатиоприна;
- неактивный цирроз или портальный гепатит;
- выраженная цитопения (лейкоциты < 2,5 × 10/л, тромбоциты < 50 × 10/л) .
Фармакологическая терапия
Для лечения аутоиммунного гепатита в первую очередь используются глюкокортикостероиды (ГКС). Монотерапия Преднизолоном и комбинация Преднизолона с Азатиоприном показали эффективность у пациентов с тяжёлым аутоиммунным гепатитом, в том числе с циррозом. В клинических исследованиях также было доказано равноценное действие этих двух схем, но согласно актуальным клиническим рекомендациям (РГА, BSG, EASL, AASLD) комбинированный вариант предпочтительнее: в нём используются более низкие дозы ГКС, что уменьшает риск возникновения побочных эффектов.
Большинству пациентов помогает терапия ГКС, но при побочных эффектах или невосприимчивости к лечению предлагается использовать альтернативные иммунодепрессанты: Будесонид, Микофенолат мофетил, Такролимус и Циклоспорин А.
Только лечащий врач может правильно оценить показания, противопоказания, сопутствующую патологию, риски терапии и принять решение о схеме терапии для конкретного пациента.
Единодушного мнения о длительности иммунодепрессивной терапии нет. На практике прекращают лечение, если аутоантитела не появляются в течение 18 месяцев — 3 лет. При этом, чтобы подтвердить отсутствие воспаления в печени, нужно провести контрольную биопсию. После отмены препаратов также необходимо сдать анализ на аутоантитела. Контроль проводится приблизительно раз в год. Эти анализы важны в том числе потому, что одно аутоиммунное заболевание может уйти, а другое возникнуть .
Пациенты, у которых сохраняются анти-SLA/LP и анти-LKM-1, обычно нуждаются в постоянном лечении.
У части больных с нормальными лабораторными показателями сохраняется перипортальный гепатит. Поэтому перед отменой терапии целесообразно выполнить повторную биопсию печени .
Основные осложнения, связанные с длительной иммунодепрессивной терапией:
- увеличение массы тела;
- отёки ног и области крестца;
- синдром Кушинга;
- стероидные акне;
- рост волос у женщин по мужскому типу;
- стрии на животе;
- стероидный диабет;
- задержка роста у детей;
- остеопения и остеопороз;
- нейтропения;
- аллергические реакции;
- инфекционные осложнения.
Трансплантация печени
Трансплантация печени — это хирургическое вмешательство, при котором больную печень заменяют на здоровую печень другого человека. Выживаемость пациентов и трансплантата после операции составляет 83–92 %. После пересадки печени пациенту требуется наблюдаться у гастроэнтеролога. Риск развития рецидива аутоиммунного гепатита в новой печени составляет 25 % в течение первых 5 лет после трансплантации и более 50 % спустя 10 лет .
Прогноз. Профилактика
Прогноз при автоиммунном гепатите в первую очередь зависит от своевременности постановки диагноза. Поздняя диагностика (то есть на стадии цирроза печени) является одним из основных факторов риска неблагоприятного течения вместе с высокой активностью воспаления, отсроченным началом лечения, молодым возрастом и генотипом HLA DR3 .
Долгосрочный прогноз для пациентов значительно улучшился после внедрения в клиническую практику иммунодепрессантной терапии:
- 10-летняя выживаемость составляет от 85,5% до 99,3%;
- 20-летняя – от 70% до 80%.
Без лечения у пациентов с циррозом печени 10-летняя выживаемость составляет 67 % и 71,2 % соответственно .
Прогноз у больных с автоиммунным гепатитом 2-го типа менее благоприятен, особенно у детей и подростков. У них заболевание прогрессирует быстрее, а эффективность иммунодепрессантной терапии ниже. Это связано с более агрессивным типом гепатита. Риск развития гепатоцеллюлярной карциномы (ГЦК) в течение 5 лет после установления диагноза цирроза печени составляет 4–7% .
При ранней диагностике и своевременном начале терапии только 4% пациентов с автоиммунным гепатитом нуждаются в трансплантации печени .
Меры первичной профилактики пока не разработаны, так как точная причина и механизм развития заболевания неизвестны. Вероятно, профилактикой может быть ограничение воздействия вредных факторов внешней среды (вирусных инфекций, лекарственных препаратов).
Врачи различных специальностей должны быть в курсе течения автоиммунного гепатита. Это поможет своевременно выявить заболевание и назначить лечение, предотвращая тем самым развитие осложнений.
Список литературы
- Гомеостаз иммунной системы и заболевания печени // Ивашкин В. Т. // РЖГГК. — 2009. — Т. 19, № 3. — С 4–12.
- Практическое руководство по аутоиммунным заболеваниям печени // Ивашкин В. Т., Буеверов А. О. // М.: М-Вести, 2011. — 112 с.
- Аутоиммунные патологии печени и перекрёстный синдром // Лейшнер У. // М.: Анахарсис, 2005. — 176 с.
- Новшества в диагностике, патогенезе и лечении аутоиммунного гепатита // Широкова Е. Н., Ивашкин К. В., Ивашкин В. Т. // РЖГГК. — 2012. — Т. 22, № 5. — С. 37–45.
- Рекомендации British Society of Gastroenterology по управлению аутоиммунным гепатитом // Gleeson D., Heneghan M. A. // Gut. — 2011. — Vol. 60, № 12. — P. 1611–1629. ссылка
- Диагностика и лечение аутоиммунного гепатита // Manns M. P., Czaja A. J., Gorham J. D. et al. // Hepatol. — 2010. — Vol. 51, № 6. — P. 2193–2213.ссылка
- Клинические практические рекомендации по аутоиммунному гепатиту // Lohse A. W., Chazouilleres O., Dalekos G. // J Hepatol. — 2015. — Vol. 63. — P. 971–1004. ссылка
- Диагностика и лечение аутоиммунного гепатита // Ивашкин В. Т., Буеверов А. О., Маевская М. В., Абдулганиева Д. И. // М., 2013. — 21 с.
- Рекомендации и руководство по практике аутоиммунного гепатита от American Association for the Study of Liver Diseases // Mack C. L., Adams D., Assis D. N. et al. // Hepatology. — 2020. — Vol. 72, № 2. — Р. 671–722.ссылка
- Долгосрочные результаты лечения аутоиммунного гепатита // Hoeroldt B., McFarlane E., Dube A. et al. // Gastroenterology. — 2011. — Vol. 140, № 7. — Р. 1980–1989. ссылка
- Текущие концепции патогенеза аутоиммунного гепатита // Czaja A. J. // World J Gastroenterol. — 2019. — Vol. 25, № 45. — Р. 6579–6606. ссылка
- Аутоиммунный гепатит — иммунологически обусловленная патология печени — диагностика и стратегии лечения // Sucher E., Sucher R., Gradistanac T. et al. // J Immunol Res. — 2019.ссылка
- Клинические практические рекомендации Азиатско-Тихоокеанской ассоциации по изучению печеночных заболеваний: диагностика и управление пациентами с аутоиммунным гепатитом // Wang G., Tanaka A., Zhao H. et al. // Hepatol Int. — 2021. — Vol. 15, № 2. — Р. 223–257. ссылка
- Упрощенные критерии диагностики аутоиммунного гепатита // Hennes E. M., Zeniya M., Czaja A. J., Parés A. et al. // Hepatology. — 2008. — Vol. 48, № 1. — P. 169–176. ссылка
- Неинвазивная диагностика и мониторинг аутоиммунного гепатита // Lemoinne S., Heurgue A., Bouzbib C. et al. // Clin Res Hepatol Gastroenterol. — 2022. — Vol. 46, № 1. ссылка
- Аутоиммунный гепатит // Wolf D. C., Raghuraman U. V. // Medscape. — 2021.
- Популяционная распространенность, заболеваемость и бремя аутоиммунного гепатита в Южной Корее // Kim B. H., Choi H. Y., Ki M. et al. // PLoS One. — 2017. — Vol. 12, № 8. ссылка
- Клинические, биохимические и гистологические критерии ремиссии при тяжелой хронической активной печеночной патологии: контролируемое изучение методов лечения и раннего прогноза // Soloway R. D., Summerskill W. H., Baggenstoss A. H. et al. // Gastroenterology. — 1972. — Vol. 63, № 5. — Р. 820–833. ссылка
- Варианты лечения аутоиммунного гепатита: систематический обзор рандомизированных контролируемых исследований // Lamers M. M., van Oijen M. G., Pronk M., Drenth J. P. // J Hepatol. — 2010. — Vol. 53, № 1. — Р. 191–198.ссылка
- Аутоиммунные заболевания печени, автоиммунитет и трансплантация печени // Carbone M., Neuberger J. M. // J Hepatol. — 2014. — Vol. 60, № 1. — Р. 210–223.ссылка
- Перекрёстный синдром аутоиммунного гепатита / первичного билиарного цирроза: лечение, предикторы эффективного ответа на терапию и прогноз выживаемости // Широкова Е. Н., Ивашкин В. Т. // Российские Медицинские Вести. — 2011. — Т. 16, № 2. — С. 26–35.
- Влияние титров антинуклеарных антител и антител к гладкому мицету на рецидив заболевания и выживаемость трансплантата после трансплантации печени у пациентов с аутоиммунным гепатитом // Dbouk N., Parekh S. // J Gastroenterol Hepatol. — 2013. — Vol. 28, № 3. — Р. 537–542. ссылка
- C. P. Strassburg // Strassburg C. P. // Dig Dis. — 2013. — Vol. 31, № 1. — Р. 155–163. ссылка
- Гепатоцеллюлярный карцинома и выживаемость у пациентов с аутоиммунным гепатитом (Japanese National Hospital Organization-autoimmune hepatitis prospective study) // Migita K., Watanabe Y., Jiuchi Y. et al. // Liver Int. — 2012. — Vol. 32, № 5. — Р. 837–844.ссылка
- Естественная история активного хронического гепатита. I. Клинические особенности, течение, диагностические критерии, заболеваемость, смертность и выживаемость // Mistilis S. P., Skyring A. P., Blackburn C. R. // Australas Ann Med. — 1968. — Vol. 17, № 3. — Р. 214–223.ссылка
- Гепатоцеллюлярный карцинома и другие опухоли при аутоиммунном гепатите // Czaja A. J. // Dig Dis Sci. — 2013. — Vol. 58, № 6. — Р. 1459–1476. ссылка
- Клинические особенности цирроза у японских пациентов с типом I аутоиммунного гепатита // Abe К., Katsushima F., Kanno Y. // Intern Med. — 2012. — Vol. 51, № 24. — Р. 3323–3328. ссылка
- Долгосрочные результаты лечения аутоиммунного гепатита в Южной Корее // Kil J. S., Lee J. H., Han A. R. et al. // J Korean Med Sci. — 2010. — Vol. 25, № 1. — Р. 54–60. ссылка
- Красные пятна на ладонях // Labrador S., Vano-Galvan S. // Journal of Clinical Cases and Reports. — 2020. — № 4.
Видео по теме:
Вопрос-ответ:
Какие симптомы сопровождают аутоиммунный гепатит?
Симптомы аутоиммунного гепатита могут включать усталость, слабость, желтушность кожи и глаз, боль в животе, увеличение печени, потерю аппетита, тошноту и рвоту. При этом симптомы могут быть различными у каждого пациента и могут появляться постепенно или внезапно.
Какой диагноз обычно ставится при подозрении на аутоиммунный гепатит?
Для диагностики аутоиммунного гепатита используются различные методы, включая анализы крови на наличие антител и воспалительных маркеров, ультразвуковое исследование печени, компьютерную томографию и биопсию печени. После подтверждения диагноза врач назначит соответствующее лечение.
Можно ли вылечить аутоиммунный гепатит?
Аутоиммунный гепатит не имеет радикального лечения, но его симптомы можно контролировать с помощью препаратов, которые снижают воспаление и подавляют иммунную систему. У большинства пациентов, при правильно подобранной терапии, удается достичь ремиссии и сохранить функцию печени в норме.
У какой категории людей повышен риск развития аутоиммунного гепатита?
Аутоиммунный гепатит чаще всего диагностируется у женщин в возрасте от 20 до 50 лет. Также среди факторов риска можно выделить генетическую предрасположенность, наличие других аутоиммунных заболеваний, вирусные инфекции и некоторые лекарственные препараты.
Какие осложнения могут возникнуть при аутоиммунном гепатите?
При недостаточно эффективном лечении или его отсутствии аутоиммунный гепатит может прогрессировать и привести к циррозу печени, печеночной недостаточности, портальной гипертензии и даже гепатоцеллюлярному раку. Поэтому важно своевременно обратиться к врачу и начать лечение.