Заболевание суставов — это состояние, характеризующееся повреждением суставов и сопровождающееся болями, деформациями и/или нарушением подвижности суставов.
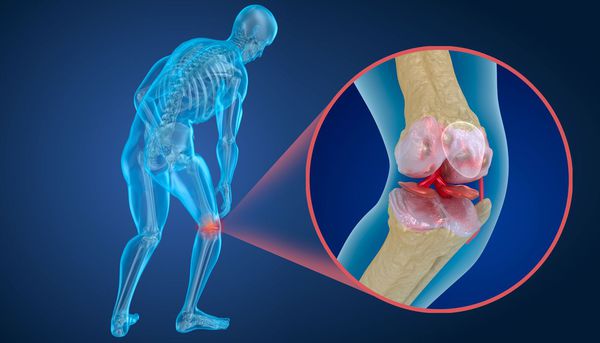
Патология суставов
Заболевание суставов — это не отдельное заболевание, а симптом, который может сопровождать как заболевания суставов, так и другие патологии. Иногда заболевание суставов связано с особенностями нагрузки и труда, а иногда является признаком тяжелых системных автоиммунных заболеваний, инфекций или врожденных патологий.
Поэтому выделяют внутрисуставные и внесуставные причины заболеваний суставов:
- Внутрисуставные включают травму сустава: механическую (травмы), дегенеративную (артроз) или воспалительную (артрит).
- Внесуставные — воздействие неврологических, обменных, эндокринных расстройств, болезней крови или онкологических процессов.
При описании заболеваний суставов часто используют термины «артрит», «артроз», «ревматизм суставов». Пациенты в повседневной жизни описывают заболевания образно: «суставы хрустят, скрипят, отекают». Часто страдают не один, а сразу несколько суставов или групп суставов.
Факторы риска развития заболеваний суставов:
- генетическая предрасположенность, например наличие антигена HLA B27 — специфического белка на клетках иммунной системы, который предрасполагает к развитию хронических воспалительных ревматических заболеваний;
- наследственность;
- избыточные нагрузки, включая спортивные;
- травмы;
- врожденные аномалии скелета;
- профессиональные факторы;
- нарушения обмена веществ (например, подагра);
- ряд инфекций (например, хламидиоз, уреаплазмоз, дисбиоз кишечника, острый или хронический тонзиллит) .
В зависимости от характера нагрузки страдают разные группы суставов. Например, при определенных спортивных нагрузках развиваются энтезопатии (поражения сухожилий) — «локоть теннисиста», «локоть игрока в гольф» и другие. При занятиях лыжным спортом страдают опорные суставы — тазобедренные и коленные. При монотонной работе чаще поражаются маленькие суставы шейного отдела позвоночника.
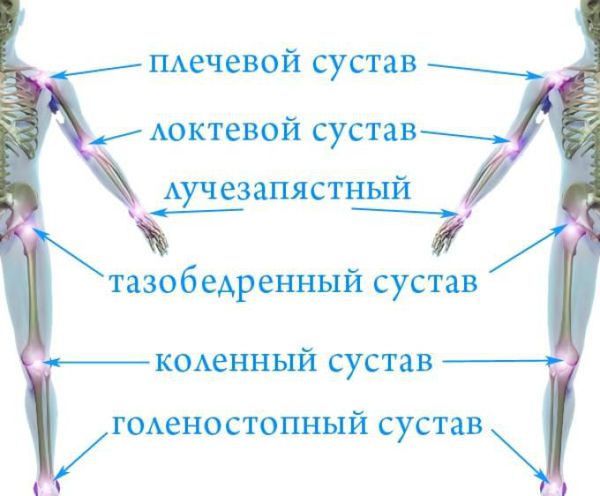
Крупные суставы тела
Инфекционные заболевания суставов возникают, когда на ткани сустава воздействуют инфекционные агенты: бактерии или вирусы. Инфекция может проникать в сустав прямым путем (после травмы или ранения) или лимфогенным путем (из очагов инфекции в организме). При поражении стрептококками или стафилококками возможно развитие гнойного артрита, характеризующегося ярким воспалением, сильной болью и иногда сепсисом.
При воспалительных заболеваниях суставов (артритах) характер поражения зависит от типа патологии. Ревматоидный артрит, например, сначала поражает суставы рук и ног, чаще симметрично. При подагре возникает отек и воспаление большого пальца ноги. При псориатическом артрите наблюдаются хаотические деформации суставов рук, сильно нарушающие их функцию и мешающие пациенту обслуживать себя.
Распространенность
Заболевания суставов могут возникать в любом возрасте. У детей часто встречается поражение, связанное с наследственными аномалиями развития или дисплазией (нарушением формирования суставов). Ревматический артрит, давший название всей группе ревматических заболеваний, чаще возникает у детей и подростков из-за контакта со стрептококком.
Ювенильный (юношеский) ревматоидный артрит — заболевание суставов без ясной причины, развивающееся у детей до 16 лет. Половине пациентов с этим заболеванием приходится столетней инвалидности.
В молодом возрасте чаще встречаются воспалительные заболевания суставов, особенно у мужчин. В старшем возрасте, наоборот, женщины страдают чаще от дегенеративных, обменных и опухолевых процессов.
Если вы обнаружили похожие симптомы, то лучше обратиться за консультацией к врачу. Не стоит самолечиться — это опасно для вашего здоровья!
Признаки артропатии
Основным проявлением артропатии является боль в суставах — артралгия.
Механическая артралгия связана с нагрузкой: возникает во время физической активности или сразу после нее, и уменьшается в покое. При повреждении связок и сухожилий боль ощущается при определенных движениях: при сгибании, разгибании, повороте или подъеме сустава. Также могут проявляться боли стартового характера, например при вставании после длительного сидения или подъеме по лестнице.
Воспалительная артралгия возникает в случае артритов. Обычно сопровождается повышением температуры в суставах, их отеком, покраснением и ограниченностью движения, необходимостью «разгонять» суставы. Иногда симптомы улучшаются при движении. Максимальная боль обычно возникает ночью. В это время активизируются вегетативная нервная система и медиаторы воспаления.
При артропатиях могут появляться кожные проявления. Например, при ревматоидном артрите появляются «ревматоидные узелки» — округлые подвижные образования под кожей возле крупных суставов и сухожилий.
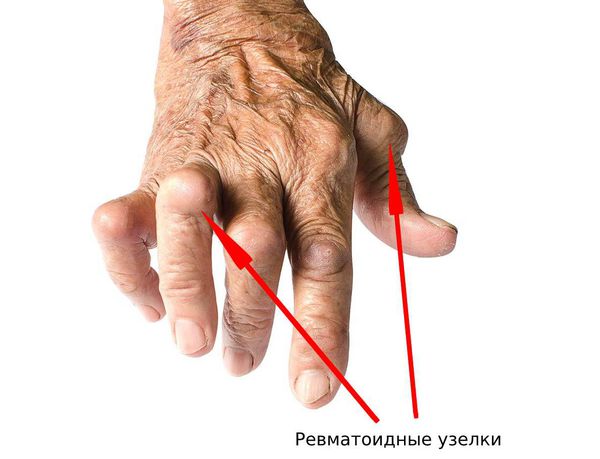
Ревматоидные узелки
Всегда следует обращать внимание на общие симптомы: повышение температуры тела без видимых причин, постоянная усталость, выпадение волос, резкое похудание без очевидных причин. Эти проявления могут свидетельствовать о системном автоиммунном поражении, требующем серьезного лечения гормонами, цитостатиками или другими препаратами по рекомендации ревматолога.
Патогенез артропатии
Артропатия — это поражение не только суставных поверхностей и хрящей, но также околосуставных тканей, включая связки, сухожилия и капсулы суставов. При системных заболеваниях также могут быть затронуты внутренние органы, такие как почки, сердце-сосудистая система и печень.
Патогенез артропатии зависит от ее типа и причины.
При дисплазиях происходит нарушение оси суставов, вокруг которой осуществляются движения. Это приводит к постоянной нагрузке на суставные поверхности и старению хряща. При развитии остеоартроза происходит изменение свойств хряща, рост суставных поверхностей и образование патологических наростов (остеофитов). На рентгенограмме остеофиты выглядят как утолщения костей суставов.
Изменение амортизирующих свойств хряща приводит к изменениям в субхондральной кости и, как результат, к образованию субхондральных кист и склерозу костной ткани. Нарушения в синовиальной жидкости, которая питает суставной хрящ и «смазывает» суставы, также наблюдаются. Пациент может слышать скрип в суставах и испытывать трудности с движением.
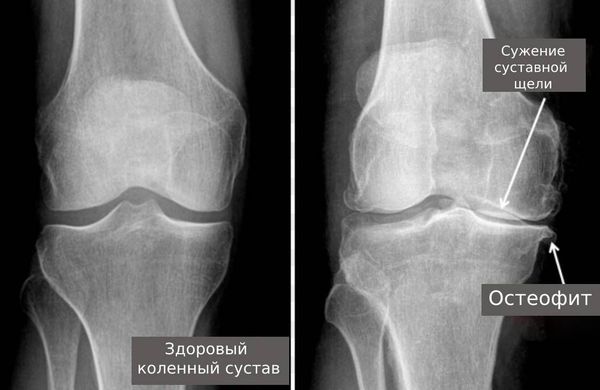
Остеофит на рентгене
Артрит — это воспаление, которое затрагивает все компоненты сустава. Артрит может быть реактивным или аутоиммунным.
Реактивный артрит развивается одновременно с инфекцией или после нее. Например, реактивный артрит, вызванный инфекцией в коленном суставе, может привести к разрушению сустава.
Аутоиммунный артрит происходит из-за нарушений иммунной системы. Иммунные клетки ошибочно атакуют ткани сустава, что приводит к воспалению и разрушению сустава и костей. Основные симптомы включают отек, покраснение, повышение температуры кожи над суставами, изменение их формы и положения. Аутоиммунные артриты имеют более агрессивное течение, худший прогноз и включают массивное поражение органов и тканей.
При обменных артропатиях, таких как подагра или пирофосфатная артропатия, в суставах откладываются кристаллы мочевой кислоты или пирофосфата кальция, вызывая разрушение кости и хряща. Это приводит к интенсивному воспалению. Острый подагрический артрит, возникающий на фоне повышения уровня мочевой кислоты, часто характеризуется отеком, покраснением и болезненностью первого пальца стопы. Позже кристаллы начинают откладываться в мягких тканях.
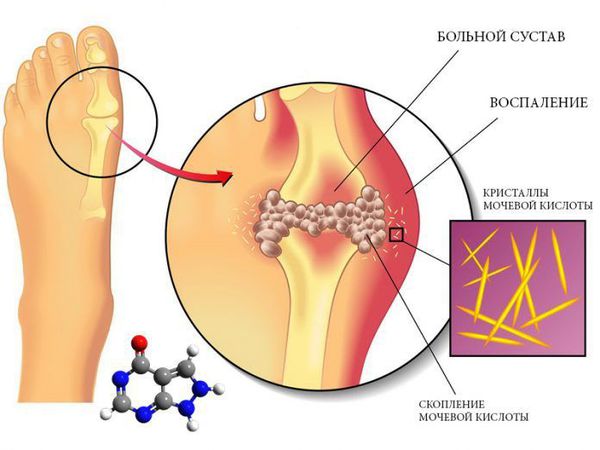
Поражение сустава при подагре
При гемартрозе (кровоизлиянии в сустав) возникают вторичные деструктивные изменения после острого артрита крупных суставов, приводящие к ограничению подвижности или полному их обездвиживанию.
Артропатия часто сопровождается ограничением движений, вызванным различными причинами:
- сужение суставной щели и уменьшение объема движений при остеоартрозе из-за остеофитов;
- ограничение движения из-за отека тканей, мышечной атрофии и разрушения суставных поверхностей и хряща при воспалении.
Классификация и стадии развития артропатии
С точки зрения процесса:
- деструктивные и воспалительные;
- пролиферативные (вызванные ростом костной ткани) и дегенеративные (разрушающие суставы).
С точки зрения места воспаления:
- артикулярные — поражение суставов;
- периартикулярные — поражения вокруг суставов.
С точки зрения причин:
- обменные;
- дегенеративные;
- нейрогенные;
- воспалительные;
- реактивные;
- паранеопластические;
- постинфекционные и другие.
По числу пораженных суставов:
- моноартрит — это поражение одного сустава;
- олигоартрит — поражение менее трех суставов;
- полиартрит — поражение более трех суставов.
Стадии поражения суставов могут быть выявлены с помощью рентгенологического исследования:
- На первой стадии структура суставов изменяется незначительно: уменьшается размер суставной щели, а при ревматоидном артрите появляются начальные эрозивные изменения.
- На второй стадии нарушения становятся более понятными, что приводит к изменению формы, размера и осей суставов.
- На третьей стадии деформации становятся грубыми и необратимыми, сустав становится неподвижным.
Степень функциональной недостаточности суставов:
- С первой степенью подвижность суставов остается практически неизменной.
- Со второй степенью ограничиваются определенные движения или интенсивные нагрузки.
- С третьей степенью пациент ограничен в простых движениях, бытовых работах и самообслуживании.
Стадии поражения суставов соответствуют степени функциональной недостаточности. Например, для первой стадии поражения сустава часто характерна первая степень функциональной недостаточности.
Важной чертой суставного синдрома является его симметричность или асимметричность, поскольку различные заболевания проявляются по-разному. Например, ревматоидный артрит чаще всего приводит к симметричному полиартриту, псориатический артрит — к асимметричному полиартриту, подагра — к моноартриту.
Осложнения артропатии
Существуют различные виды артропатий, отличающиеся по своим особенностям, характеру и прогнозу. Одни из них проявляются лишь кратковременными болями в суставах, в то время как другие серьезно затрудняют повседневную жизнь пациента.
Основные осложнения артропатий включают в себя изменение формы суставов, ограничение подвижности и анкилоз, когда сустав полностью неподвижен и зафиксирован в определенном, зачастую неверном, положении.
Неполное сгибание и разгибание суставов приводит к нарушению осей конечностей, по которым распределяется основная нагрузка на тело. Постоянное нарушение осей конечностей увеличивает нагрузку на другие суставы, что может вызвать вторичные дегенеративные изменения. Особенно это критично для опорных суставов, таких как коленные, тазобедренные и голеностопные.
Хотя болезни суставов, как правило, не представляют угрозу для жизни, они существенно ухудшают качество жизни пациента: человек не может заниматься спортом, выполнять повседневные дела. Иногда ему приходится менять вид деятельности.
Вследствие невозможности полноценной жизни у пациента могут возникать депрессивные расстройства. Поэтому важно своевременно выявить болезнь и начать лечение как можно раньше, чтобы предотвратить необратимые изменения в суставах.
Диагностика артропатии
Диагноз «артропатия» устанавливается после исключения всех возможных заболеваний сустава.
Оценка жалоб и сбор истории болезни
Диагностика артропатий начинается с анализа жалоб и сбора истории болезни. Задача врача на этом этапе:
1. Кларифицировать характер суставных болей:
- есть ли связь с временем суток, с нагрузкой и её характером, с положением сустава;
- сопровождается ли боль симптомами воспаления: отёком суставов и окружающих его тканей, изменением формы из-за скопления экссудата (жидкости в полости сустава), изменением цвета кожи, повышением температуры сустава.
2. Выяснить количество задействованных суставов, наличие деформаций, ограничение подвижности.
3. Уточнить характер начала заболевания и его последующего развития. Например, с ревматическим артритом поражение суставов начинается в детском или подростковом возрасте на фоне стрептококковой ангины. В этом случае воспаление передвигается от одного сустава к другому, но в дальнейшем исчезает без следов. При подагре могут периодически возникать артриты первого пальца стопы, а затем обострения происходят чаще, и в процесс вовлекаются другие суставы, при этом артрит становится неотъемлемым и приобретает волнующий характер. При ревматоидном артрите процесс постоянно усугубляется, поражая все новые суставы и разрушая уже пораженные. Воспаление усиливается.
Факторы риска развития:
- инфекции: ангина, энтероколит, половые и острые респираторные инфекции (ОРИ);
- переохлаждение, стресс, изменение климата;
- беременность, грудное вскармливание и послеродовой период.
Физическое обследование
При объективном физическом обследовании врач оценивает пациента в положениях стоя, сидя и лежа на кушетке. Изменения осанки, походки, формы и положения сустава иногда указывают на артропатию.
При изучении кожи следует обращать внимание на наличие высыпаний. Высыпания могут быть признаком псориаза, который в 70 % случаев сопровождается псориатическим артритом. При ревматоидном артрите появляются ревматоидные узелки.
Изучение волосистой части головы важно для выявления алопеции. Выпадение волос характерно для диффузных заболеваний соединительной ткани, например системной красной волчанки.
Для диагностики поражения сухожильно-связочного аппарата врач проводит обследование суставов. Оно включает осмотр, пальпацию, изучение объема активных, пассивных и резистивных движений:
- активные движения пациент выполняет сам, например, приседания, сгибание рук в локте, поднятие рук над головой и т. д.;
- пассивные движения выполняет врач при полном расслаблении мышц пациента;
- активные резистивные движения выполняются против сопротивления, т. е. врач пытается произвести движение в суставе, а пациент сопротивляется этому движению, напрягая соответствующие мышцы.
Изменение формы и объема суставов может быть связано с экссудатом в полости суставов. В коленных суставах, например, выпот можно увидеть в виде симптома «подковы» над надколенником.
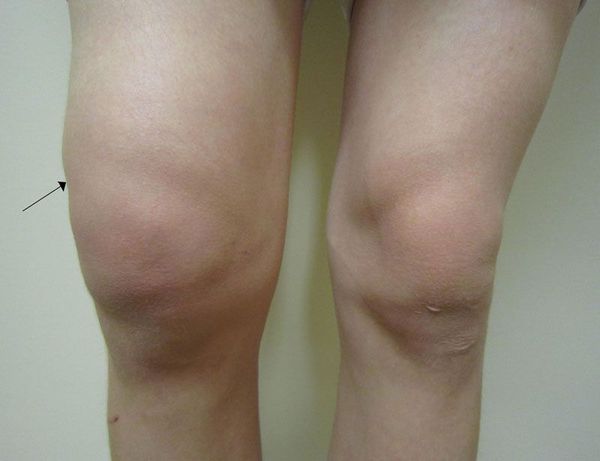
Симптом «подковы»
Инструментальная и лабораторная диагностика
Инструментальные методы исследования обладают разной информативностью и имеют свои показания.
УЗИ суставов помогает выявить дегенеративные изменения сухожилий, связок и суставных хрящей, наличие жидкости в полости суставов.
Рентгеновское исследование позволяет визуализировать костные структуры, выявить эрозии суставных поверхностей или остеофиты.
С помощью МРТ суставов можно оценить внутренние среды суставов, мягкотканные и костные структуры. Исследование обязательно проводят при травмах и с целью дифференциальной диагностики. МРТ позволяет на ранних стадиях дифференцировать артриты, особенно глубоко расположенных суставов (сакроилеальные сочленения, например), внутренние разрывы менисков и связок. Из-за высокой стоимости назначается не всегда.
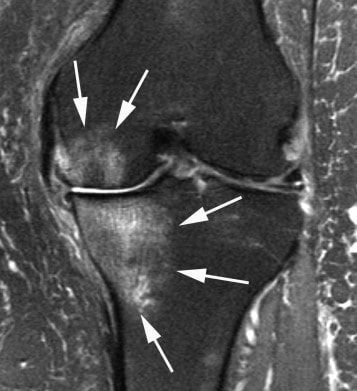
Поражение суставов на МРТ
Лабораторная диагностика помогает выявить признаки системных ревматических заболеваний. Для этого выполняют ревмопробы: определяют уровень ревматоидного фактора, антинуклеарных антител, антистрептолизина О и С-реактивного белка в крови. Также делают общий анализ крови с развернутой лейкоцитарной формулой, анализ на общий белок, альбумин, циркулирующие иммунные комплексы и мочевую кислоту.
Антинуклеарные антитела специфичны для различных системных заболеваний: ревматоидный артрит, системная красная волчанка, системная склеродермия, анкилозирующий спондилоартрит, болезнь Шегрена и другие.
В диагностике инфекционных артропатий требуются микробиологические исследования (посевы) и ПЦР для диагностики хламидиоза, уреаплазмоза и других инфекций. Исследование уровня кальция, витамина D и маркеров остеопороза позволяет выявить дополнительные факторы риска артропатий.
Инвазивные методы применяются как в диагностике, так и в лечении. С помощью пункции суставов возможно изучить синовиальную жидкость и вводить препараты в полость суставов.
Артроскопия — это хирургическая процедура, позволяющая при помощи оптического оборудования осмотреть полость суставов и выполнять вмешательства на суставных хрящах и связках.
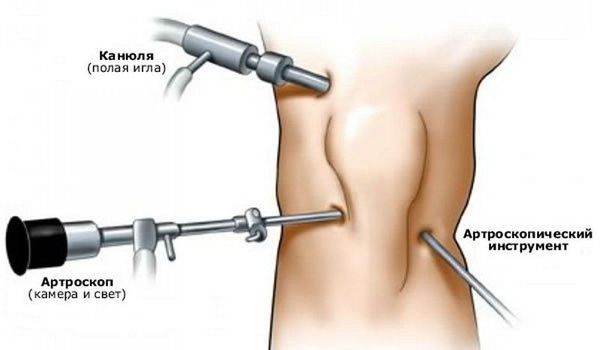
Артроскопия
Дифференциальный диагноз
Дифференциальный диагноз артропатии направлен на уточнение характера поражения суставов, локализации и причины.
Лечение артропатии
Артропатию нужно лечить в зависимости от ее причин и характера. Существуют медикаментозные и немедикаментозные методы лечения (лечебная гимнастика, физиотерапия).
Медикаментозные методы лечения
Лекарства делят на базисные, которые воздействуют на аутоиммунные процессы, и симптоматические, которые борются с основными признаками заболевания — болью, отеком, воспалением.
К базисным относят препараты золота, метотрексат, лефлуномид, сульфасалазин и новые генетические препараты: моноклональные антитела, блокаторы фактора некроза опухоли и интерлейкинов. Эти препараты назначает ревматолог под строгим контролем.
Нестероидные противовоспалительные препараты (НПВП) используются как симптоматическое средство для борьбы со суставной болью. Назначают их только по показаниям из-за возможных побочных эффектов: нарушений кроветворения, повреждений печени и желудка, нарушений работы почек. Мази с НПВП могут применяться в комплексном лечении для увеличения эффективности.
Хондропротекторы (глюкозамин, хондроитин) большинство международных ортопедических сообществ, включая Американскую академию хирургов-ортопедов (AAOS), не рекомендуют. Однако при раннем гонартрозе некоторые ассоциации разрешают их применение для предотвращения вторичных изменений суставов при артрите вне обострения.
Локальная инъекционная терапия — внутрисуставные и периартикулярные инъекции лекарств — применяются при артрозе, артритах и периартритах. Их делают в места прикрепления сухожилий к костям, связок, иногда — в область сухожильных оболочек.
Внутрисуставные инъекции
Внутрисуставные и периартикулярные инъекции гиалуроновой кислоты улучшают состояние синовиальной жидкости, питание внутрисуставных хрящей, обеспечивают «смазку» в суставах. Однако инъекции в воспаленный сустав могут привести к серьезным осложнениям. Гиалуроновая кислота высокой плотности может образовывать нерастворимые скопления в воспаленной среде, что усугубляет воспаление и может привести к образованию фиброза.
Кортикостероиды (стероидные гормоны) могут разрушать сустав, поэтому их применяют только по строгим показаниям, например, когда не удается устранить воспаление НПВП. Инъекции кортикостероидов необходимо делать не чаще, чем 1 раз в 3 месяца.
При инфекционных артритах инъекции могут вызвать осложнения, вплоть до гнойного артрита. При реактивных артритах введение гормонов может затруднить диагностику и привести к затяжному течению болезни.
Прогноз. Профилактика
Прогноз при артропатиях обычно благоприятный. Однако, в случае отсутствия лечения суставы могут потерять свою функциональность. Если артропатия развивается на фоне системных аутоиммунных заболеваний, прогноз может осложниться поражением внутренних органов и системными проявлениями.
В любом случае артропатии требуют диагностики, лечения и реабилитации. Чем раньше начнется лечение, тем быстрее будет достигнут положительный эффект.
Прогноз во многом зависит от способности пациента следовать рекомендациям врача, заниматься лечебной физкультурой для суставов и соблюдать профилактические меры.
Профилактика артропатий бывает первичной и вторичной.
Первичная профилактика направлена на предотвращение заболевания. Для этого необходимо:
- избегать травм, длительных статических и интенсивных физических нагрузок, хронических перегрузок определенных групп суставов;
- выбирать удобную обувь;
- предотвращать инфекции: минимизировать риски контактов с ОРИ, соблюдать гигиену половой жизни;
- избегать переохлаждения и стресса;
- соблюдать максимальный покой и климатическую стабильность при беременности;
- при спортивных нагрузках использовать наколенники, поддерживающие повязки на голеностопные, локтевые и лучезапястные суставы.
Вторичная профилактика проводится при наличии заболевания, она направлена на сохранение подвижности пораженных суставов и предотвращение обострений. С этой целью рекомендуется гимнастика для суставов, плавание и регулярный прием назначенных врачом препаратов.
Список литературы
- Сборник лекций по ревматологии от Г. Г. Багировой / Издательство: Медицина, 2011 год. — Всего страниц: 256.
- Книга о детской кардиологии и ревматологии Л. М. Беляевой. — Опубликовано в Медицинском информационном агентстве, 2011. — 584 страницы.
- Авторский сборник лекций по клинической ревматологии от Н. В. Бунчука под редакцией В. А. Насоновой. — Издательство: Медицина, 2011. — 272 страницы.
- Исследование о подагре и болезни депонирования пирофосфата кальция у пациентов с острым артритом от М. С. Елисеева, С. А. Владимирова. — Журнал «Научно-практическая ревматология». — 2015. — Том 53. — № 4.
- Книга об диагностике и лечении в ревматологии авторства Кевина Пайла, Ли Кеннеди. Перевод с английского под редакцией Н. А. Шостака. — Издательство: ГЭОТАР-Медиа, 2011. — 368 страниц.
- Исследование о псориатическом артрите от Т. В. Коротаевой: классификация, клиническая картина, диагностика, лечение. — Журнал «Научно-практическая ревматология». — 2014. — № 56 (1). — Страницы: 60-69.
- Новые рекомендации по лечению ревматоидного артрита (eular, 2013) от Е. Л. Насонова: место глюкокортикоидов. — Журнал «Научно-практическая ревматология». — 2015. — № 53. — Страницы: 238-250.
- Общие принципы лечения скелетно-мышечной боли: междисциплинарный консенсус от Е. Л. Насонова и др. — Журнал «Научно-практическая ревматология». — 2016. — Том 54. — № 3.
- Клинические рекомендации по ревматологии под редакцией акад. РАМН Е. Л. Насонова. — Второе издание, исправленное и дополненное. — Издательство: ГЭОТАР-Медиа, 2010 год.
- Книга о биологической терапии в ревматологии от Я. А. Сигидина, Г. В. Лукиной. — Издательство: Практическая медицина, 2015. — 304 страницы.
- Статья о проблемах диагностики и лечения болей в плече от В. А. Широкова. — Журнал «Эффективная фармакотерапия». — 2016. — № 35. — Страницы: 38-46.
- Справочные материалы о гонартрозе от Ассоциации травматологов-ортопедов России (АТОР), Ассоциации ревматологов России (АРР).
- Обновленные рекомендации по управлению остеоартритом колена от Европейского общества клинических и экономических аспектов остеопороза, остеоартрита и заболеваний опорно-двигательного аппарата (ESCEO). — Журнал «Semin Arthritis Rheum». — 2019 год.ссылка
Видео по теме:
Вопрос-ответ:
Что такое артропатия и какие симптомы она проявляет?
Артропатия — это общий термин, означающий заболевания суставов. Симптомы артропатии могут включать воспаление, болезненность, ограничение движения в суставах, отёк и изменение формы суставов. При этом такие заболевания могут привести к различным осложнениям, если не обратить на них внимание вовремя.
Какие методы лечения используются при артропатии?
Лечение артропатии зависит от ее типа и тяжести. Обычно используются методы, направленные на снятие воспаления, уменьшение боли, восстановление движимости суставов. Это может включать назначение противовоспалительных средств, физиотерапию, реабилитацию, инъекции и даже хирургическое вмешательство в некоторых случаях.
Можно ли предотвратить развитие артропатии?
Хотя причины артропатии могут быть различными, существуют некоторые способы предотвращения развития этого заболевания. Важно поддерживать здоровый образ жизни, вести активный образ жизни, избегать травм и переутомления суставов, контролировать вес и рацион питания, а также обращаться к специалистам при первых признаках заболевания.
Какие специалисты занимаются лечением артропатии?
Диагностика и лечение артропатии может проводиться различными специалистами. Наиболее часто к таким врачам обращаются пациенты: ревматолог, ортопед, невролог, травматолог, физиотерапевт. В зависимости от симптомов и причин заболевания может потребоваться консультация нескольких специалистов для определения наиболее эффективного плана лечения.



