Гемангиома печени (печеночное гемангиома) является доброкачественной опухолью, состоящей из сосудов. Она не образует раковые клетки и обычно не проявляется. В редких случаях могут возникнуть признаки, типичные для множества других заболеваний, такие как тошнота, нарушения стула, боль и ощущение тяжести в правой части живота.
Гемангиома может быть опасна из-за возможных осложнений, которые могут привести к острым состояниям, угрожающим жизни пациента и требующим немедленной госпитализации.
Гемангиома
Распространённость
Среди всех поражений печени гемангиома занимает второе место по частоте, уступая только метастазам других опухолей . Встречается она у 2–4 % взрослого населения. Опухоль может обнаружиться в любом возрасте, хотя чаще всего выявляется в возрасте от 30 до 50 лет. Вероятно, это связано с тем, что люди в этих возрастных категориях чаще проходят профилактические ультразвуковые обследования.
Гемангиомы почти в пять раз чаще обнаруживаются у женщин, чем у мужчин. Это может быть связано с уровнем эстрогенов в организме женщин, способствующих росту опухоли .
Причины гемангиомы печени
<img src=»https://okohbvl.ru/ru/wp-content/uploads/gemangioma-pecheni-simptomi-i-lechenie.jpg» alt=»undefinedПричины гемангиомы печени»>
Большинство специалистов полагает, что гемангиома является врожденным заболеванием. Точные причины ее возникновения неизвестны. Однако выделяют факторы, которые могут влиять на появление и рост данной опухоли:
- наследственность — риск развития гемангиомы возрастает, если у близких родственников пациента уже имеется данное заболевание;
- избыточное выделение эстрогенов;
- беременность;
- травматические повреждения — удары в область живота и падения с высоты;
- применение кортикостероидов и эстрогенов.
Гемангиомы печени чаще развиваются у женщин, которые проходили стимуляцию яичников перед беременностью препаратами кломифен цитрат и гонадотропином. Остается не ясным, вызывают ли эти средства появление гемангиомы или стимулируют рост уже существующих опухолей .
При появлении аналогичных признаков необходимо проконсультироваться с врачом. Не пытайтесь лечиться самостоятельно — это опасно для вашего организма!
Симптомы гепатического гемангиомы
Гепатические гемангиомы, как правило, не проявляют себя и чаще всего случайно обнаруживаются при ультразвуковом исследовании в ходе скрининга или обследования по другому поводу. Пациент может вести нормальный образ жизни, не подозревая о присутствии опухоли. Однако это справедливо только для небольших гепатических гемангиом, которые не вызывают осложнений. Такие бессимптомные опухоли размером до 4–5 см наблюдаются в 70% случаев.
При гемангиомах большего размера, чем 5 см, могут возникнуть неспецифические жалобы: боли и ощущение тяжести в правом подреберье, тошнота, рвота, нарушение стула, желтуха, чувство раннего насыщения после еды, ощущение переполненности или распирания в животе. Эти симптомы обусловлены сдавлением окружающих тканей печени опухолью, растяжением капсулы, сдавливанием сосудов (воротной и печеночной вен, их ветвей, печеночной артерии), желчевыводящих протоков, а также желудка и кишечника.
Сосуды печени
Все перечисленные симптомы также могут возникнуть при других заболеваниях, например, при сдавлении желчевыводящих протоков на фоне желчнокаменной болезни.
Желчнокаменная болезнь характеризуется очаговым поражением печени активным воспалением.
Роль образования портальной гипертензии может также играть гепатит, портальный фиброз, цирроз печени, другие опухоли печени, паразитарные заболевания (шистосомоз, эхинококкоз, альвеококкоз), аномалии сосудов печени, пилефлебит, флебосклероз, облитерация или тромбоз воротной вены.
Для точного диагноза необходимо провести комплексное обследование.
Патогенез гемангиомы печени
Различаются точки зрения на истоки и развитие гемангиом. Есть ученые, которые считают их результатом диспластических процессов (т. е. возникших из-за неправильного формирования ткани в процессе внутриутробного развития), а другие утверждают, что они являются неопластическими (из-за разрастания атипичных клеток в печени).
Некоторые авторы связывают гемангиомы с врожденными гамартомами — доброкачественными узловыми опухолями, связанными с аномалией развития тканей.
Дискуссии о том, являются ли гемангиомы опухолями или дефектами развития сосудов, продолжаются уже десятилетия. Согласно современной классификации, их относят к доброкачественным сосудистым опухолям мезенхимального происхождения (мезенхима — зародышевая соединительная ткань).
Гемангиомы обладают губчатой структурой и представляют собой хорошо очерченные красные и красно-бурые образования вследствие кавернозного сосудистого компонента — полостей, заполненных кровью. При разрезе у крупных гемангиом всегда можно увидеть неоднородную структуру с фиброзными, некротическими и кистозными изменениями. У кавернозных гемангиом полости крупные и широкие, а у капиллярных — узкие и сжатые.
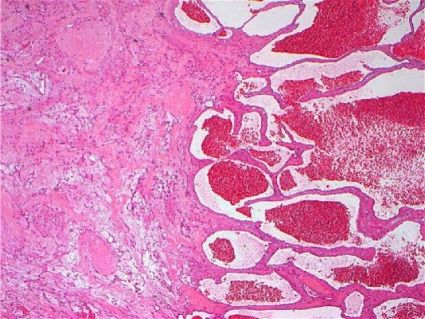
Кавернозная гемангиома [20]
Микроскопически гемангиома представляет собой многочисленные полостные сосудистые каналы разных размеров и форм. Стенки этих каналов состоят из фиброзных стромальных барьеров, покрытых слоем уплощенных эндотелиальных клеток. Клетки гемангиомы аналогичны здоровым и не склонны к развитию рака. Встречаются участки склероза, иногда обширные, а также полости с тромбами.
Классификация и стадии развития гемангиомы печени
Согласно Международной классификации сосудистых аномалий (ISSVA) 2018 года, гемангиомы включаются в группу сосудистых опухолей. Код для МКБ-10: D18 — гемангиома любой локализации.
В зависимости от числа опухолей выделяют следующее:
- Одиночные гемангиомы.
- Множественные гемангиомы — от нескольких до массивного поражения печени.
Отдельно выделяют гемангиоматоз, при котором ткани печени замещаются узлами, аналогичными кавернозным гемангиомам. Это редкое заболевание, о нем известно немного. Известно, что в случае тотального поражения печени может потребоваться трансплантация.
В зависимости от размера гемангиомы различают следующие типы:
- Мелкие — менее 1,5 см в диаметре;
- Средние — от 1,5 до 5 см;
- Крупные — более 5 см;
- Гигантские — более 10 см.
По гистологической структуре выделяют:
- Капиллярные гемангиомы;
- Кавернозные гемангиомы.
Капиллярная гемангиома представлена мелкими полостями, наполненными кровью. Обычно размер опухоли не превышает 3-4 см. Она медленно растет и не приводит к явным изменениям в структуре печени. Контур гемангиомы обычно неровный, но четко выделен от окружающих тканей печени (за исключением случаев сопутствующих заболеваний печени: жировой инфильтрации, хронического гепатита и цирроза).
Кавернозная гемангиома представлена крупными полостями, наполненными кровью. Опухоль медленно увеличивается, но может достигать гигантских размеров. Структура и форма таких гемангиом разнообразна, контур обычно неровный.
Осложнения гемангиомы печени
Гемангиома печени представляет собой заболевание с возможными смертельными осложнениями, которые очень редко возникают. К ним относятся:
- перфорация гемангиомы с внутрибрюшным кровотечением;
- тромбоэмболия ствола лёгочной артерии и её ветвей;
- нарушения портального кровообращения (кровообращение органов пищеварительной системы: печени, желудка, кишечника, поджелудочной железы и селезёнки);
- дегенерация печени с развитием печёночно-клеточной недостаточности;
- образование абсцесса.
При развитии осложнений гемангиомы пациентов необходимо срочно госпитализировать в хирургическое отделение.
Разрыв сосудов гемангиомы и кровопотеря могут быть вызваны различными факторами: интенсивные движения, напряженные нагрузки, травмы живота (даже незначительные). Внутрибрюшное кровотечение может сопровождаться сильной болью в животе, ознобом, бледностью, влажностью, частым неглубоким дыханием, беспокойством. Тромбоэмболия ствола лёгочной артерии и её ветвей может проявляться одышкой, кашлем, кровохарканьем, синюшностью кожи, понижением артериального давления. При нарушении портального кровообращения увеличивается живот, расширяются вены на передней стенке живота, возникает слабость, тяжесть и боль под рёбрами.
Кровотечение при разрыве гемангиомы может быть настолько обильным, что приводит к смертельному исходу пациента. Летальность при спонтанных или травматических разрывах составляет от 63 до 83 % .
Печёночно-клеточная недостаточность может проявляться тошнотой, рвотой, поносом, лихорадкой, желтухой, поражением кожи (кровоизлияниями и экземами).
При абсцессе печени возникает боль в правой стороне живота, расстройства пищеварения, лихорадка, повышенное сердцебиение, обильные поты.
Синдром Казабаха — Мерритта является редким осложнением, которое редко развивается у детей. При этом состоянии гемангиома активно растет (в любом месте, включая печень), что приводит к нарушению свертываемости крови и уменьшению уровня тромбоцитов. Симптомы: повышенная кровоточивость, кровотечения из желудочно-кишечного тракта, понижение фибриногена и увеличение фибринолиза — растворение тромбов и сгустков крови .
Все признаки осложнений гемангиомы неспецифичны и могут быть связаны с другими заболеваниями. Например, внутрибрюшное кровотечение может быть вызвано хроническими заболеваниями желудочно-кишечного тракта: злокачественными опухолями, язвой желудка и кишечника, эрозивным гастритом, варикозным расширением вен пищевода при циррозе печени.
Тромбоэмболия ствола лёгочной артерии может возникнуть при отрыве тромба в венах ног. Нарушение портального кровообращения встречается при гепатитах, портальном фиброзе и циррозе печени, других опухолях печени и паразитарных заболеваниях (шистосомозе, эхинококкозе, альвеококкозе).
Абсцесс печени может возникнуть при аппендиците, желчнокаменной болезни и сепсисе. Печёночно-клеточная недостаточность может быть вызвана отравлением токсическими веществами, например хлоруглеродами и фосфором.
В большинстве случаев гемангиомы остаются неизменными, однако иногда они могут увеличиваться или уменьшаться. Замечено, что на рост некоторых из них могут влиять гормоны: опухоли могут увеличиваться во время беременности и уменьшаться под воздействием кортикостероидов .
Диагностика гемангиомы печени
Для установления точного диагноза необходимо провести полное обследование. Оно включает сбор анамнеза, визуальный осмотр, удар по различным участкам тела (перкуссию), ощупывание (пальпацию), прослушивание (аускультацию), измерение пульса, температуры тела, артериального давления, а также лабораторные и инструментальные исследования.
К инструментальным методам относятся:
- ультразвуковое исследование – безопасный, но не всегда информативный метод;
- компьютерная томография с контрастированием – требует контрастного вещества, имеет противопоказания;
- магнитно-резонансная томография, с контрастным препаратом – имеет ограничения;
- селективная ангиография – также с противопоказаниями;
- тонкоигольная биопсия печени под управлением УЗИ – используется редко, риски включают кровотечение.
УЗИ брюшной полости
Ультразвуковое исследование (УЗИ)
Чаще всего опухоль выявляют при помощи УЗИ. В последнее время улучшилось качество ультразвуковых аппаратов, поэтому гемангиомы стали чаще обнаруживаться. Отличить новообразование можно легко, но сложнее сравнить его с другими опухолями печени.
Капиллярные и кавернозные гемангиомы можно отличить по ультразвуковым признакам:
- Капиллярная гемангиома представляет собой округлое или овальное образование с четкими контурами и однородной структурой. Она располагается возле печеночных вен. Каверны, наполненные кровью, видны как светлые области за опухолью.
- Кавернозная гемангиома чаще по размеру превосходит капиллярную. Её структура неоднородна, с разными по яркости областями на ультразвуковом снимке.
Чаще всего диагноз по УЗИ не устанавливается. Недостаточно данных для атипичных эхографических картин (75% всех гемангиом) и при сочетании с диффузными заболеваниями печени: циррозом, гепатитом и жировым гепатозом, затрудняющих визуализацию.
Для окончательного диагноза требуются другие методы: компьютерная томография с контрастированием, магнитно-резонансная томография и селективная ангиография. В некоторых случаях может потребоваться биопсия под контролем УЗИ.
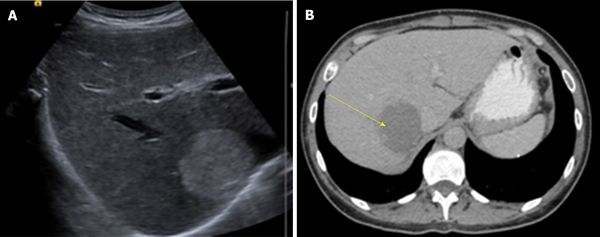
Кавернозная гемангиома на УЗИ и КТ [19]
Компьютерная томография (КТ)
При КТ гемангиома выглядит как округлое образование с однородной структурой и ровными или волнистыми контурами. Без контрастного вещества отличить её от других опухолей печени практически невозможно.
Магнитно-резонансная томография (МРТ)
Гемангиомы на МРТ имеют характерные признаки: в разных режимах (Т1 и Т2) они выглядят однородными в тёмных (Т1) или светлых (Т2) тонах, но менее яркими, чем кисты. Форма гемангиомы округлая, контуры четкие и ровные, у крупных опухолей могут быть волнистыми.
Селективная ангиография
При этом методе прокалывается крупная артерия, вставляется катетер и под управлением рентгеновского излучения он доставляется к нужному сосуду. После этого в артерию вводится контрастное вещество и делается серия рентгеновских снимков.
Биопсия
Использование тонкоигольной биопсии для диагностики гемангиом считается нецелесообразным из-за риска кровотечения и недостаточной информативности. Биопсия обычно проводится при подозрении на злокачественную опухоль и при невозможности использования других методов.
Противопоказания
Выбор метода обследования зависит от противопоказаний и технических возможностей медицинского учреждения.
Противопоказания делятся на две группы:
- абсолютные — процедуру невозможно выполнить;
- относительные — выявлены заболевания, которые можно устранить или стабилизировать, а затем провести обследование.
Большинство экспертов считают, что все противопоказания для селективной ангиографии, КТ и МРТ являются относительными.
Противопоказания для проведения КТ с контрастом:
- Беременность и возраст до 14 лет; Пациенты получают дозу облучения, поэтому КТ проводится только при жизненных показаниях.
- Вес и телосложение пациента, превышающие возможности оборудования; множество КТ аппаратов имеют ограничения по грузоподъемности и диаметру кольца.
- Аллергические реакции на контрастное средство, бронхиальная астма, серьезные аллергические реакции в анамнезе.
- Почечная недостаточность и хронические заболевания почек.
- Сахарный диабет – прием Метформина.
Противопоказания для проведения МРТ:
- Вес и телосложение пациента, превышающие возможности оборудования; технические ограничения МРТ.
- Наличие имплантатов, несовместимых с МР-томографами.
Противопоказания для КТ и МРТ при контрастировании похожи. Но гадолиниевые контрастные средства при МРТ менее токсичны для почек. Риск острой почечной недостаточности крайне низок.
Противопоказания для проведения селективной ангиографии:
- Беременность и возраст до 14 лет.
- Острые инфекционные и воспалительные процессы.
- Хронические заболевания почек.
- Сердечная недостаточность.
- Нарушение функции свертывания крови.
- Аллергические реакции на контрастное средство.
При контрастировании могут возникнуть три типа побочных действий:
- Острые реакции — возникают в течение часа после введения контраста. Они могут быть легкими, умеренными и тяжелыми.
- Поздние реакции — могут появиться в течение часа или недели после процедуры.
- Очень поздние побочные реакции — возникают через неделю или более после процедуры.
Если контрастирование необходимо, его можно провести с лекарственной подготовкой для снижения риска аллергической реакции. Решение о проведении процедуры принимает лечащий врач в соответствии с рекомендациями рентгенолога.
Дифференциальная диагностика
Гемангиому печени следует отличать от других опухолей:
- доброкачественных — липом, узловой гиперплазии, аденомы;
- злокачественных — рака печени, холангиоцеллюлярного рака, метастазов в печень.
Лечение гемангиомы печени
В большинстве случаев маленькая гемангиома не представляет опасности для здоровья. Лечение не требуется, но рекомендуется посещать онколога 1–2 раза в год. Нет данных о возможности самостоятельного исчезновения опухоли.
Медикаментозного способа лечения гемангиомы не существует. Лечат её хирургическими методами. Если нет угрозы для жизни, операция проводится по плану.
Показания к хирургическому лечению — активный рост гемангиомы и появление симптомов, указывающих на сдавление тканей печени и сосудов. В России обычно рекомендуется удалять гемангиомы, размеры которых превышают 5 см. Однако необходимо учитывать все факторы: местоположение опухоли, возраст и физическую активность пациента, наличие других заболеваний, опыт хирургов. Бывают случаи, когда целесообразнее оставить гемангиому, даже если её размер превышает 10 см, поскольку риск от операции превышает пользу от удаления.
Основные методы хирургического лечения гемангиомы печени:
- Энуклеация опухоли — при удалении опухоли не затрагивают окружающие ткани.
- Резекция печени — удаляют часть печени вместе с опухолью. Операция может быть выполнена с помощью открытого доступа или лапароскопии (через небольшие отверстия, обычно 0,5–1,5 см).
- Склерозирование гемангиомы — минимально инвазивная процедура, нацеленная на уменьшение кровоснабжения опухоли путем «склеивания» её сосудов. Это позволяет предотвратить рост опухоли и развитие осложнений. Через УЗИ в центр гемангиомы вводится игла, через нее вливают склерозант (чаще всего 96-процентный этанол). По данным УЗИ, у некоторых пациентов за период от полугода до шести лет гемангиоматозные узлы уменьшались. При биопсии наблюдалось их замещение фиброзной тканью, то есть рубцом.
- Эмболизация гемангиомы — еще одна минимально инвазивная процедура, направленная на уменьшение кровоснабжения опухоли. Это позволяет предотвратить её рост и развитие осложнений. Операция проводится под рентгеноконтролем. Через бедренную артерию к чревному стволу вводится катетер, который затем пропускают в печеночную артерию, обеспечивающую кровоток к гемангиоме. В качестве материала для эмболизации используют специальные металлические спирали. Эмболизация предпочтительна в случае краевого расположения гемангиомы, когда невозможно выполнить склерозирование.
- Микроволновая и радиочастотная абляция (МВА и РЧА) — оперативное вмешательство, при котором через кожу направляются высокоэнергетические микроволны или высокочастотные токи на опухоль. Как результат, клетки опухоли нагреваются и отмирают.
Энуклеация опухоли и резекция печени являются наиболее эффективными методами лечения. Если гемангиома имеет круглую форму с четкими границами, отличными от окружающей ткани печени, то показана энуклеация. Если таких границ нет и новообразование имеет «звездчатый вид», предпочтительнее провести резекцию печени. Эта операция также показана при множественных гемангиомах, расположенных в пределах одной части печени, а также при гигантских опухолях, находящихся рядом со крупными сосудами.
При синдроме Касабаха — Мерритта может применяться лучевая терапия.
Эффективность лечения зависит от многих факторов:
- общего состояния пациента;
- присутствия сопутствующей патологии и осложнений;
- размера, количества и расположения гемангиом и наличия осложнений.
Противопоказания к операции
Основные противопоказания к радикальным вмешательствам: поражение опухолью более 80% печени, цирроз, общее тяжелое состояние пациента. Во время операции существует риск кровотечения.
Противопоказание к эмболизации гемангиомы — её близкое расположение к желчному пузырю. В этом случае могут возникнуть осложнения, такие как острый холецистит, желчный перитонит, вызванный разрушением стенок желчного пузыря, печеночная недостаточность из-за ишемии участков печени. Эти осложнения встречаются редко, но не исключены.
У малоинвазивных методов (артериальная эмболизация, склерозирование этанолом, микроволновая и радиочастотная абляция) есть преимущества перед энуклеацией и резекцией: они малотравматичны и проводятся под местной анестезией. Однако они не всегда эффективны. Их применяют в основном при растущих маленьких гемангиомах для предоперационной подготовки и при невозможности выполнить энуклеацию и резекцию.
Прогноз. Профилактика
Прогноз при небольших гемангиомах обычно благоприятный. Однако при наличии больших или множественных гемангиом и возникновении осложнений прогноз становится менее определенным. В случае развития кровотечения ключевую роль играет скорость реакции: чем быстрее выявлены осложнения и начато лечение, тем меньше вероятность летального исхода.
Специфических методов профилактики данного заболевания не существует, однако рекомендуется правильное питание, отказ от курения и ограничение потребления алкоголя.
Женщинам, у которых диагностирована гемангиома печени, важно сообщить о своем диагнозе гинекологу. Без знания о наличии опухоли врач может назначить эстрогены, что способствует увеличению гемангиомы. Кроме того, женщины с данной патологией нуждаются в более тщательном наблюдении во время беременности.
Всем пациентам, страдающим гемангиомой, необходимо делать 1–2 раза в год динамическое ультразвуковое обследование для контроля за ее ростом.
Список литературы
- Алиев М. А., Султаналиев Т. А., Сейсембаев М. А. и другие. Определение и проведение хирургического лечения кавернозных гемангиом печени // Известия о хирургии имени И. И. Грекова. — 1997. — Выпуск 4. — Страницы 12–16.
- Кармазановский Г. Г., Тинькова И. О., Щеголев А. И., Яковлева О. В. Гемангиомы печени: сравнение компьютерной томографии и морфологии // Медицинская визуализация. — 2003. — Выпуск 4. — Страницы 37–45.
- Блахар А., Федерле М. П., Феррис Дж. В. и др. Работоспособность радиологов в диагностике опухолей печени с центральными рубцами с использованием специальных критериев КТ // Радиология. — 2002. — Выпуск 2. — Страницы 532–539.ссылка
- Бри Р. Л., Шваб Р. Е., Глазер Г. М., Финк-Беннетт Д. Разнообразные проявления печеночных кавернозных гемангиом при ультразвуке, компьютерной томографии, магнитно-резонансной томографии и сцинтиграфии // Радиографика. — 1987. — Выпуск 6. — Страницы 1153–1175. ссылка
- Брюховецкий Ю. А., Бурков С. Г., Заболотская Н. В. и другие. Практическое руководство по ультразвуковой диагностике: общие методики ультразвуковой диагностики. — Общие методики ультразвуковой диагностики / под редакцией В. В. Митькова. — 2-е издание. — М.: Видар-М, 2011. — Страницы 82–85.
- Блют Э. И. Ультразвуковая диагностика. Практическое решение клинических проблем. Том 1. — М.: Медицинская литература, 2014. — Страницы 49–53.
- Адам Й. Г., Хувос А. Г., Фортнер Дж. Г. Гигантские гемангиомы печени // Анналы хирургии. — 1970. — Выпуск 2. — Страницы 239–245. ссылка
- Трастек В. Ф., ван Херден Дж. А., Шиди П. Ф., Эдсон М. А. Кавернозные гемангиомы печени: резекция или наблюдение? // Американский журнал хирургии. — 1983. — Выпуск 1. — Страницы 49–53. ссылка
- Крейг Дж. Р., Питерс Р. Л., Эдмондсон Х. А. Опухоли печени и внутрипеченочные желчные пути. В: Атлас опухолей. — Вашингтон, округ Колумбия: Институт патологии вооруженных сил, 1989. — Страницы 64–75.
- Грицаенко А. И., Нартайлаков М. А., Рахимов Р. Р. и другие. Методы лечения гемангиом печени // Пермский медицинский журнал. — 2012. — Выпуск 5. — Страницы 13–18.
- Иоскевич Н. Н. Очень редкий случай хирургического лечения гигантского гемангиомы печени // Новости хирургии. — 2018. — Выпуск 2. — Страницы 243–247.
- Черноусов А. Ф., Карпова Р. В., Левкин В. В. и другие. Микроволновая абляция с ультразвуковым контролем быстро растущих маленьких гемангиом печени // Российский электронный журнал лучевой диагностики. — 2019. — Выпуск 1. — Страницы 102–107.
- Лукьянченко А. Б., Медведева Б. М., Кармазановский Г. Г. Современные представления о диагностике гемангиом печени (обзор литературы и собственные наблюдения) // Известия РОНЦ имени Н. Н. Блохина РАМН. — 2013. — Выпуск 1. — Страницы 3–10.
- Гомболевский В. А., Лайпан А. Ш., Инджиев А. А., Буренчев Д. В. и другие. Особенности применения контрастных препаратов в лучевой диагностике: методические рекомендации. — М., 2019. — 65 с.
- Скипенко О. Г., Чардаров Н. К., Ганиев Ф. А., Шатверян Г. А. и другие. Гемангиомы печени: оперировать или наблюдать? // Хирургия. — 2012. — Выпуск 9. — Страницы 13–20.
- Чикотеев С. П., Усов С. А., Агрызков Л. А., Корнилов Н. Г. Хирургическое лечение гемангиом печени // Сибирский медицинский журнал. — 1998. — Выпуск 4. — Страницы 21–24.
- Эванс Дж., Уилльярд К. Е., Сабих Дж. Е. Кавернозные гемангиомы печени // Издательство StatPearls, 2021. ссылка
- Хацко В. В., Кузьменко А. Е., Войтюк В. Н. и другие. Определение и лечение гемангиом печени (научный обзор) // Украинский журнал хирургии. — 2014. — Выпуск 3–4. — Страницы 131–135.
- Леон М., Чавес Л., Суран С. Гемангиома печени: что должны знать внутренние врачи // Всемирный журнал гастроэнтерологии. — 2020. — Выпуск 1. — Страницы 11–20. ссылка
- Аслан А., Вильсендорф А. М. З., Кляйне М., Бредт М. Взрослый синдром Касабах-Меррит из-за гигантской гемангиомы печени // Клинические отчеты по гастроэнтерологии. — Выпуск 3. — Страницы 306–312.ссылка
Видео по теме:
Вопрос-ответ:
Как проявляются симптомы гемангиомы печени?
Симптомы гемангиомы печени могут включать в себя боль в правом верхнем квадранте живота, увеличение размеров печени, дискомфорт или тяжесть в животе, тошноту и рвоту. У некоторых пациентов гемангиома печени может быть обнаружена случайно при проведении обследований по другим причинам.
Как диагностируется гемангиома печени?
Для диагностики гемангиомы печени могут быть использованы различные методы обследования, такие как ультразвуковое исследование, компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Иногда может потребоваться проведение биопсии печени для окончательного подтверждения диагноза.
Как проводится лечение гемангиомы печени?
В большинстве случаев гемангиома печени не требует лечения и может рассматриваться как доброкачественное образование. Однако в случае появления симптомов или увеличения размеров опухоли, может потребоваться хирургическое вмешательство. Другие методы лечения могут включать в себя эмболизацию опухоли или радиочастотную абляцию.
Можно ли предотвратить появление гемангиомы печени?
Точные причины появления гемангиомы печени неизвестны, поэтому предотвращение этого заболевания может быть затруднительным. Однако здоровый образ жизни, в том числе умеренное употребление алкоголя, здоровое питание и регулярные физические нагрузки, могут способствовать общему здоровью печени и уменьшить вероятность развития опухолей.

