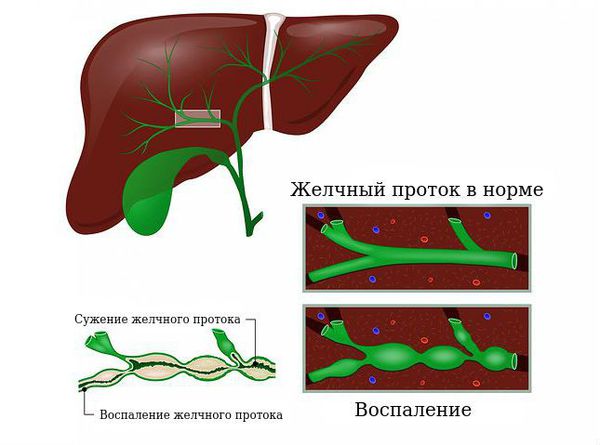
Воспаление гайморовых пазух является инфекционным процессом в верхнечелюстных пазухах.
Иные названия: верхнечелюстной синусит, верхнечелюстной риносинусит.
Заболевания носа и прилегающих пазух — наиболее частая причина посещения врача-оториноларинголога . По оценкам, около 15% американцев имеют различные формы риносинусита. Ежегодно с этим диагнозом сталкиваются примерно 10 миллионов россиян. Однако реальное количество больных выше, так как не все обращаются за медицинской помощью, пытаясь лечиться самостоятельно.
Острая форма заболевания характеризуется выраженными симптомами: мигрень, постоянное заложенность носа, сильные боли в области переносицы и гайморовых пазух (под глазами на уровне щек), повышение температуры до 38–38,5 °С.
Несвоевременное лечение гайморита может привести к осложнениям, вплоть до воспаления оболочек мозга — менингита.
Причины возникновения гайморита:
- Вирусы — риновирусы, аденовирусы, вирус гриппа и парагриппа. Вызывают гайморит в 98% случаев.
- Бактерии — пневмококк (38%), гемофильная палочка (36%), Moraxella catarrhalis (16%) и другие.
- Грибы — Mucor (белая плесень), Rhizopus и Aspergillus. Реже грибы вызывают острый риносинусит, чаще встречается хронический вид. Он развивается у пациентов с ослабленным иммунитетом, например при неуправляемом сахарном диабете, ВИЧ, онкологическом заболевании или в период приема иммунодепрессантов.
Факторы риска возникновения гайморита:
- Аллергический ринит, связанный с пыльными клещами или плесенью.
- Постоянное воздействие загрязняющих веществ, таких как табачный дым.
- Анатомические особенности полости носа: искривленная носовая перегородка, увеличенные нижние раковины носа, узкие носовые ходы.
- Полипы в носу.
- Механические повреждения носа и пазух.
- Опухоли в полости носа.
- Переохлаждение организма.
- Инфекция из полости рта — кариес верхних зубов (4, 5, 6 зубов).
- Гипертрофия небных миндалин (особенно у детей).
- Сниженный иммунитет, вызванный неполноценным питанием, плохой экологией, стрессами, малоподвижным образом жизни, дефицитом витаминов и так далее.
- Заболевание иммунной системы, такое как СПИД или муковисцидоз.
- Бронхиальная астма.
Острый гайморит чаще всего вызывают вирусы, а хронический чаще возникает при наличии факторов риска.
Риск заболеть увеличивается в осенне-зимний период, когда защитные силы организма наименее эффективны.
Если у вас появились подобные признаки, лучше всё-таки посоветоваться с врачом. Не нужно самолечиться — это опасно для здоровья!
Признаки гайморита
Симптомы острого гайморита
<img src="https://okohbvl.ru/ru/wp-content/uploads/gajmorit-simptomi-i-lechenie.jpg" alt="undefinedСимптомы острого гайморита«>
Гайморит начинается с насморка, как и любая другая респираторная инфекция. Появление насморка означает, что пазухи уже воспалены в той или иной степени.
Если насморк не проходит за 7–10 дней или симптомы ухудшаются, то к нему стоит относиться серьёзно и обратиться за медицинской помощью.
Характерным признаком острого гайморита является боль в переносице и области гайморовых пазух — под глазами на уровне щёк. К вечеру распирающая боль становится интенсивнее. Также неприятное давление в пазухах усиливается при наклоне или повороте головы. Если у больного воспалена одна пазуха, боль ощущается с одной стороны. Если воспаление двустороннее, болит справа и слева от носа. Болевые ощущения могут иррадиировать (отдавать) в зубы или височную область.
Острый гайморит
Вторым типичным симптомом гайморита является стойкая заложенность носа. Иногда состояние сопровождается обильным слизе- или гноетечением из носа. На начальной стадии болезни выделения прозрачные, потом слизь становится густой и приобретает зелёный оттенок, это говорит о смене фазы воспаления. Изменение характера слизи иногда указывает на гнойное воспаление. Если сразу не начать лечение, заболевание может затянуться, перейти в более тяжёлую форму или осложниться. При сильном отёке слизистой носа выделений может не быть, но чувство заложенности в носу при этом сохраняется.
Температура тела, как правило, повышена до 38 °С и больше. Запахи становятся еле различимыми, иногда обоняние пропадает совсем. Больной чувствует сильную слабость, становится вялым. Работать и заниматься привычными делами в этот период очень сложно.
Симптомы хронического гайморита
При хроническом гайморите симптоматика смазана. Болезнь протекает не так ярко, как при острой форме. В период ремиссии жалобы отсутствуют. Когда болезнь обостряется, у пациента повышается температура тела до субфебрильных значений (37,5 °С), появляются выделения из носа различного характера (от жидких, прозрачных до гнойных) и головные боли.
Когда больной лежит или спит, распирающие болевые ощущения уменьшаются из-за оттока гноя. Люди с хроническим гайморитом периодически жалуются на приступы кашля по ночам, который не лечится классическими препаратами от кашля. Причиной симптома является постоянно стекающая по задней стенке глотки слизь из полости носа, которая раздражает кашлевые рецепторы .
Патогенез гайморита
Гайморовы пазухи — это воздушные полости, обитаемые слизистой оболочкой. Среди всех околоносовых полостей они самые обширные.

Вторичные пазухи носа
Пазухи взаимосвязаны: каждая пазуха имеет соединение с полостью носа через небольшие отверстия — соустья. В здоровых пазухах регулярно образуется слизь. Волоконца мерцательного эпителия на оболочке пазух, в полости носа и внизу дыхательных путей перемещают слизь от дна пазухи к соустью, а затем в носовую полость и носоглотку. Таким образом, пазухи очищаются и проветриваются.

Волоконца мерцательного эпителия
Гайморит возникает, когда через соустья в пазухи попадает инфекция. Острое воспаление гайморовых пазух обычно вызывается вирусной инфекцией (риновирусами, аденовирусами, коронавирусами) .
При вторжении в пазушную полость патогенов слизистая оболочка опухает и начинает ускоренно вырабатывать слизь. По мере увеличения антисептических свойств слизи организм старается бороться с инфекцией. За счет отека соустья сужаются или закрываются, волоконца мерцательного эпителия приходят в негодность для активного перемещения. Слизь застревает в пазухе, накапливается и застаивается. Такая обстановка благоприятна для размножения бактерий, проживающих на слизистых оболочках у всех людей.
Микроорганизмы начинают интенсивно увеличиваться и «обосновываться» в пазухе. При превышении допустимой концентрации бактерий в гайморовой пазухе начинается острое воспаление — гайморит. Без своевременного лечения слизь в пазухах превращается в гной, и воспалению придает гнойный характер.
Классификация и стадии развития гайморита
Существует несколько форм гайморита, которые различаются по локализации, возбудителю, клиническим проявлениям и характеру воспалительного процесса.
По месту локализации:
- Односторонний (правый или левый), если воспалена одна пазуха;
- Двусторонний, если поражены обе пазухи.
Односторонний и двусторонний гайморит
По типу возбудителя:
- Вирусный — вызван вирусом, обычно появляется при простуде или ОРВИ. Основной признак — отёчность. При своевременном лечении проходит за 2-3 недели. Соединение с бактериями требует более серьезного лечения.
- Бактериальный — вызван стафилококками, стрептококками и пневмококками. Предшествует риниту. Неизлеченный насморк легко приводит к бактериальному гаймориту.
- Грибковый — часто возникает при антибактериальном лечении и пониженном иммунитете.
- Аллергический — проявляется после контакта с аллергеном.
- Травматический — результат серьезных травм, включая переломы носовой перегородки.
По характеру воспалительного процесса:
- Острый — часто развивается после простуды и ОРВИ, с яркими симптомами, такими как головные боли, заложенность, высокая температура. Может быть вирусный, поствирусный или бактериальный. Если не лечить, может стать хроническим.
- Хронический — заболевание с менее выраженной симптоматикой, длительный характер, смена стадий обострения и ремиссии. Распространено.
По путям инфекции:
- Риногенный — с носа;
- Одонтогенный — через корни зубов верхней челюсти.
По клиническим проявлениям:
- Катаральный — отёчность и набухание пазух, без выделений из носа.
- Гнойный — с бактериальной инфекцией, густые выделения с запахом.
- Гиперпластический — рост слизистой оболочки.
- Атрофический — истончение слизистой оболочки.
- Полипозный — рост полипов в носу.
- Смешанная — комбинация различных форм.
Полипы в носу
Осложнения гайморита
Многие больные недооценивают гайморит и считают воспаление синусов обычным насморком. Однако это неверное мнение. Любая форма острой формы гайморита способна вызвать серьезные последствия для организма.
Острый гайморит, если его не лечить вовремя или лечить неправильно, может перейти в хроническую форму. Лечение хронического заболевания является сложным и длительным процессом.
Поскольку органы отоларингологии — уши, горло и полость носа — связаны друг с другом, инфекция из гайморита может распространиться на соседние области и вызвать острый тонзиллит, фарингит или отит.
Запущенный гайморит грозит больному более опасными осложнениями. По причине заблокированного отверстия гнойные массы не могут покинуть синус и попадают внутрь, что может вызвать необычные осложнения — развитие опасных для жизни заболеваний:
- Менингит — воспаление оболочек головного мозга. Для постановки диагноза требуется госпитализация. Во многих случаях болезнь завершается летальным исходом или появлением необратимых осложнений. Симптомы менингита включают сильные головные боли, рвотные позывы, повышение температуры до 38–39 °С. Одним из характерных признаков является жесткость (спазм) мышц шеи, когда челюсть поднимается вверх, и пациент не может опустить голову. Это требует консультации у невролога или нейрохирурга.
Менингит
- Энцефалит — воспаление мозга, сопровождаемое судорогами, галлюцинациями, нарушением психики, потерей сознания. Выздоровление от энцефалита зависит от своевременного лечения и проведения реабилитации.
- Сепсис — заражение крови с высокой смертельностью. Болезнь развивается быстро. Часто человек впадает в кому, так как не удается сразу остановить негативное воздействие инфекции на организм.
- Воспаление костных стенок глазницы. Поскольку верхняя стенка синусов является нижней стенкой орбиты, воспаление может распространиться на глазницу. Воспалению подвергаются различные клетки вокруг глаза. Симптомы включают боль в области глазницы, слезотечение, фотофобию, отек век, давление в глазах.
- Остеомиелит — гнойное воспаление кости и костного мозга. Болезнь прогрессирует быстро: высокая температура тела, озноб, рвотные позывы, головокружение, «завеса» перед глазами, липкий пот. Развивается сильная боль в области синусов. Человек может страдать галлюцинациями и потерей сознания, затрудненно передвигается.
- Осложнения глаз – конъюнктивит, экзофтальм, боли при движении глазных яблок, отек век, давление в глазах.
Диагностика гайморита
Запись анамнеза
На данном этапе Специалист по ушам, горлу и носу выясняет, о чем жалуется пациент, когда начались первые симптомы заболевания, какова их сила, проводилось ли ранее лечение. Кроме того, доктор задает пациенту ряд вопросов, чтобы поставить определить форму гайморита:
- есть ли у человека хронические болезни;
- есть ли у него аллергия;
- был ли он недавно болен ОРВИ и другими простудными заболеваниями;
- в каких условиях пациент живет и работает;
- были ли у него травмы костей носа и т. д.
Общий осмотр
- Доктор оценивает внешний вид больного: есть ли отеки на лице, опухоли в области пазух.
- Надавливает на область пазух: при гайморите пациент почувствует боль.
- Осматривает лимфатические узлы: при воспалении они увеличены и болезненны.
Лабораторная диагностика
- Общий анализ крови.
- Анализ на С-реактивный белок (СРБ).
По результатам можно судить о тяжести заболевания и о необходимости прописывать антибактериальную терапию.
Инструментальная диагностика
- Риноскопия. Осмотр носа с помощью носовых зеркал (расширителей) и носоглоточного зеркала. Исследование показывает состояние и цвет слизистой, наличие выделений в носу, искривление перегородки.
- Эндоскопическое исследование. Этот вид диагностики позволяет увидеть труднодоступные участки полости носа, которые не видны при риноскопии.
Назальная эндоскопия
- Рентгенологическое исследование пазух. Если пазухи воспалены и в них скопился гной или воспалительная жидкость, на рентгене они будут затемнены.
- Синуссканирование. Это ультразвуковое исследование пазух. Оно проводится, когда нельзя сделать рентген, например беременным женщинам и детям. Выполняется быстро: прибор синусскан подносится к области пазухи и посылает ультразвуковую волну. Если пазуха здорова, ультразвук отражается от стенки пазухи, если воспалена — от скопившейся в пазухе жидкости. Результат сразу отображается в виде графика.
- Компьютерная томография (КТ). Проводится, когда сложно поставить диагноз. Результатом исследования является серия снимков в трехмерном формате.
- Некоторые пациенты самостоятельно проходят магнитно-резонансную томографию (МРТ), считая этот метод более информативным. Но МРТ подходит для исследования мягких структур, например головного мозга, а стенки пазух лучше просматриваются на КТ .
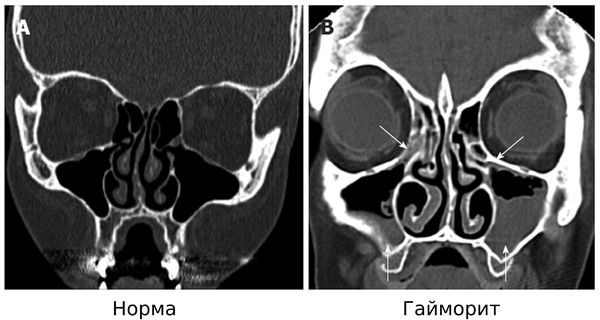
Гайморит на КТ [23]
Лечение гайморита
Терапия, направленная на восстановление здоровья
Избавление от гайморита требует комплексного подхода. Рекомендуется применение лекарственных средств, очистка пазух от патогенного содержимого и процедуры физиотерапии.
В процессе фармакотерапии больной должен использовать:
- Общие антибиотики. Эффективно только при бактериальной форме гайморита. Важно строго соблюдать дозировку и продолжительность приема препарата. Нельзя прерывать курс антибиотиков даже в случае улучшения состояния больного, так как недолеченный гайморит может стать хроническим.
- Местные антибактериальные спреи.
- Местные глюкокортикостероиды.
- Препараты НПВС. Обладают обезболивающим и жаропонижающим действием.
- Препараты для сужения сосудов носа. Следует использовать их только по назначению врача не более 5-7 дней, максимальный срок 14 дней. После 5-7 дней применения назначается другой сужающий препарат. Любое недопустимое употребление капель или нарушение дозировки может вызвать зависимость, из-за чего без них нос может перестать нормально дышать.
- Десенсибилизирующие средства.
- Растворы для промывания носовых ходов.
- Препараты для снижения температуры.
Очистка гайморальных пазух проводится специалистом-отоларингологом. Существуют два метода процедуры:
- Процедура вакуумной трансфузии жидкости по метису («кукушка»). Больной ложится на кушетку, врач вводит в обе ноздри мягкие катетеры. Одним из них вводится лечебный раствор, другим в то время как из носа отсасывается жидкость со слизью и гноем при помощи вакуумного устройства. Процедуру можно выполнить с помощью шприца и груши: шприцом вводят раствор, грушей отсасывают его из другой ноздри. Во время процедуры пациент должен постоянно повторять «ку-ку». Это необходимо, чтобы раствор не попал в глотку и дыхательные пути.
- Процедура проведения ЯМИК-катетером. Этот вид процедуры применяется в запущенных случаях заболевания. Процедура выполняется при местном обезболивании. С помощью ЯМИК-катетера осуществляется отсос содержимого пазухи.
Процедура проведения ЯМИК-катетером
Физиотерапия — важная часть лечения. Физические процедуры помогают смягчить воспаление и ускорить процесс выздоровления. Проводятся следующие процедуры:
- лазерное воздействие ;
- виброакустическая терапия ;
- ультрафиолет;
- фотодинамическая терапия ;
- магнитная терапия.
Если у пациента диагностируют одонтогенный гайморит, помимо терапии у врача ЛОР, необходимо вылечить кариозные зубы у стоматолога .
Хирургическая интервенция
Пункция верхнечелюстной пазухи (прокол). Это низкотравматичная операция. Применяется в сложных случаях, когда удаление гноя из пазухи с помощью промываний невозможно. Показания к проведению пункции:
- полное заболачивание соустий;
- гнойный процесс охватывает больше половины пазухи (наблюдается на рентгеновском снимке);
- из носа больного идет густая зеленая слизь;
- возникновение осложнений.
С помощью иглы Куликовского врач делает отверстие в пазухе и через него откачивает всю патогенную жидкость шприцем. Пациент чувствует облегчение сразу после вмешательства. Кроме пункции необходимо проводить лекарственную и физиотерапевтическую терапию.
Пункция верхнечелюстной пазухи
Гайморотомия. Эта операция проводится при сложном остром и хроническом гайморите. Осуществляется исключительно в условиях отделения ЛОР в стационаре. Цель такого вмешательства — удалить гной, полипы, кисты, инородные объекты и другие вещества из пазухи, а также восстановить работу соустий. Операция в большинстве случаев проводится в общем наркозе. Обычно используются маленькие доступы (микрогайморотомия) и эндоскопические техники .
Прогноз. Профилактика
Если вы своевременно обратитесь к ЛОР-врачу и следуете всем его рекомендациям, прогноз будет благоприятным. Острое воспаление можно вылечить за две недели и избежать осложнений.
Профилактика гайморита направлена на укрепление общего иммунитета. Для этого рекомендуется:
- заниматься спортом и другими видами физической активности;
- одеваться по погоде;
- чаще находиться на свежем воздухе;
- питаться сбалансированно;
- отказаться от вредных привычек;
- своевременно лечить простудные заболевания;
- пролечивать хронические заболевания носоглотки;
- ухаживать за полостью рта и регулярно посещать стоматолога;
- если есть искривление носовой перегородки, которое мешает нормальной циркуляции воздуха через нос, рекомендуется сделать операцию по ее исправлению;
- избегать контакта с аллергеном и, при необходимости, принимать меры против аллергического ринита;
- избегать стрессов, которые ослабляют иммунитет.
Список литературы
- Учебное пособие «Оториноларингология» под редакцией Пальчуна В. Т. и Крюкова А. И. выпущено издательством «Медицина» в 2001 году и содержит 616 страниц.
- В статье «Эпидемиология и экономический эффект риносинусита» В. К. Ананд дает обзор данной проблемы в журнале Ann Otol Rhinol Laryngol Suppl в 2004 году. ссылка
- Книга «Практические рекомендации по антибактериальной терапии синусита» под редакцией Янова Ю. К., Рязанцева С. В., и Страчунского Л. С. была выпущена в 2002 году в Санкт-Петербурге.
- Работа «Роль слизистой оболочки в формировании хронического очага воспаления в верхнечелюстных пазухах» Е. В. Хрусталевой, Т. Г. Нестеренко и Т. И. Чанцевой была представлена на VIII научно-практической конференции в Москве в 2009 году.
- Статья «Антибиотикотерапия острых воспалительных заболеваний околоносовых пазух» А. С. Лопатина была опубликована в журнале Consilium mediсum в 2003 году.
- В методических рекомендациях С. В. Рязанцева «Острый синусит. Подходы к терапии», выпущенных в 2003 году, описаны стратегии борьбы с данной патологией.
- H. Riechelmann представил результаты исследования фунгального синусита в журнале Laryngorhinootologie в 2011 году. ссылка
- В «Вестнике оториноларингологии» было опубликовано исследование «Эпидемиология одонтогенного верхнечелюстного синусита» М. М. Магомедова и А. Е. Старостиной в 2013 году.
- J. H. Kwah и A. T. Peters обсуждают взаимосвязь полипов носа и риносинусита в журнале Allergy and Asthma Proceedings в 2019 году. ссылка
- В журнале Primary Care была опубликована статья «Meningitis» К. Путца, К. Хаяни и А. Зара Ф. о показаниях и эффективности различных хирургических вмешательств при лечении больных с одонтогенным гайморитом в 2013 году. ссылка
- Е. В. Хрусталева, Т. Г. Нестеренко и Т. И. Чанцева обсуждают диагностику и лечение хронических синуситов в материалах VIII научно-практической конференции в Москве в 2009 году.
- В журнале «Стоматология» была опубликована статья Р. С. Закерьяева о хирургических вмешательствах при одонтогенном гайморите в 2007 году.
- M. Duse, S. Caminiti и A. М. Zicari дают методические рекомендации по профилактике риносинусита в журнале Pediatr Allergy Immunol в 2007 году. ссылка
- E. C. P. Leal Junior, D. S. Johnson, A. Saltmarche и T. Demchak описывают в своем исследовании эффективность применения лазерной терапии на больных с болями в колене в журнале Lasers in Medical Science в 2014 году. ссылка
- Методические рекомендации «Исследование эффективности виброакустического метода терапии для профилактики осложненного течения гриппа и других ОРЗ» были опубликованы в Санкт-Петербурге в 2005 году.
- Книга «Ультразвуковая кавитация в профилактике и лечении заболеваний ЛОР-органов» под редакцией Х. Т. Абдулкеримова, Ю. А. Барвинченко и З. Х. Абдулкеримова вышла в Екатеринбурге в 2020 году.
- В клиническом руководстве IDSA «Острый бактериальный риносинусит у детей и взрослых» A. W. Chow, M. S. Benninger, и др. делятся рекомендациями по лечению в журнале Clinical infectious diseases в 2012 году. ссылка
- G. Stryjewska-Makuch, M. A. Janik, G. Lisowska и В. Kolebacz провели бактериологический анализ хронического синусита без полипов в журнале Postepy Dermatol Alergol в 2018 году. ссылка
- W. J. Fokkens, V. J. Lund, C. Hopkins и др. представляют сводку EPOS 2020 с интегрированными путями ухода в журнале Rhinology в 2020 году. ссылка
- Е. М. Покровская описывает различные хирургические доступы при патологии верхнечелюстной пазухи в журнале «Практическая медицина» в 2018 году.
- Н. Mortazavi, Н. Khalighi, А. Goljanian и др. предлагают новый метод лечения хронического максиллярного синусита с помощью интраоральной лазерной терапии в журнале J Clin Exp Dent в 2015 году. ссылка
- Y. P. Krespi и V. Kizhner обсуждают применение фототерапии для хронического риносинусита в журнале Lasers Surg Med в 2011 году. ссылка
- E. C. Cashman, P. J. MacMahon и D. Smyth делают выводы по компьютерной томографии пазух носа перед функциональной эндоскопической хирургией носа в журнале World J Radiol в 2011 году. ссылка
Видео по теме:
Вопрос-ответ:
Чем вызваны симптомы гайморита?
Симптомы гайморита вызваны воспалением слизистой оболочки пазух носа, которое может быть вызвано инфекцией, аллергией или другими раздражителями. Чаще всего гайморит развивается в результате нарушения оттока слизи из пазух, что приводит к ее закупорке и размножению бактерий.
Какие симптомы свойственны гаймориту?
Симптомы гайморита могут включать в себя заложенность носа, насморк, головные боли в области лба и щек, повышенную температуру, слабость, покраснение и отечность области носа, выделение гноя из носа, снижение обоняния, а также чувство давления и тяжести в области лица.
Как диагностируется гайморит?
Диагностика гайморита обычно основывается на клинических проявлениях и обследовании пациента. Врач может провести рентгенологическое исследование пазух носа, компьютерную томографию, ринофиброскопию для более точного определения диагноза и степени воспаления.
Как происходит лечение гайморита?
Лечение гайморита может включать в себя прием антибиотиков для уничтожения бактериальной инфекции, противовоспалительные препараты, промывание носа солевыми растворами, применение вазоконстрикторных капель, физиотерапию. В некоторых случаях может потребоваться хирургическое вмешательство для восстановления оттока слизи.
Можно ли предотвратить возникновение гайморита?
Для предотвращения гайморита рекомендуется укреплять иммунитет, избегать переохлаждения, поддерживать гигиену носовых проходов, избегать контакта с аллергенами, вести здоровый образ жизни. Также важно своевременно лечить респираторные заболевания и консультироваться с врачом при первых признаках воспаления пазух.
Чем обусловлено возникновение гайморита?
Гайморит — это воспаление слизистой оболочки гайморовых пазух носа, которое чаще всего вызвано бактериальной инфекцией. Также причиной его возникновения может быть аллергия, грипп, аденоиды или длительное нахождение в условиях сухого или загрязненного воздуха.