Отсутствие хрусталика в глазном яблоке, известное как афакия (aphakia), приводит к ухудшению зрения, размытию изображения предметов вблизи и вдали, а также к невозможности фокусировать взгляд.
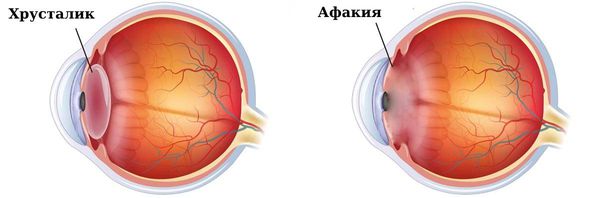
Глаз с хрусталиком и без него
Основные причины развития афакии:
- удаление хрусталика при катаракте или в случае травмы глаза, например, при вывихе хрусталика;
- травма, повреждающая хрусталик, например, проникающее ранение;
- врожденная аномалия, при которой дети рождаются без хрусталика (очень редко).
Распространенность афакии
Точная статистика распространенности афакии неизвестна. В соответствии с Шведским национальным регистром катаракты, за период с 1997 по 2001 год одна из каждых 200 операций по удалению катаракты закончилась афакией, когда хрусталик был удален, но не было установлено внутриглазной линзы (ИОЛ), из-за сопутствующих глазных заболеваний у пациентов, таких как увеит.
Согласно данным Иркутского филиала МНТК «Микрохирургии глаза», распространенность афакии после операции или травмы среди детей невелика и составляет 1,5%. Однако среди детей-инвалидов по зрению те, у кого есть афакия, составляют 7,5%.
Врожденная афакия встречается редко. По данным портала редких болезней, афакия, обусловленная генетическими мутациями, встречается примерно у 1 –5 детей из 10 000.
Если у вас возникли признаки схожие с указанными, необходимо немедленно обратиться к специалисту. Самолечение может нанести серьезный вред вашему здоровью!
Признаки афакии
При афакии наблюдается резкое ухудшение зрения, невозможность четко видеть предметы как с близкого, так и с дальнего расстояния, общее затуманенность зрения, блеклые цвета. Кроме того, афакия часто сопровождается нарушением бинокулярного и стереозрения, т.е. способности воспринимать окружающий мир объёмным.
При осмотре врач может выявить иридодонез (опущение и колебание радужки), глубокую переднюю камеру, выпячивание стекловидного тела в области зрачка (грыжу стекловидного тела).
К неспецифическим признакам афакии можно отнести шум в ушах, головную боль, общее недомогание. Шум в ушах и головная боль возникают из-за анизейконии и анизофории. Анизейкония проявляется в том, что на сетчатке разных глаз формируются разные по размеру изображения одного и того же объекта. Из-за этого различия мозгу сложно объединить два изображения в единый зрительный образ. Анизофория — это скрытое косоглазие, при котором степень мышечного дисбаланса зависит от направления взгляда.
Патогенез афакии
Лучи света проникают в орган зрения через роговицу, затем достигают радужки, которая регулирует количество света, попадающего в глаз. После этого свет направляется на хрусталик.
Этот компонент глаза представляет собой прозрачную выпуклую линзу, которая функционирует аналогично объективу фотокамеры: преломляет и фокусирует лучи света для получения четкого изображения. Из-за преломления света изображение на сетчатке перевернутое. Наш мозг корректирует этот эффект, поэтому мы воспринимаем мир в правильной ориентации, а не перевернутом состоянии. Гибкость хрусталика позволяет нам фокусироваться на объектах как вблизи, так и на расстоянии с минимальными изменениями.
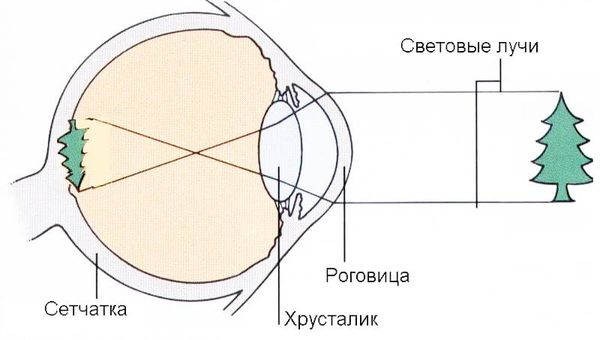
Оптическая система глаза
Четыре основные функции хрусталика:
- Передача света — благодаря прозрачности хрусталика свет проходит к сетчатке.
- Оптическое фокусирование — преломление световых лучей в органе зрения для обеспечения остроты зрения.
- Аккомодация — изменение фокусного расстояния при переходе обзора с дальних объектов на ближние.
- Защитная функция — в случае воспаления хрусталик предотвращает попадание патогенных микроорганизмов из передней камеры глаза в стекловидное тело, а также защищает сетчатку от ультрафиолетового излучения.
Отсутствие хрусталика приводит к нарушению анатомических и физиологических характеристик глаза. Человеку трудно фокусировать взгляд и формировать четкое изображение, что приводит к ухудшению зрения.
Афакия может возникнуть из-за генетических отклонений, травмы или катаракты.
Генетический аспект. Хрусталик начинает формироваться на третьей неделе беременности, но из-за мутации в генах этот процесс может быть нарушен. В большинстве случаев такие генетические аномалии проявляются в форме врожденной катаракты, но иногда хрусталик полностью отсутствует при рождении.
Травматическая ситуация. Посттравматическая афакия возникает при нарушении целостности хрусталика или его выпадении в случае серьезного повреждения роговицы или склеры, например при рассечении глазного яблока .
Лечение катаракты. Чаще всего причиной афакии является удаление хрусталика из-за его помутнения. При катаракте глаз не может правильно фокусировать свет, изображение становится размытым и зрение ухудшается. В таких случаях производится удаление хрусталика и его замена искусственным имплантатом — интраокулярной линзой (ИОЛ).
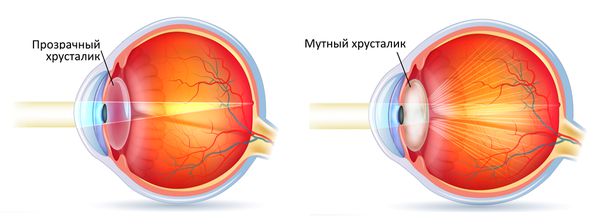
Катаракта
Обычно операция по удалению хрусталика и имплантации ИОЛ проводится одновременно. Однако установка ИОЛ не всегда возможна сразу. Она не выполняется, если у пациента имеются сопутствующие патологии: воспаление переднего сегмента глаза, увеит, атрофия зрительного нерва, полная дистрофия роговицы или помутнение. При отсутствии хрусталика у пациента развивается афакия.
Катаракта обычно возникает у пожилых людей, но иногда является врожденной. В этом случае хрусталик необходимо удалить в первый месяц. Если требуется операция по обоим глазам сразу, ее обычно откладывают на 2–3 месяца, так как это более травматично для ребенка.
Классификация и стадии развития афакии
Существует два типа афакии: врождённая и приобретённая.
Врождённая афакия может проявляться двумя формами:
- Первичная афакия, которая обусловлена мутацией генов, препятствующей развитию хрусталика. Эти генетические изменения могут быть унаследованы или возникнуть спонтанно в процессе внутриутробного развития. Помимо афакии, возможно также наблюдение уменьшенного размера глаза (микрофтальм), отсутствие роговицы, радужки и цилиарного тела, а также замещение роговицы склерой (склерокорнеа).
- Вторичная афакия, при которой хрусталик формируется, но организм разрушает его до рождения. Некоторые случаи этого типа афакии связаны с заболеванием женщины краснухой во время беременности.
Приобретённая афакия может возникнуть после операции или из-за травмы.
Афакия может быть монокулярной (односторонней) или бинокулярной (двусторонней).
Осложнения афакии
Обычно отсутствие хрусталика в глазу не вызывает проблем, но иногда возникают осложнения:
- Глаукома после удаления хрусталика. У человека, которому удалили хрусталик из-за катаракты, может возникнуть афакическая глаукома. При этом внутриглазное давление повышается до такой степени, что начинает повреждать зрительный нерв. Без своевременного лечения глаукома может привести к потере зрения .
- Отслойка сетчатки. В случае если афакия является следствием травмы глаза, существует опасность отслойки сетчатки. Однако это осложнение не прямое проявление отсутствия хрусталика, а последствие травмы, приведшей к потере хрусталика. При отслойке сетчатки человек может наблюдать пятна или вспышки света, изменение восприятия цвета или потерю периферийного зрения. Подобные симптомы требуют немедленного обращения к офтальмологу, так как это состояние может привести к полной слепоте.
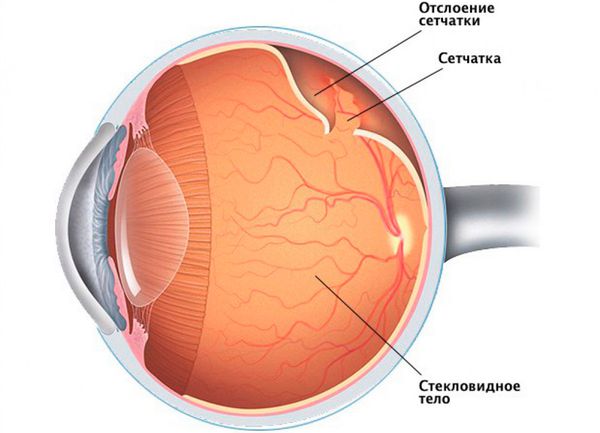
Отслоение сетчатки
- Отслоение стекловидного тела. Стекловидное тело (гелевое вещество внутри глаза) может отслоиться от сетчатки. Обычно это не вызывает никаких проблем. Однако в редких случаях стекловидное тело может настолько сильно тянуться к сетчатке, что происходит разрыв или отслоение сетчатки. Пациент с отслоением стекловидного тела должен регулярно посещать офтальмолога для контроля и своевременного лечения в случае необходимости.
- Амблиопия («ленивый глаз»). У детей с афакией может развиться амблиопия. Это состояние, когда мозг перестает взаимодействовать с глазом и зрение «выключается». Амблиопия развивается достаточно быстро, поэтому лечение необходимо начать как можно раньше. Самый высокий риск возникновения амблиопии у новорожденных с односторонней афакией (врожденной или после удаления катаракты). С возрастом риск этого осложнения снижается, но сохраняется до 5 лет и старше .
Диагностика афакии
Установление диагноза афакии у взрослых и подростков представляет некоторые трудности. Провести диагностику можно в процессе обширного исследования органа зрения.
Вначале врач выясняет характер жалоб и собирает полную информацию о пациенте: узнает о наличии травм, операций и хронических заболеваний. Затем проводится проверка остроты зрения с использованием офтальмологических таблиц и осмотр глаз с помощью щелевой лампы.
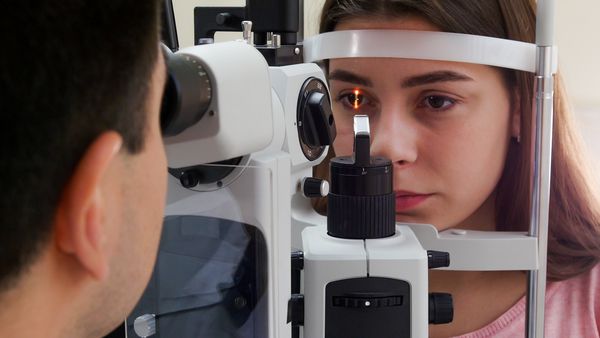
Осмотр глаз щелевой лампой
При необходимости проводятся дополнительные исследования:
- УЗИ позволяет подтвердить наличие афакии и определить возможность имплантации ИОЛ, также определяется сила линзы с помощью УЗИ .
- Ультразвуковая биомикроскопия (УБМ) применяется при планировании имплантации ИОЛ. Этот метод помогает выбрать модель и тип фиксации линзы.
- Тонометрия необходима для исключения развития афакического глаукомы.
- Периметрия и электрофизиологическое исследование помогают определить функциональные возможности сетчатки и зрительного нерва, а также определить целесообразность имплантации ИОЛ .
Диагностика врожденной афакии часто является сложной задачей. Наличие отсутствующего хрусталика у ребенка можно подозревать еще до его рождения во время пренатальной ультразвуковой диагностики .
Если у плода подозревается врожденная афакия, необходимо проконсультироваться с офтальмологом и генетиком. Диагноз можно подтвердить только после рождения, когда офтальмолог выполнит ультразвуковое исследование глаз ребенка.
Лечение афакии
После потери хрусталика зрение значительно ухудшается, поэтому основная цель лечения афакии заключается в компенсации преломляющей силы потерянного хрусталика. Для этого могут применяться искусственные хрусталики (ИОЛ), очки или контактные линзы.
Интраокулярные линзы
Самым эффективным методом лечения афакии у взрослых и детей является хирургическое вмешательство. Во время операции врач устанавливает ИОЛ на место удаленного хрусталика. Процедура выполняется под местной анестезией и занимает небольшое количество времени. В случае повреждения обоих глаз операция проводится сперва на одном глазе, а затем на другом.
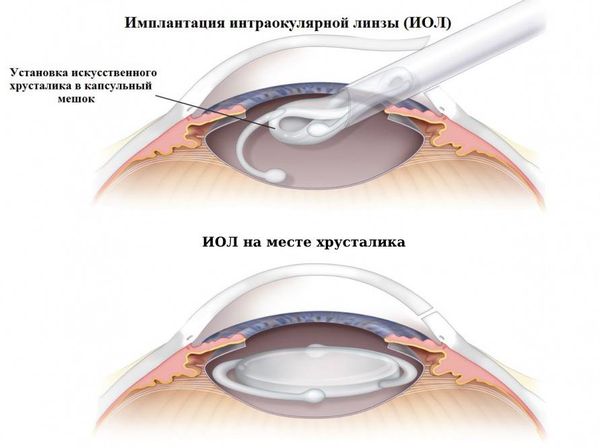
Установка ИОЛ
Установка ИОЛ позволяет избежать необходимости ношения и снятия очков или линз каждый день, следить за линзами, однако установка искусственного хрусталика не всегда возможна сразу. Его не ставят:
- У взрослых с сопутствующими глазными заболеваниями: воспалением передней части глаза, увеитом, атрофией зрительного нерва и другими.
- У детей до года. Это связано с тем, что в период с 6 месяцев глаз быстро растет и его преломляющая способность меняется, а изменить параметры установленных ИОЛ невозможно. Кроме того, у новорожденных установка искусственного хрусталика сопряжена с более высоким риском осложнений, например, воспалением.
В таких случаях могут применяться очки или контактные линзы.
Афакические очки
Очки редко используются для коррекции афакии. Такие очки толстые и тяжелые, так как для них требуются стекла с оптической силой +10 диоптрий, что все равно меньше преломляющей силы хрусталика, которая обычно составляет около 19 диоптрий. При использовании таких очков сужается поле зрения.
Очки могут быть назначены только при двусторонней афакии. При односторонней форме они назначаются в случае непереносимости контактных линз и противопоказаний к имплантации ИОЛ. Это связано с тем, что стекла в 10 диоптрий значительно увеличивают изображение. Как результат, мозг получает разные по размеру изображения от левого и правого глаза, что может привести к перманентной напряженности, развитию амблиопии и косоглазия.
Афакические контактные линзы
Контактные линзы могут быть подобраны для пациентов любого возраста. Они могут использоваться как при односторонней, так и при двусторонней афакии, их переносят обычно хорошо. Для детской афакии используются три типа контактных линз: жесткие газопроницаемые, силикон-гидрогелевые и гидрогелевые линзы.
Силикон-гидрогелевые линзы отлично пропускают кислород к роговице. Эти линзы предпочтительны для детей до четырех лет. Необходимо снимать такие линзы на время сна, так как на них могут скапливаться липидно-муциновые отложения. Это может вызвать осложнения на роговице и конъюнктиве, такие как синдром «красного глаза», роговичной гипоксии, аллергические и иммунные реакции, кератиты, конъюнктивиты и другие.
Гидрогелевые линзы могут использоваться для детей старше четырех лет. Однако из-за высокой оптической силы у них толстая центральная часть, что снижает проницаемость кислорода. Это может вызвать осложнения, такие как конъюнктивит, гигантский папиллярный конъюнктивит, неоваскуляризацию и отечность роговицы. Поэтому гидрогелевые линзы применяются в исключительных случаях. Их единственным преимуществом является их низкая цена.
Жесткие линзы могут быть одним из лучших вариантов лечения детской афакии. Большинство врачей назначают их, так как жесткие линзы наиболее физиологичны для растущего глаза. Кроме того, за ними легко ухаживать, что удобно для родителей. Однако при использовании линз может возникнуть раздражение или инфекция.
Особенности лечения афакии у детей
Особенности и сложности коррекции афакии у детей имеют свои особенности. Во-первых, в первые годы жизни глаз активно растет и его преломляющая способность изменяется. Это требует постоянной смены очков или линз, каждый раз подбирая подходящую силу преломления для правильного формирования зрительного пути к мозгу. Точное определение оптической силы линз может быть сложным, и частая смена может быть дорогостоящей для родителей.
Во-вторых, у детей с односторонней афакией высок риск развития амблиопии, что требует начать лечение как можно раньше, следовать всем рекомендациям врача и регулярно проходить обследования после лечения для предотвращения возможного появления этого осложнения.
Очки могут искажать изображение, вызывать призматические эффекты, анизометрию и анизейконию, что негативно сказывается на зрении. Эти эффекты устраняются с помощью контактных линз, поэтому большинство детей с односторонней афакией начинают лечение контактными линзами в первые годы жизни, а затем переходят на установку ИОЛ. После имплантации искусственных линз могут потребоваться очки или линзы для более точной коррекции.
Таким образом, успешные результаты в коррекции детской афакии зависят от трех факторов:
- Своевременного успешного удаления хрусталика при врожденной катаракте.
- Установки ИОЛ с подходящей оптической силой.
- Правильного лечения амблиопии.
Прогноз. Профилактика
Прогноз в случае афакии благоприятный. В большинстве ситуаций это состояние может быть излечено с помощью ИОЛ. Обычно у людей с искусственным хрусталиком нет проблем и нет необходимости менять ИОЛ в течение всей жизни. Однако иногда после операции могут возникнуть осложнения (как, например, глаукома), поэтому важно периодически посещать офтальмолога для своевременного выявления патологий .
Меры предотвращения афакии
Специфических способов профилактики врожденной афакии не существует. Парам, планирующим беременность и история которых содержит случаи врожденного отсутствия хрусталика, можно порекомендовать генетическое обследование (изучение кариотипа).
Профилактика приобретенных заболеваний глаз подразумевает ежегодные осмотры у офтальмолога. Специалист сможет выявить заболевания, которые могут потребовать хирургического удаления хрусталика. Людям, подверженным риску получения травмы глаз на производстве, рекомендуется использовать защитные маски или очки .
Список литературы
- Инагаки Я. Быстрое изменение кривизны роговицы в период неонатального возраста и детства // Arch Ophthalmol. — 1986. — Том 104, № 7. — С. 1026–1027.ссылка
- Гордон Р. А., Донзис П. Б. Рефрактивное развитие глаза человека // Arch Ophthalmol. — 1985. — Том 103, № 6. — С. 785–789.ссылка
- Эйбшитц-Цимхони М., Арчер С. М., Дель Монт М. А. Вычисление силы внутриглазных линз у детей // Surv Ophthalmol. — 2007. — Том 52, № 5. — С. 474–482.ссылка
- Триведи Р. Х., Уилсон М. Е. Вычисление силы ИОЛ для педиатрического катаракты // Journal of Ophthalmology, Керала. — 2006. — Том 18, № 3. — С. 189–193.
- Ллойд И. С., Эшворт Дж., Бисвас С., Абади Р. В. Прогресс в управлении врожденным и детским катарактой // Eye (Лондон). — 2007. — № 10. — С. 1301–1309.ссылка
- Новаков Микиц А., Копрившек К., Стоич С. М. и др. P20.12: Пренатальная диагностика врожденной афакии // Ультразвук в акушерстве и гинекологии. — 2010. — Том 36, № S1. — С. 251.
- Врожденная первичная афакия // Orphanet. — 2020.
- Бейкер Дж. Д. Визуальная реабилитация афакических детей. II. Контактные линзы // Surv Ophthalmol. — 1990. — Том 34, № 5. — С. 366–371.ссылка
- Джейкобс Д. С. Лучшая контактная линза для младенца? // Интернациональные клинические форумы. — 1991. — Том 31, № 2 — С. 173–179.
- МакКуэйд К., Янг Т. Л. Изменения в жесткости газопроницаемых контактных линз у афакических младенцев // Журнал CLAO. — 1998. — Том 24, № 1. — С. 36–40. ссылка
- Олещиньска-Прост Э. Контактные линзы в: Прост М. (ред.): Проблемы в педиатрической офтальмологии. — Варшава: PZWL, 1998. — С. 323–336.
- Прэтт-Джонсон Дж. А., Тилсон Г. Твердые контактные линзы в управлении врожденными катарактами // Журнал педиатрической офтальмологии и страбизма. — 1985. — Том 22, № 3. — С. 94–96.ссылка
- О’Киф М., Фентон С., Лэниган Б. Визуальные результаты и осложнения имплантации задней камеры интраокулярной линзы в первый год жизни // J Cataract Refract Surg. — 2001. — Том 27, № 12. — С. 2006–2011.ссылка
- Ламберт С. Р., Линн М., Дрюс-Ботш К. и др. Сравнение остроты зрения, страбизма и результатов реоперации у детей с афакией и псевдофакией после односторонней катаракты в первые шесть месяцев жизни // J AAPOS. — 2001. — Том 5, № 2. — С. 70–75.ссылка
- Берч И. Е., Ченг К., Стагер Д. Р., Фелиус Дж. Развитие остроты зрения после имплантации односторонней внутриглазной линзы у грудных и маленьких детей // J AAPOS. — 2005. — Том 9, № 6. — С. 527–532. ссылка
- Лундстром М., Бреге К. Г., Флорен И. и др. Постоперационная афакия при современной хирургии катаракты: часть 1: анализ инциденции и рисков на основе данных за 5 лет из Шведского Национального Регистра Катаракты // J Cataract Refract Surg. — 2004. — Том 30, № 10. — С. 2105–2110.ссылка
- Сенченко Н. Я. Патогенетическое обоснование принципов хирургической коррекции посттравматической и послеоперационной афакии у детей: автореф. дис. … канд. мед. наук: 14.00.16. — Иркутск, 2005. — 28 с.
- Аль Шамрани М., Аль Туркмани С. Обновление имплантации интраокулярной линзы у детей // Saudi Jophthalmol. — 2012. — Том 26, № 3. — С. 271–275.ссылка
- Триведи Р. Х., Уилсон М. Е. Педиатрический катаракта: предоперационные вопросы и соображения. Педиатрическая офтальмология: Текущие мысли и практическое руководство. 1-е изд. — Германия: Springer, 2009. — С. 311–324.
- Ражави З. Х., Гадим Х. М., Раби М, Абади М. Глаукома после хирургии врожденной катаракты // Иранский журнал офтальмологии. — 2004. — Том 16, № 2. — С. 13–22.
- Дахан Е., Друседау М. У. Выбор линзы и диоптрической силы в педиатрической псевдофакии // J Cataract Refract Surg. — 1997. — № 23. — С. 618–623.ссылка
- Черчилл А. Дж., Нобл Б. А., Этчеллс Д. Е., Джордж Н. Дж. Факторы, влияющие на зрительные результаты у детей после унилидеральной травматической катаракты // Eye (Лондон). — 1995. — № 9 (Часть 3). — С. 285–291.ссылка
- Чен Т. С., Уолтон Д. С., Бхатия Л. С. Афакическая глаукома после хирургии врожденной катаракты // Arch Ophthalmol. — 2004. — Том 122, № 12. — С. 1819–1825.ссылка
- Плагер Д. А., Янг С., Нили Д. и др. Осложнения в первый год после хирургии катаракты с ИОЛ и без него у младенцев и старших детей // J AAPOS. — 2002. — Том 6, № 1. — С. 9–14.ссылка
- Васавада А. Р., Триведи Р. Х., Нат В. С. Окклюзия визуальной оси после имплантации интраокулярной линзы AcrySof у детей // J Cataract Refract Surg. — 2004. — Том 30, № 5. — С. 1073–1081.ссылка
- Уилсон Е. М., Триведи Р. Х., Пандей С. К. Хирургия педиатрической катаракты: Техники, осложнения и управление. 1-е изд. — Филадельфия: Lippincott, Williams & Wilkins, 2005. — 343 с.
- Королевский колледж офтальмологов. Руководство по хирургии катаракты. — 2010. — 106 с.
- Гирс У., Эппле К. Сравнение точности устройства A-скан // J Cataract Refract Surg. — 1990. — Том 16, № 2. — С. 235–242.ссылка
- Портнов А. Г
Видео по теме:
Вопрос-ответ:
Чем вызвана афакия?
Афакия может быть вызвана травмой, врожденным дефектом, глаукомой, воспалением глаза, а также после операции на объективном аппарате глаза.
Какие симптомы сопутствуют афакии?
Симптомы афакии включают размытость зрения, чувство неудобства при ярком свете, фотофобию, головные боли и проблемы с оценкой глубины.
Как диагностируется афакия?
Диагностика афакии включает общий анализ состояния зрительной системы, измерение остроты зрения и осмотры у офтальмолога с использованием специального оборудования.
Каковы методы лечения афакии?
Лечение афакии обычно включает ношение очков или контактных линз, хотя в некоторых случаях может потребоваться хирургическое вмешательство для имплантации искусственного хрусталика.
Можно ли предотвратить развитие афакии?
Хотя некоторые причины афакии не предотвратимы, следует избегать травм и инфекций глаз, регулярно проходить осмотры у офтальмолога и вовремя лечить все заболевания глаз.
Какие симптомы сопутствуют афакии?
Симптомы афакии могут включать размытость зрения, фотофобию, плохую адаптацию к темноте, невозможность зафиксировать взгляд на объекте, головную боль, а также повышенную утомляемость визуального аппарата.
Каким образом можно лечить афакию?
Лечение афакии включает в себя ношение специальных линз или контактных линз, а также проведение хирургической операции — имплантацию искусственного хрусталика. После операции важно следовать рекомендациям врача, чтобы избежать осложнений и быстро восстановить зрение.



