Хронический аутоиммунный тиреоидит (ХАИТ) – это долговременное заболевание щитовидной железы, вызванное автоиммунными процессами, описанное Х. Хасимото в 1912 году. Это заболевание чаще встречается у женщин и является одним из наиболее распространенных заболеваний щитовидной железы. Аутоиммунный тиреоидит диагностируется у 1 из 10-30 женщин.
Это заболевание имеет аутоиммунную природу и обязательно сопровождается наличием антител. Впервые информация об обнаружении антител к ткани щитовидной железы у пациентов с аутоиммунным тиреоидитом была опубликована в 1956 году. Далее стало известно, что аутоиммунный тиреоидит предполагает наличие антител к тиреоглобулину, второму коллоидному антигену и тиреопероксидазе (микросомальному антигену).
Факторы, спровоцировавшие заболевание
В настоящее время считается, что одной из основных причин аутоиммунного тиреоидита и других патологий щитовидной железы является апоптоз, то есть программированная гибель фолликулярных клеток щитовидной железы. Предполагается, что запуск апоптоза могут провоцировать вирусы и нарушения в генетической структуре.
Опасность тиреоидита во время беременности
Наличие аутоиммунного тиреоидита у женщины не влияет на её способность забеременеть и родить здорового ребенка, если уровень тиреотропного гормона (ТТГ) у пациентки находится в норме — до 2,5 мЕд/л, включая первый триместр беременности.
При нарушениях в гормональном фоне могут возникнуть следующие осложнения:
- плацентарная недостаточность;
- выкидыш;
- преждевременные роды;
- проблемы со сном;
- поздний токсикоз;
- замирание беременности;
- кровотечения после родов;
- гипоксия плода;
- неонатальный тиреотоксикоз.
Если у вас возникли подозрения на сходные симптомы, обязательно проконсультируйтесь с врачом. Не занимайтесь самолечением — это может нанести вред вашему здоровью!
Признаки аутоиммунного тиреоидита
Изначально у пациентов не наблюдается никаких жалоб в течение определенного времени. Постепенно, с течением времени, проявляется медленное ухудшение функции щитовидной железы, а также иногда можно отметить уменьшение или увеличение ее размеров.
Симптомы хронического аутоиммунного тиреоидита начинают проявляться с нарушением работы щитовидной железы, однако иногда симптомов может и не быть. Все признаки этого заболевания неспецифичны и могут встречаться при различных заболеваниях. Тем не менее, стоит выделить клинические проявления, при наличии которых стоит обратиться к эндокринологу для консультации и обследования.

Признаки аутоиммунного тиреоидита
Патогенез аутоиммунного тиреоидита
Внутренний механизм наследования аутоиммунных заболеваний связан с клонами Т-лимфоцитов.
- Для развития хронического заболевания с учетом наследственной предрасположенности необходимо воздействие внешних факторов (вирусов, инфекций, лекарств), которые активируют Т-лимфоциты, в результате чего активируются В-лимфоциты, начиная цепную реакцию.
- После этого Т-клетки, сотрудничая с антитиреоидными антителами, атакуют эпителиальные клетки щитовидной железы, приводя к их разрушению, что приводит к уменьшению количества функционирующих единиц железы.
Уровень антитиреоидных антител отражает степень аутоиммунного процесса, а иногда с увеличением длительности заболевания имеет тенденцию уменьшаться. Просто наличие антитиреоидных антител недостаточно для повреждения структур щитовидной железы.
Для проявления токсических свойств антителам нужно взаимодействовать с Т-лимфоцитами, которые реагируют на антигены щитовидной железы при ХАИТ, что не характерно для простого зоба или отсутствия патологии щитовидной железы.
Обычно все клетки нечувствительны к другим клеткам своего организма благодаря иммунологической толерантности, которая формируется при внутриутробном развитии (до рождения), когда зрелые лимфоциты взаимодействуют со своими антигенами. Нарушения этого процесса и образование специфических клонов Т-лимфоцитов, реагирующих на свои антигены, могут привести к нарушению иммунологической толерантности и развитию аутоиммунных заболеваний, включая ХАИТ.
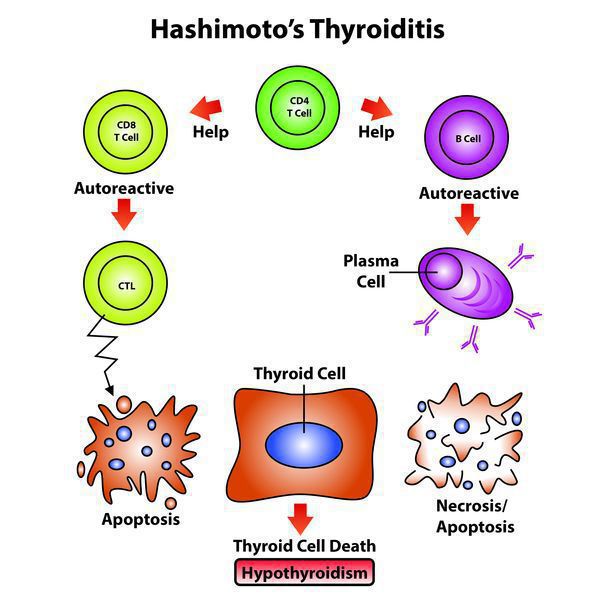
Патогенез аутоиммунного тиреоидита
Классификация и стадии развития аутоиммунного тиреоидита
Варианты аутоиммунного тиреоидита с учетом особенностей железы и клинических данных:
- Гипертрофический (Хасимото-тиреоидит). Самый распространенный тип. Щитовидная железа увеличена и имеет повышенную плотность до II или III степени. Функция железы обычно не нарушена, но в большинстве случаев возникает тиреотоксикоз или гипотиреоз. Встречается у 15-20% пациентов.
- Атрофический. Щитовидная железа либо нормального размера, либо незначительно увеличена, иногда при осмотре даже уменьшена. Функционально — гипотиреоз. Встречается у 80-85% больных.
- Эутиреоидная. Бессимптомное длительное (порой пожизненное) протекание болезни с сохранением функции щитовидной железы.
- Субклиническая. При прогрессировании заболевания, в связи с деструкцией клеток щитовидной железы и снижением уровня тиреоидных гормонов, увеличивается синтез тиреотропного гормона (ТТГ), что стимулирует щитовидную железу, поддерживая секрецию Т4 на нормальном уровне.
- Фаза тиреотоксикоза. При продолжающемся развитии болезни тиреоидные гормоны высвобождаются в кровь, вызывая тиреотоксикоз. Кроме того, в кровь попадают разрушенные фолликулярные клетки, образующие антитела к клеткам щитовидной железы. При дальнейшей деструкции щитовидной железы концентрация гормонопродуцирующих клеток снижается до минимального уровня, что приводит к резкому снижению уровня Т4 в крови и развитию выраженного гипотиреоза.
- Фаза гипотиреоза. Продолжительность этой фазы составляет около года, после чего часто происходит восстановление функции щитовидной железы. Иногда гипотиреоз остается на всю жизнь.
Еще одна классификация аутоиммунного тиреоидита щитовидной железы:
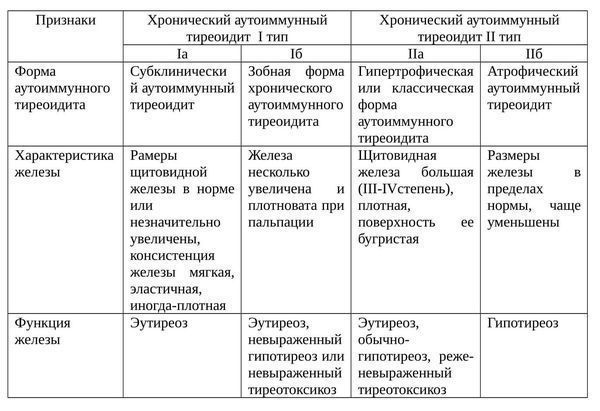
Типы аутоиммунного тиреоидита
Стадии аутоиммунного тиреоидита с учетом клинического проявления заболевания:
Аутоиммунный тиреоидит обычно протекает только в одной фазе заболевания.
Осложнения аутоиммунного тиреоидита
ХАИТ — это заболевание, которое считается относительно безопасным при правильном уровне гормонов в крови, то есть при сохранении нормального функционирования щитовидной железы. Только в этом случае не возникают никакие осложнения. Однако при развитии гипотиреоза могут возникнуть проблемы. Если не лечить гипотиреоз, то могут возникнуть следующие осложнения: нарушение репродуктивной функции, сильное ухудшение памяти, даже до слабоумия, анемия. Самым страшным и серьезным осложнением гипотиреоза является гипотиреоидная или микседематозная кома, которая возникает при острой недостаточности гормонов щитовидной железы.
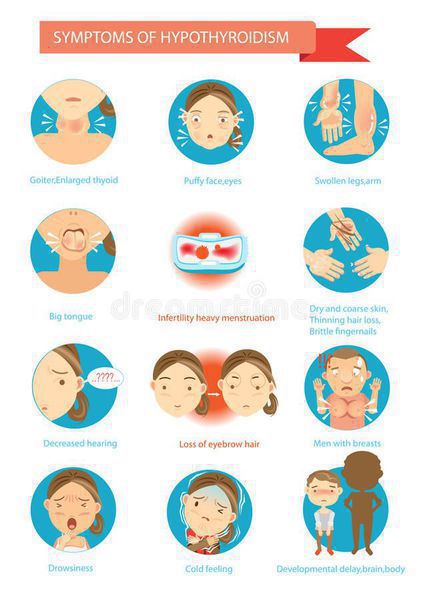
Симптомы и осложнения аутоиммунного тиреоидита
Диагностика аутоиммунного тиреоидита
Диагностика ХАИТ состоит из различных этапов. У пациента должен быть хотя бы один основной критерий для определения этого заболевания, и если таких критериев нет, то диагноз считается возможным.
Основные диагностические критерии:
- первичный гипотиреоз (могут быть как острые, так и устойчивые субклинические);
- наличие антител к ткани щитовидной железы;
- ультразвуковые признаки аутоиммунной патологии.
Исследование щитовидной железы методом пальпации
Важно отметить, что диагноз аутоиммунного тиреоидита нельзя установить только на основе результатов пальпации щитовидной железы, хотя она может быть увеличена или уменьшена. Эти изменения лишь приводят к подозрению на патологию и требуют проведения дополнительных исследований для постановки диагноза и назначения соответствующего лечения.
Какие анализы необходимо сдать для определения АИТ
Для диагностики аутоиммунного тиреоидита нужно сдать кровь на тиреотропный гормон (ТТГ), свободный тироксин (свободный Т4) и антитела к тиреопероксидазе (ТПО). Если уровень антител к ТПО повышен, но ТТГ в норме, то диагноз АИТ может быть подтвержден.
Следует отметить, что при обнаружении у пациента острой или устойчивой субклинической формы гипотиреоза, выявление аутоиммунного тиреоидита важно для определения причины снижения функции щитовидной железы, хотя установление диагноза не изменяет методы терапии. Лечение заключается в назначении гормональной заместительной терапии препаратами щитовидных гормонов.
Применение пункционной биопсии щитовидной железы не рекомендуется для диагностики хронического аутоиммунного тиреоидита. Она необходима только при наличии узлов щитовидной железы диаметром более 1 см.
Важно отметить, что не требуется контроль уровня антител к щитовидной железе на протяжении болезни, так как этот аспект не имеет диагностического значения для оценки прогрессирования аутоиммунного тиреоидита.
Лечение аутоиммунного тиреоидита
Лечение аутоиммунного воспаления щитовидной железы не имеет четких стандартов. При развитии гипертиреоза достаточно аппликации симптоматической терапии. При формировании гипотиреоза основным методом медикаментозного воздействия является применение щитовидных гормонов. В настоящее время в российских аптеках доступны только таблетированные препараты Левотироксина натрия (Л-тироксин и Эутирокс). Прием таких препаратов позволяет устранить симптомы гипотиреоза и уменьшить объем щитовидной железы в случае гипертрофической формы аутоиммунного тиреоидита.
При обнаружении у пациента явного гипотиреоза (повышение уровня тиреотропного гормона и снижение уровня свободного Т4) необходимо использовать Левотироксин натрия в средней дозе 1,6 – 1,8 мкг на килограмм массы тела. Контрольным показателем эффективности лечения является стабильное снижение уровня тиреотропного гормона в крови пациента.
При выявлении у пациента скрытого гипотиреоза (увеличение уровня ТТГ в сочетании с нормальным уровнем свободного Т4) необходимо:
- Провести повторное исследование гормонального уровня спустя 3-6 месяцев для подтверждения изменений функции щитовидной железы;
- При обнаружении повышенного уровня тиреотропного гормона во время беременности, даже при нормальном уровне свободного Т4, назначить Левотироксин натрия в полной заместительной дозе немедленно;
- Лечение Левотироксином натрия необходимо при постоянном скрытом гипотиреозе (увеличение уровня тиреотропного гормона в крови более 10 мЕд/л, а также при двукратном повторном измерении уровня тиреотропного гормона между 5 и 10 мЕд/л). Однако у пациентов старше 55 лет с сердечно-сосудистыми заболеваниями назначение Левотироксина натрия допустимо только при хорошей переносимости и отсутствии ухудшения состояния сердечно-сосудистой системы при приеме тироксина;
- Критерием эффективности лечения скрытого гипотиреоза является стабильное снижение уровня ТТГ в пределах нормы в крови.
Если у женщин перед зачатием выявлены антитела к ткани щитовидной железы и/или ультразвуковые признаки аутоиммунного тиреоидита, необходимо проверить гормональную функцию щитовидной железы (уровень тиреотропного гормона и свободного Т4) и следить за уровнем гормонов во время каждого триместра беременности.
Если поставлен диагноз аутоиммунного тиреоидита, но функционирование щитовидной железы не отличается от нормы, применение Левотироксина натрия нецелесообразно. Иногда его применение оправдано при значительном увеличении размера щитовидной железы, вызванного аутоиммунным тиреоидитом, однако такое решение принимается для каждого пациента индивидуально.
Физиологическое количество йодида калия (примерно 200 мкг в сутки) не способствует развитию гипотиреоза и не оказывает отрицательного воздействия на функцию щитовидной железы у пациентов со скрытым гипотиреозом, вызванным аутоиммунным тиреоидитом.
Диета при аутоиммунном тиреоидите
Не существует продуктов, влияющих на развитие аутоиммунного тиреоидита. Глютен или лактоза не оказывают влияния на гипотиреоз при АИТ. Поэтому рекомендации по питанию для людей с данной патологией аналогичны общепринятым: разнообразное сбалансированное питание с достаточным потреблением воды.
Существуют ли народные методы лечения
Аутоиммунный тиреоидит требует медикаментозного лечения, назначаемого эндокринологом. Отсутствие адекватной терапии может привести к серьезным осложнениям: нарушению репродуктивной функции, значительному ухудшению памяти, а также анемии и коме, возникающей при острой нехватке гормонов щитовидной железы.
Прогноз. Профилактика
Хронический аутоиммунный тиреоидит обычно прогрессирует медленно и может перейти в гипотиреоидное состояние через несколько лет. В редких случаях заболевание может сохраняться в течение 15-18 лет, даже при возникновении отдельных обострений. При обострении тиреоидита могут наблюдаться признаки гипотиреоза или тиреотоксикоза.
На сегодняшний день не существует методов профилактики хронического аутоиммунного тиреоидита.
Список литературы
- Дифференциальная диагностика и лечение эндокринных заболеваний: Руководство/Балаболкин М.И., Клебанова Е.М,Креминская В.М.- Москва: ООо «Медицинское информационное агенство», 2008.- 752с.
- Лейкок, Д.Ф.Основы эндокринологии/ Д.Ф.Лейкок, П.Г. Вайс.-Москва: «Медицина», 2001 — 504с.
- Практическая эндокринология/под ред. Г.А.Мельниченко. Москва: Практическая медицина, 2009. — 352с.
- Клинические рекомендации Российской Ассоциации Эндокринологов по лечению аутоиммунного тиреоидита у взрослых. Сост. Дедов И.И., Мельниченко Г.А., Герасимов Г.А., Фадеев В.В., Петунина Н.А, Александрова Г.Ф., Трошина Е.А., Кузнецов Н.С., Ванушко В.Э.
- Эндокринная регуляция. Биохимические и физиологические аспекты: учебное пособие / Под ред. В.А. Ткачука — М. : ГЭОТАР-Медиа, 2009
- Sandra M. McLachlan, Basil Rapoport. Breaking Tolerance to Thyroid Antigens: Changing Concepts in Thyroid Autoimmunity. Endocr Rev. 2014 Feb; 35(1): 59–105
- Anthony P Weetman. The Immunopathogenesis of Chronic Autoimmune Thyroiditis One Century after Hashimoto. Eur Thyroid J. 2013 Jan; 1(4): 243–250
- Patrizio Caturegli, Alessandra De Remigis, Kelly Chuang, Marieme Dembele, Akiko Iwama,Shintaro Iwama. Hashimoto’s Thyroiditis: Celebrating the Centennial Through the Lens of the Johns Hopkins Hospital Surgical Pathology Records. Thyroid. 2013 Feb; 23(2): 142–150
- Susan Hutfless, Peter Matos, Monica V. Talor, Patrizio Caturegli, Noel R. Rose.Significance of Prediagnostic Thyroid Antibodies in Women with Autoimmune Thyroid Disease. J Clin Endocrinol Metab. 2011 Sep; 96(9): E1466–E1471
- Noel R. Rose. The Genetics of Autoimmune Thyroiditis: the first decade. J Autoimmun. 2011 Sep; 37(2): 88–94
Видео по теме:
Вопрос-ответ:
Какие симптомы обычно сопровождают аутоиммунный тиреоидит (тиреоидит Хашимото)?
Симптомы аутоиммунного тиреоидита могут включать усталость, слабость, повышенную чувствительность к холоду, возможное увеличение щитовидной железы (базальные симптомы) и другие симптомы, связанные с нарушением работы щитовидной железы.
Как диагностируется аутоиммунный тиреоидит (тиреоидит Хашимото)?
Для диагностики аутоиммунного тиреоидита обычно проводят анализы крови на уровень гормонов щитовидной железы (таких как Т3, Т4, ТШГ), антител к щитовидной железе (таких как антитела к тиреопероксидазе и тиреоглобулину) и ультразвуковое исследование щитовидной железы.
Какое лечение предпочтительно для пациентов с аутоиммунным тиреоидитом?
Лечение аутоиммунного тиреоидита обычно сводится к заместительной терапии гормонами щитовидной железы (левотироксин). В некоторых случаях может также применяться коррекция питания, витаминные комплексы и другие методы для поддержания работы щитовидной железы.
Какие осложнения могут возникнуть у пациентов с аутоиммунным тиреоидитом?
У пациентов с аутоиммунным тиреоидитом могут возникнуть различные осложнения, такие как гипотиреоз, узловой зоб, диффузный зоб, гипертиреоз и даже рак щитовидной железы. Поэтому важно регулярно наблюдаться у эндокринолога и следить за состоянием здоровья щитовидной железы.